Файл: Дерматовенерология методы и методики обследования и диагностики больных дерматозами.doc
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 299
Скачиваний: 3
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Трехстаканная проба Ядассона
Ставят в случае вялого течения воспалительного процесса в мочеиспускательном канале при наличии симптомов заднего уретрита н отрицательной двухстаканной пробе. Предварительно больного просят задержать мочу в моченом пузыре в течение 4 час. и более. Изотоническим раствором натрия хлорида или 2 % раствором кислоты борной промывают передний отдел мочеиспускательного канала, смыв помещают в стакан (первая порция). Затем больного просят выделить 50 —100 мл мочи во второй стакан (вторая порция) — смыв с заднего отдела мочеиспускательного канала, а оставшуюся мочу — в третий стакан (третья порция). Наличие изменений (мутность, хлопья, плавающие нити) в первой порции мочи свидетельствует о поражении переднего отдела мочеиспускательного канала, во второй порции — заднего отдела; в третьей порции — мочевого пузыря.
-
Взятие мазка из мочеиспускательного канала
Исследование соскоба или выделений из мочеиспускательного канала производится при воспалительных и невоспалительных поражениях: гонорее, трихомониазе, кандидозе, хламидийной инфекции, бактериальном уретрите. Материал для исследования должен брать лечащий врач. Предварительно вагинальным тампоном, смоченным стерильным изотоническим раствором натрия хлорида, обрабатывают наружные половые органы: у мужчин — головку полового члена, у женщин — половые губы, преддверие влагалища, клитор и наружное отверстие мочеиспускательного канала.
При отсутствии свободно вытекающего гноя у мужчин нажатием пальца на заднюю поверхность мочеиспускательного канала и легким движением в направлении к наружному отверстию выдавливают каплю отделяемого, которую захватывают краем предметного стекла, а лучше петлей, помещают на предметное стекло и равномерно размазывают по его поверхности
(рис. 4, 5.).
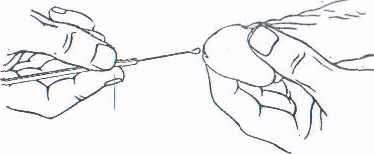
Рис. 4. Взятие материала из мочеиспускательного канала мужчины
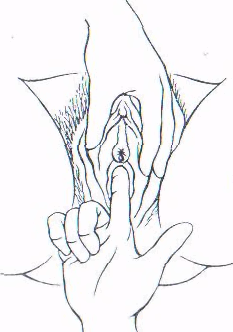
Рис. 5. Получение отделяемого из мочеиспускательного канала женщины.
При отсутствии видимого отделяемого материал для исследования (соскоб) берут тупой ложечкой или петлей.
Препарат высушивают на воздухе и отправляют в лабораторию вместе с направлением, в котором указывают фамилию, имя, отчество, номер истории болезни или амбулаторной карты больного, место, откуда взят материал. Если больной получал антибиотики или сульфаниламидные препараты, отмечают сроки лечения.
-
Массаж и получение секрета предстательной железы
Производят с целью диагностики и лечения. Перед процедурой больного просят освободить мочевой пузырь. В прямую кишку больного, находящегося в коленно-локтевом положении, врач вводит указательный палец правой руки, на которую надета перчатка (рис.6.). Палец предварительно смазывают жиром. Нежными движениями массируют вначале правую долю предстательной железы, которая менее чувствительна, затем левую.
Массаж начинают поглаживанием, слегка нажимая на предстательную железу сверху вниз.
В конце процедуры необходимо несколько раз слабо надавить рукой на область междолевой бороздки сверху вниз с целью выдавить содержимое предстательной железы в мочеиспускательный канал. При появлении секрета из наружного отверстия последнего массаж предстательной железы прекращают (рис.7.).
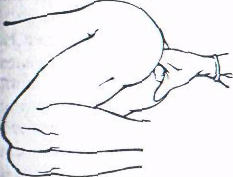
Рис. 6. Положение больного при исследовании предстательной железы.
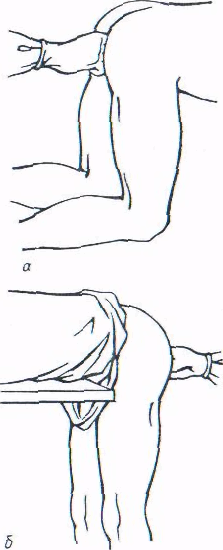
Рис. 7. Положение больного при исследовании предстательной железы и семенных пузырьков: а — первый вариант, б — второй вариант.
Секрет помещают на предметное стекло, подсушивают и направляют в лабораторию для исследования. В случае отсутствия выделения секрета из мочеиспускательного канала процедуру повторяют на следующий день.
-
Исследование секрета предстательной железы
Полученный мазок секрета предстательной железы или центрифугата первой порции мочи фиксируют над пламенем горелки, окрашивают 1 % водным раствором метиленового синего и под микроскопом рассматривают при увеличении в 300 — 400 раз. В секрете железы обнаруживают лецитиновые зерна, лейкоциты, эпителиальные клетки. В норме секрет содержит большое количество лецитиновых зерен, единичные (не более 10 в поле зрения) лейкоциты и эпителиальные клетки, иногда амилоидные тельца и сперматозоиды. В патологически измененном секрете предстательной железы лецитиновых зерен незначительное количество или они вовсе отсутствуют, много лейкоцитов, микробов. Иногда удается обнаружить гонококки, трихомонады, атипичные клетки, характерные для новообразования предстательной железы.
-
Бужирование мочеиспускательного канала
Используется при диагностике и лечении чаще хронической гонореи у мужчин, реже – гонореи у женщин. С этой целью применяют бужи различных диаметров (от № 19 до № 30) в зависимости от ширины наружного отверстия мочеиспускательного канала. Бужи находятся постоянно в дезинфицирующем растворе (чаще всего «тройном») или перед употреблением их кипятят в течение 40 – 50 мин.
Применяют бужи: прямые, изогнутые, полутвердые, эластичные, нитевидные, головчатые. Головчатый обычно проходит мочеиспускательный канал до луковицы полового члена без особых затруднений. В луковице зондом определяется препятствие, которое при выпрямлении полового члена легко преодолевается (рис. 8, 9.).
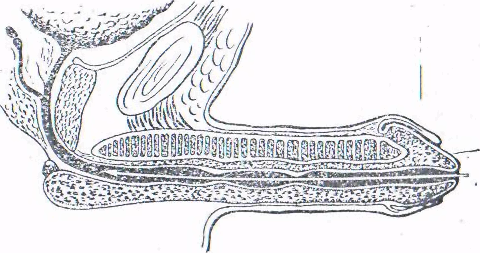
Рис. 8. Исследование мочеиспускательного канала головчатым бужом
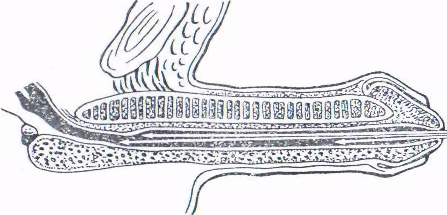
Рис. 9. Исследование мочеиспускательного канала с помощью нитевидного бужа
Больного помешают в урологическое кресло, буж смазывают стерильным глицерином или растительным маслом и вводят в передний отдел мочеиспускательного канала (рис.10.). Производят пальпацию мочеиспускательного канала на буже. При этом обращают внимание на возможно имеющиеся инфильтраты, зернистость. При наличии уплотнения определяют его характер и локализацию: передняя, средняя, задняя часть переднего отдела мочеиспускательного канала. При необходимости делают легкий массаж. В качестве бужа при проведении исследования с диагностической целью лучше использовать тубус с обтуратором уретроскопа Валентина, что даст возможность при подозрении на инфильтрат, зернистость, атрофию сразу же произвести уретроскопию.
Наибольшую ценность имеет бужирование головчатым бужом при сужении мочеиспускательного канала, когда нужно определить место стриктуры, а иногда и ее протяженность.
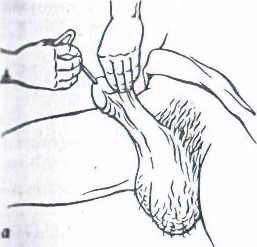
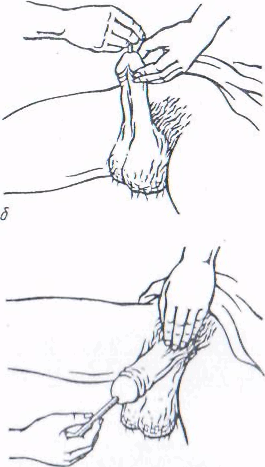
Рис. 10. Введение металлического бужа в мочеиспускательный канал:
а — первый момент, б — второй момент, а — третий момент.
При появлении сильной боли во время бужирования делают анестезию мочеиспускательного канала, вводя в него 10 — 15 мл новокаина (2 % раствор) или дикаина (3 : 1000).
Следует отметить, что бужирование при сужении мочеиспускательного канала нужно производить с осторожностью во избежание образования ложных ходов.
-
Уретроскопия
Уретроскопию проводят с диагностической и лечебной целью, также для установления критерия излеченности.
Предварительно подготавливают уретроскоп и больного к исследованию. Уретроскоп Валентина в рабочем (собранном) состояния через трансформатор включают в сеть, проверяя осветительную систему, исправность реостата, регулирующего силу тока. Убедившись в исправности прибора, стерилизуют кипячением зонды и тубусы, последние в разобранном виде, то есть с вынутыми из цилиндрической трубки обтураторами. Ламподержатель, который не соприкасается со слизистой оболочкой мочеиспускательного канала, протирают этиловым спиртом.
Перед процедурой больному необходимо разъяснить целесообразность проведения манипуляции, значение и безопасность уретроскопии. Важно помнить, что некоторые больные весьма болезненно реагируют на введение тубуса, у них может учащаться пульс, отмечается побледнение кожи, иногда наступает обморочное состояние. Поэтому в кабинете, где проводят уретроскопию, всегда должны быть раствор аммиака 10 %, сердечные средства. В исключительных случаях, чаше при обследовании больных с лабильной нервной системой, на 8 — 10 мин. до манипуляции в мочеиспускательный канал с целью анестезии можно ввести 10 — 15 мл 2 % раствора новокаина шприцем без иглы.
При проведении уретроскопии важным является положение больного. Существуют различные мнения но этому поводу. Многолетний опыт убеждает нас в том, что переднюю уретроскопию удобнее проводить в положении больного стоя, заднюю у мужчин и уретроскопию у женщин — в гинекологическом кресле.
Уретроскоп вводят не торопясь, нежными круговыми движениями, без насильственного продвижения инструмента. Перед процедурой больного просят освободить мочевой пузырь.
Показанием к уретроскопии являются хронические или свежие вялотекущие заболевания мочеиспускательного канала, желез, открывающихся в его просвет. При наличии свежих или обострении хронических процессов в мочеиспускательном канале, при повышении температуры тела уретроскопия противопоказана.
Техника проведения уретроскопии переднего отдела мужского мочеиспускательного канала проста и практически доступна каждому врачу. В правую руку врач берет тубус таким образом, чтобы большой палец фиксировал обтуратор, остальные четыре пальца поддерживали его за диск; между III и IV пальцами левой руки фиксирует половой член с освобожденной от крайней плоти головкой; большим и указательным пальцами левой руки максимально широко раскрывает наружное отверстие мочеиспускательного капала, одновременно приподнимая половой член несколько вверх. Правой рукой вводят в мочеиспускательный канал тубус, предварительно смазав его глицерином. Различают несколько размеров тубуса (21, 23, 25, 27 по шкале Шарьера), поэтому его подбирают соответственно диаметру наружного отверстия мочеиспускательного канала. Тубус вводят до сфинктера мочеиспускательного канала и фиксируют левой рукой, а правой рукой удаляют обтуратор. Ранее приготовленным зондом с намотанной стерильной ватой подготавливают (просушивают) поле осмотра и в уретроскоп вставляют ламподержатель с окуляром, соединяя их с диском тубуса. Осветив лампочкой уретроскопа поле осмотра, приступают к уретроскопии. Мочеиспускательный канал обследуют от задней его части к передней во избежание травмирования стенок скошенным краем цилиндра тубуса, медленно, тщательно осматривая каждый сантиметр слизистой оболочки. При этом обращают внимание на ее цвет и рельеф, состояние сосудистой сети, желез, лакун, просвета мочеиспускательного канала.
Многие дерматовенерологи в своей практической деятельности чаще всего пользуются уретроскопией только передней части мочеиспускательного канала, считая, что этого достаточно для диагностики заболевания. Такая тактика часто приводит к диагностическим ошибкам, так как отсутствие изменений в передней части мочеиспускательного канала не исключает поражения задней. Всегда необходимо производить тотальную уретроскопию. Техника проведения уретроскопии задней части мочеиспускательного канала более трудная, чем передней. Проводя тубус к сфинктеру, больного просят глубоко дышать «животом» и расслабиться. Левую руку также переносят на диск тубуса с левой стороны. Обеими руками медленно отводят тубус от лобка до такого уровня, чтобы тубус и мочеиспускательный канал составляли прямую линию, и осторожно, без резких усилий продвигают тубус глубже на 2 — 3 см. Проходя через сфинктер мочеиспускательного канала