ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.12.2023
Просмотров: 312
Скачиваний: 4
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
В настоящее время существенно пересмотрен взгляд на БЯШ как на центральный источник нисходящих проекций в спинной мозг, через который осуществляются все супрасегментарные антиноцицептивные влияния. Установлено, что при формалиновом тесте разрушение БЯШ не отменяет анальгетический эффект при стимуляции ЦСВ. Парагигантоклеточное ядро имеет самостоятельные проекции в спинной мозг, которые заканчиваются в III—V пластинах дорсального рога и вентральном роге спинного мозга. Помимо упомянутых структур, при раздражении которых происходит развитие анальгезии, в мозге существует еще целый ряд образований, разрушение которых приводит к подавлению ноцицептивных реакций. К этим образованиям относится кора головного мозга. Кора оказывает свое модулирующее влияние не только на ноцицептивные нейроны глубоких слоев дорсального рога, но и на специфические ноцицептивные клетки, расположенные в I и II пластинах.
Стимуляция вентробазального комплекса таламуса у крыс и обезьян подавляет активность ноцицептивных нейронов дорсальных рогов спинного мозга.
Тормозное влияние специфических ядер таламуса отмечается не только на уровне спинного и продолговатого мозга, но также и в неспецифических ядрах самого таламуса. При раздражении вентробазального комплекса подавляется активность ноцицептивных нейронов в парафасцикулярном комплексе.
Большое значение в регуляции болевой чувствительности имеет гипоталамус. При его стимуляции отмечается подавление ноцицептивных реакций в парафасцикулярном комплексе таламуса. Предполагается, что анальгетический эффект при стимуляции гипоталамуса реализуется через БЯШ. Кроме того, гипоталамус имеет прямые проекции в спинной мозг, которые заканчиваются в I, IV и VIII пластинах дорсального рога. При раздражении гипоталамуса тормозится активность ноцицептивных нейронов дорсального
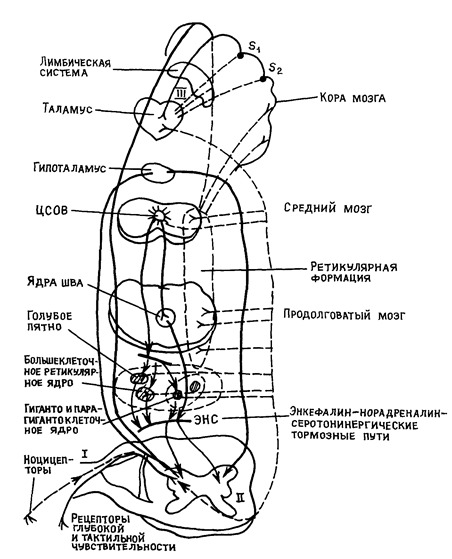
Рис. 12. Схема нисходящих и других антиноцицептивных тормозных влияний (Овсянников В.Г., 1990).
Примечание: —————— нисходящие и другие тормозные пути;
– – – – – – – – болевые пути (1, II, III – нейроны болевых путей).
рога. Гипоталамус проецируется также и к орбитофронтальной и соматосенсорной областям коры больших полушарий.
Антиноцицептивный эффект, наблюдаемый при раздражении красного ядра, возникает за счет существования, как прямых руброспинальных проекций, так и за счет проекций к ядрам шва. Наличие связей центрального ядра миндалины с ядрами шва, с ЦСОВ, синим пятном и черной субстанцией объясняет возможность возникновения анальгетического эффекта при стимуляции миндалины. Электрораздражение других структур лимбической системы, в частности перегородки и гипокампа, также вызывает анальгетический эффект. При этом отмечается подавление вызванной активности ноцицептивных и неноцидептивных нейронов в ядрах шва и ЦСОВ.
Стимуляция гипофиза у обезьян также вызывает анальгетический эффект. При этом отмечается торможение ноцицептивиых ответов в таламусе и коре больших полушарий.
Антиноцицептивный эффект может быть достигнут не только за счет стимуляции центральных, супрасегментарных структур мозга, но и за счет стимуляции дорсальных столбов спинного мозга. Возникает он в данном случае в результате антидромного распространения возбуждения в нисходящем направлении по коллатералям в желатинозную субстанцию.
Между структурами антиноцицептивной системы существуют тесные анатомические двусторонние связи, объединяющие отдельные образования в единую сеть и обеспечивающие избирательное включение нейрохимических механизмов торможения боли. Функционирование антиноцицептивной системы определяется опиоидными и неопиоидными системами, ответственными за ограничение болевого ощущения и афферентации.
Таким образом, нейрохимические механизмы АНЦС представлены следующими функциональными системами.
1) опиоидергическая (опиоидная) система;
2) неопиоидная система:
-
серотонинергическая система; -
норадренергическая система; -
холинергическая система; -
ГАМКергическая система; -
каннабиноидная система.
Опиоидная система регуляции боли включает опиатные рецепторы и опиоидные пептиды.
Опиатные рецепторы представлены μ- (мю), δ- (дельта), κ- (каппа) и ноцицептивными рецепторами. Они присутствуют во всех структурах НЦС, главным образом – в основных релейных станциях афферентации ноцицептивной импульсации (желатинозной субстанции задних рогов спинного мозга, гигантоклеточном ядре продолговатого мозга, центральном сером околоводопроводном веществе и покрышке среднего мозга, синем пятне, черной субстанции, красном ядре, ядрах ретикулярной формации, гипоталамуса, таламуса, лимбических структур, а также в корковых центрах боли). В одних образованиях ЦНС (фронтальной коре, лимбических структурах) опиатных рецепторов во много раз больше, чем в других (теменной, височной и затылочной коре).
Опиоидные пептиды представлены эндорфинами, энкефалинами и динорфинами.
Эндорфины исполняют роль медиаторов АНЦС и имеют в ЦНС более узкую локализацию их синтеза и действия. В гипоталамусе, гипофизе, перегородке мозга, среднем мозге, таламусе эндорфинов значительно больше, чем энкефалинов. Эндорфины, как и экзогенный морфин, оказывают угнетающее влияние на ноцицептивные синаптические входы, а также активируют большинство нейронов АНЦС. Таким образом, эндорфины снижают болевую чувствительность и болевое ощущение не только за счет угнетения структур НЦС, но и за счет активизации структур АНЦС.
Следует подчеркнуть, что эндогенная опиоидная система с участием эндорфинов, энкефалинов и опиатных рецепторов участвует в регуляции и контроле интенсивности ноцицептивного возбуждения. С увеличением интенсивности ноцицептивной импульсации опиоидная система активизируется в большей степени.
Энкефалиныиграют роль и медиаторов, и модуляторов. Они имеют более обширную локализацию их синтеза и действия в центальной нервной системе (ЦНС). Причем энкефалины оказывают общее угнетающее действие на активность различных нейронов ЦНС, снижая их реакции на любой сенсорный раздражитель. В отличие от эндорфинов, энкефалины оказывают более слабое угнетающее действие на ЦНС.
Динорфины – эндогенные опиоиды, которые при центральном введении проявляют (в отличие от Р-эндорфина) седативное действие; агонисты преимущественно κ–рецепторов. Они присутствуютв большинстве нейронов вместе с орексином. Так, динорфин А связан с регуляцией синапсов и кодируется одним из «немедленных» ранних генов, которые быстро экспрессируются (активируются) в нейронах при повышении их метаболической активности. Динорфин А может активировать также неопиоидные брадикининовые рецепторы, вызывая возбуждение нервов. Было обнаружено, что уровни динорфина А повышены в спинном мозге в экспериментальных моделях хронической боли.
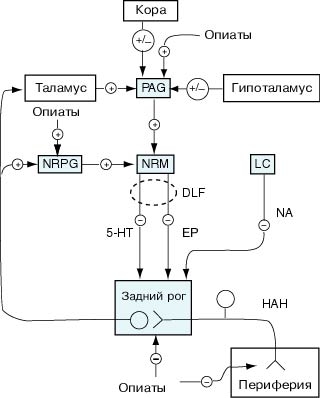
Рис. 13. Нисходящая антиноцицептивная система – главные зоны участия опиатов (опиоидов) в передаче боли (по Fields, Basbaum, 1994).
Примечание: PAG - периакведуктальное серое вещество, NRPG – парагигантоклеточное ретикулярное ядро, NRM – большое ядро шва, LC – locus ceruleus, DLF – дорсолатеральный канатик, 5-HT – 5-гидрокситриптамин (серотонин), EP – энкефалин, NA – норадреналин, HAH – ноцицептивный афферентный нейрон
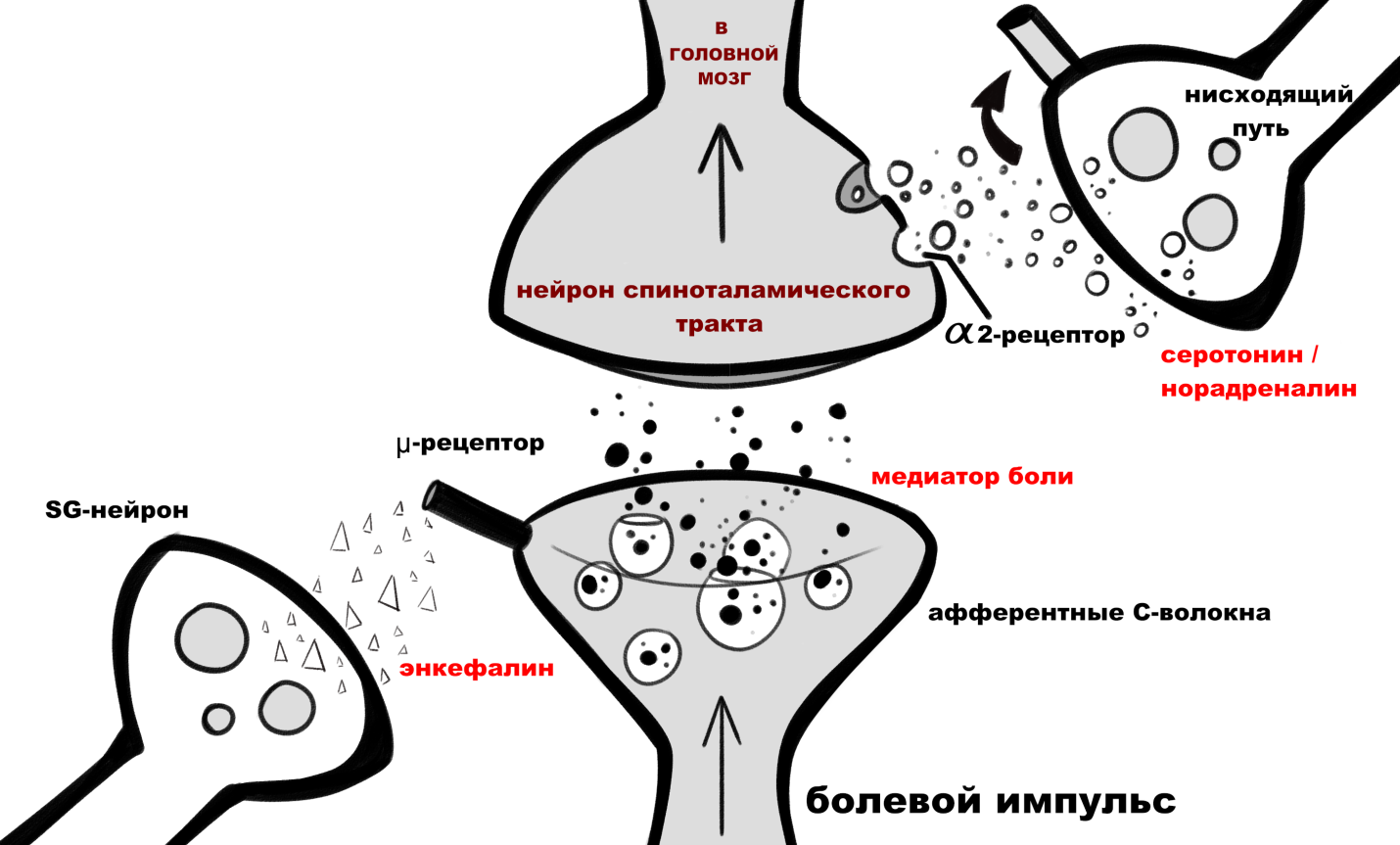
Рис. 14. Структура взаимодействия ноцицептивной и антиноцицептивной систем на уровне синапсов.
Отмечено, что содержание опиоидных пептидов в биологических средах организма, особенно в структурах АНЦС, как и активность опиатных рецепторов в различных образованиях этой системы подвержены суточным колебаниям. Этим, вероятно, и можно объяснить суточные ритмы болевой чувствительности.
Показано также, что опиатные рецепторы формируют обратимую связь с наркотическими анальгетиками. Последние могут быть вытеснены их антагонистами, итогом чего становится восстановление болевой чувствительности. Налоксон блокирует в основном µ-опиатные рецепторы, в меньшей степени (в 10 раз) – δ-опиатные рецепторы, и в наименьшей степени (в 30 раз) – κ-опиатные рецепторы. Наряду с антагонистами опиоидных пептидов найдены также их агонисты.
Механизм обезболивающего действия опиоидных пептидов заключается в том, что после взаимодействия эндорфинов и энкефалинов с опиатными рецепторами не проявляется алгогенное действие субстанции Р и других алгогенов.
Механизм действия налоксона, имеющего меньший, чем опиоидные пептиды, размер молекулы, заключается в более быстрой и более сильной связи с опиатными рецепторами, в результате чего опиоиды не могут с ними взаимодействовать, а значит оказывать обезболивающее действие.
Неопиоидная система регуляции боли включает следующие гуморальные механизмы, реализующие своё действие через:
– нейротензин гипоталамуса, ядер шва ствола мозга, центрального серого окловодопроводного вещества (ЦСОВ) и других структур ЦНС оказывает более выраженный обезболивающий эффект (в 100–1000 раз больше, чем у энкефалинов); этот эффект, в отличие от опиоидных пептидов не купируется налоксоном;
– окситоцин, синтезируемый, главным образом, крупноклеточными ядрами переднего гипоталамуса;
– ангиотензин-II, образующийся из ангиотензина-I;
– серотонин и серотониновые рецепторы;
– норадреналин и центральные адренорецепторы;
– ацетилхолин и центральные М- и Н-холинорецепторы;
– гамма-аминомасляная кислота (ГАМК) и ГАМК-рецепторы;
– глицин и глициновые рецепторы;
– анандамид (этаноламид арахидоновой кислоты) и каннабиноидные СВ1-рецепторы.
Серотонинергические механизмы снижения боли представлены преимущественно в ядрах шва ствола мозга, ЦСОВ, медиальном гипоталамусе, таламусе и других структурах ЦНС. Различные медиаторы (норадреналин, дофамин) и физиологически активные вещества, активизирующие синтез, выделение и действие серотонина, стимулируют опиатную аналгезию.
Адренергические механизмы угнетения болипредставлены структурами сегментов спинного мозга и ствола головного мозга. Эффект норадреналина реализуется не только через возбуждение α1 и α2-адренорецепторов, но и β2-адренорецепторов. Это приводит к угнетению болевой импульсации и активизации опиатных механизмов.
Холинергические механизмы ослабления болипредставлены различными структурами ЦНС, особенно среднего мозга и ЦСОВ. Активация центральных Н- и М-холинорецепторов ослабляет боль, усиливает морфиновую анестезию, стимулирует высвобождение опиоидных пептидов.
ГАМК- и глицинергические механизмы обезболивания представлены многими структурами ЦНС (головного и спинного мозга). Показано, что в ответ на боль этими механизмами усиливается выделение и действие медиаторов торможения ГАМК и глицина, которые, возбуждая ГАМК и глициновые рецепторы, ослабляют болевое ощущение, а также поведенческие и эмоциональные реакции на болевое воздействие.
Каннабиноидная система мозга — посредством активации пресинаптических каннабиноидных СВ1-рецепторов — модулирует высвобождение возбуждающих или тормозных медиаторов. В результате активации СВ1-рецепторов усиливается гиперполяризация пресинаптической мембраны и ухудшается проведение возбуждения. Анальгетические свойства агонистов каннабиноидных рецепторов продемонстрированы в различных экспериментах с использованием моделей острой боли и воспаления. Значительные скопления СВ1-рецепторов, участвующих в восприятии и регулировании ноцицептивных сигналов, обнаружены в околоводопроводном сером веществе, в задних рогах спинного мозга и спинномозговых ганглиях.
Особый интерес представляет реализация антиноцицептивных влияний на сегментарном уровне спинного мозга, с вовлечением интернейронов студенистого вещества (желатинозной субстанции – SG). Этот механизм описывает теория «воротного контроля» – одна из наиболее оригинальных концепций механизмов боли (R. Melzack, P. Wall, 1981, Melzack R., Katz J., 2004).
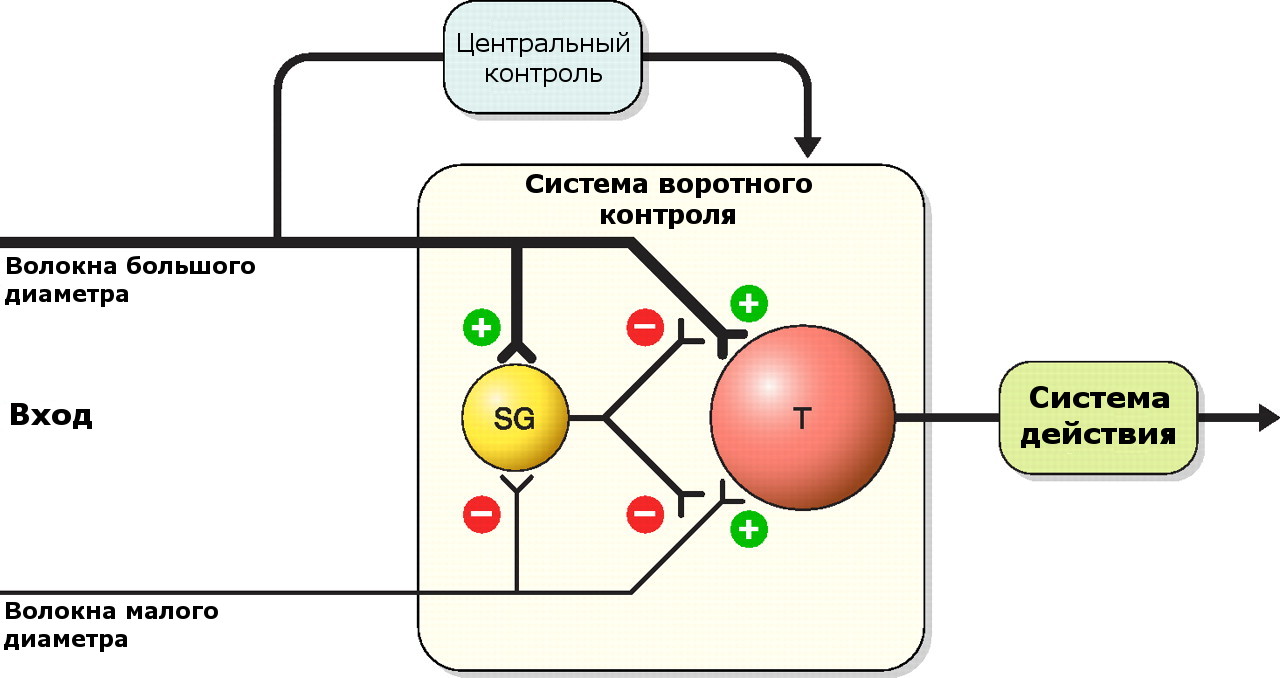
Рис. 15. Механизм «воротного контроля» боли (по H.U. Zeilhofer et.al., 2012. Modified from R. Melzack and P. Wall, 1981).
Примечание: T – второй нейрон пути проведения чувствительности (задние рога спинного мозга); SG – интернейрон желатинозной субстанции.