ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.01.2024
Просмотров: 306
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
N° 16 (кашицеобразная пища), с 10—12-го дня при отсутствии осложнений больного переводят на общий стол.
3. После операций на органах брюшной полости, но без нарушения целостности пищеварительного тракта (желчный пузырь, поджелудочная железа, селезенка) назначают стол N° 13 (бульон, протертые супы с сухарями, кисель, печеные яблоки и т. д.).
4. После операций на толстой кишке необходимо создать условия, чтобы в течение 4—5 сут у больного не было стула. Больной получает пищу с малым количеством клетчатки и по 8—10 капель опия в день.
5. После операций в полости рта через нос вводят зонд, и через него больной получает жидкую пищу (бульон, сливки, молоко, кисель).
6. После оперативных вмешательств, не связанных с желудочно-кишечным трактом, первые 1—2 дня больной получает стол № 1а или 16, в дальнейшем — стол № 15.
Вставание больных после операции. Вставать больному разрешает только врач. В настоящее время рекомендуется раннее вставание — на 2—3-й день в зависимости от тяжести и характера оперативного вмешательства.
Сроки и техника снятия швов. При небольших оперативных вмешательствах (аппендэктомия, грыжесечение) швы снимают на 7—8-е сутки. При операциях, связанных со вскрытием живота (резекция желудка, холецистэктомия), грудной клетки (пуль-монэктомия, лобэктомия) —на 9—10-е сутки. При операциях ко поводу злокачественных опухолей снятие швов откладывается до 12—14-х суток, так как у этих больных замедлена регенерация тканей. снимают только при помощи инструментов.
Послеоперационные осложнения.
Кровотечение возникает после оперативного вмешательства как результат недостаточно проведенной остановки кровотечения, соскальзывания лигатуры с кровеносного сосуда, нарушения свертываемости крови. При недостаточной остановке кровотечения или при соскальзывании лигатуры больного повторно берут на операционный стол, где производят ревизию раны и окончательно останавливают кровотечение. При нарушении свертываемости крови показана коагу-лянтная терапия (хлорид кальция, викасол, аминокапроновая кислота, свежецитратная кровь и т. д.).
Отек гортани чаще возникает после интратрахеального наркоза. При этом наблюдаются осиплость или потеря голоса, затруднение вдоха и выдоха, нарастает беспокойство, в дыхании начинают принимать участие вспомогательные мышцы.
Необходимо вводить антигистаминные препараты (димедрол, пипольфен, супрастин), противовоспалительные, противоотечные, антиаллергические средства (хлорид кальция внутривенно, кортизон внутримышечно, гидрокортизон внутривенно, ингаляция паров ментола, раствора двууглекислой соды, вдыхание увлажненного кислорода, горчичники на грудь, грелки к ногам).
В случае неэффективности указанной терапии образуют трахеостому.
Отек легких чаще всего развивается вследствие сердечно-легочной недостаточности. Появляются резкая одышка, громкое клокочущее дыхание (легкие переполнены жидкостью), пульс учащается, становится слабым. Кожа и слизистые оболочки приобретают синюшную окраску.
Меры помощи: внутривенно вводят 0,5 мл 0,05% раствора строфантина с 20 мл 5% раствора глюкозы (медленно в течение 5—10 мин), 2 мл кордиамина, дают больному вдыхать пары спирта, производят ингаляцию кислорода, бинтование конечностей, кровопускание, в тяжелых случаях прибегают к трахео-стомии.
Послеоперационная пневмония чаще развивается . после операций на грудной клетке и верхнем отделе брюшной полости. Больные после операции дышат поверхностно, боятся откашливаться из-за болей в зоне операционных швов. В дыхательных путях задерживается отделяемое, что в условиях ослабленного после операции организма может привести к воспалению легких. Для профилактики необходимо следить, чтобы больной вел себя активно, хорошо откашливал мокроту, занимался дыхательной гимнастикой. Необходимо своевременно вводить обезболивающие средства. Подкожно вводят 3 мл 20% раствора камфары и 1 мл эфира (тщательно смешивая в шприце), ставят круговые банки, горчичники, дают дышать увлажненным кислородом.
При возникновении пневмонии у больных повышается температура, значительно ухудшаются общее состояние и дыхание, появляется кашель, в легких выслушиваются влажные хрипы.
Лечение проводят по общепринятым методам (сульфаниламиды, антибиотики, большие дозы камфарных препаратов, банки, отхаркивающие и т. д.).
Перитонит послеоперационный чаще бывает вследствие недостаточности швов полых органов брюшной полости. Медицинская сестра должна уметь распознать это грозное осложнение и своевременно сообщать об этом врачу. У больных внезапно возникают острые боли в животе, иногда точно локализованные, ухудшается общее состояние, повышается температура, учащается пульс, появляются мучительная жажда, тошнота, рвота, напряжение мышц передней брюшной стенки. В дальнейшем на фоне усиления интоксикации боли в животе несколько уменьшаются, появляются рвота, задержка стула, газов. Раздутые петли кишечника поднимают диафрагму, затрудняя тем самым дыхание; нарушается работа сердца. Организм обезвоживается, черты лица заостряются, глаза западают. У ослабленных больных клиническая картина может протекать более стерто.
Лечение заключается в повторной операции, после которой больные нуждаются в особо тщательном уходе.
Психозы развиваются у ослабленных и истощенных больных с легко возбудимой нервной системой. Они проявляются двигательной реакцией, бредом. Больной пытается соскочить с кровати, бежать, срывает повязку, не узнает окружающих. Попытки успокоить больного нередко приводят к еще большему возбуждению.
Во избежание несчастного случая медицинская сестра должна срочно принять меры к удержанию больного в постели, вплоть до фиксации простынями или специальными сетками к кровати. Возбуждение можно снять внутримышечной инъекцией 2 мл 2,5% раствора аминазина, а также введением в клизме 20—40 мл 5% раствора хлоралгидрата. Для наблюдения за такими больными необходимо выделить индивидуальный пост. В тяжелых и затянувшихся случаях показаны консультация психиатра и перевод больного в психосоматическую больницу.
Тромбофлебиты (закупорка и воспаление вен) возникают в результате замедленного тока крови, повышения свертывания ее, воспалительных процессов и т. д. Особенно склонны к этим осложнениям ослабленные больные, страдающие злокачественными опухолями, а также лица с варикозно расширенными венами. Активное проведение послеоперационного периода улучшает кровообращение и уменьшает тромбообразование. Большое значение в профилактике послеоперационных тромбофлебитов придается борьбе с обезвоживанием (т. е. со сгущением крови).
Клинически тромбофлебит проявляется болью в зоне соответствующей вены, отеком конечности, возникновением плотных тяжей по ходу вен.
Больному создают строгий постельный режим, так как оторвавшийся тромб может вызвать эмболию легких, легочной артерии, что может привести к смертельному исходу. Лечение тромбофлебита сводится к приданию конечности возвышенного положения для улучшения кровотока, наложению повязки с мазью Вишневского. Широкое применение в этих случаях нашли препараты группы антикоагулянтов, (гепарин, неодикумарин и т. д.), фибринолизин, пиявки, способствующие снижению свертываемости крови. При применении антикоагулянтов ведется наблюдение за протромбином крови (ежедневно) и мочой. Наличие эритроцитов в моче — признак передозировки антикоагулянтов.
Уход за умирающими больными. Агония — предсмертный период, характеризующийся глубокими нарушениями обмена веществ и угасанием важнейших функций организма.
Характерен внешний вид больного, находящегося в агональном состоянии: бледное, синюшное лицо, покрытое холодным потом, заострившийся нос, помутневшая роговица.
С прекращением дыхания и сердечной деятельности наступает клиническая смерть.
Если клиническая смерть наступила вследствие оперативного вмешательства, травмы и т. д., то необходимо провести реанимационные мероприятия.
При безуспешном лечении после клинической смерти наступает необратимая биологическая смерть: прекращаются сердечная деятельность и дыхание, происходит- расслабление мышц, снижение температуры тела до окружающей среды. Позднее на нижней части тела появляются трупные пятна синюшно-багрового цвета. Врач констатирует факт смерти и записывает в историю болезни ее день и час. Труп раздевают, укладывают на спину с разогнутыми конечностями (без подушки), подвязывают нижнюю челюсть, опускают веки, накрывают простыней и оставляют в постели на 2 ч.
Медицинская сестра пишет чернилами на бедре умершего фамилию, имя, отчество и номер истории болезни. Помимо этого, она готовит сопроводительную записку с указанием фамилии, имени и отчества умершего, номера истории болезни, диагноза и даты смерти.
Выносить труп в паталогоанатомическое отделение для вскрытия можно только после наступления несомненных признаков смерти (трупные пятна, трупное окоченение, размягчение глазных яблок).
Иллюстративный материал:
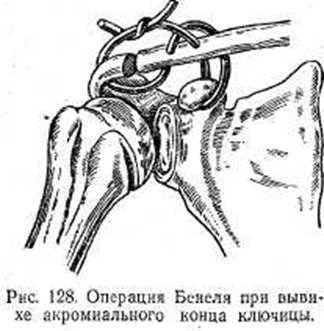
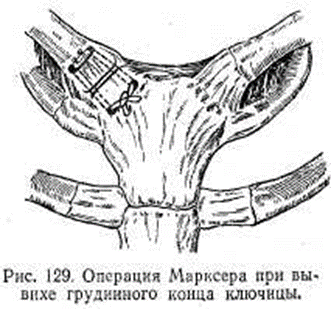
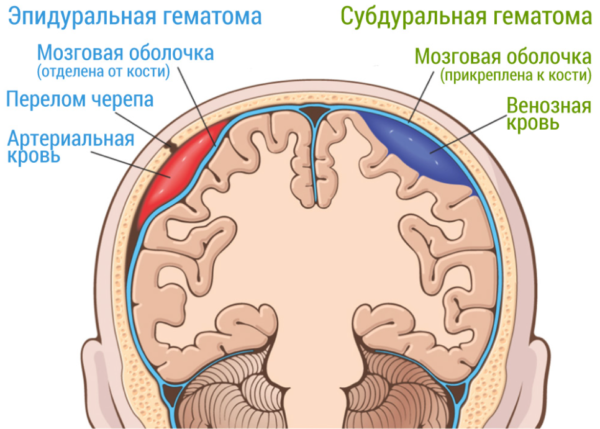
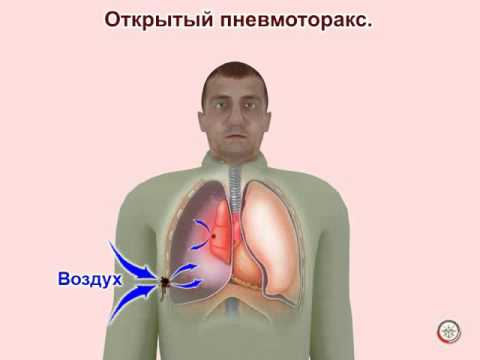

5.Литература:
1.Практическое руководство к предмету «Основы сестринкого дела» Тарновская И.И., Мухина С.А., -М.,-2009.,-512 с.
2.Общая хирургия с основами реанимации/ Кочетова Р.П.:Алматы, Асем-систем, 2008.-328с.
3.Общая хирургия/ В.К.Гостищев.М:Медицина, 2008.-668с.
4.Внутрибольничная инфекция: учебное пособие. В.Л.Осипов- М., 2009,-256 с.
5.Кодекс РК«Оздоровье народа и системе здравоохранения», сентябрь 2009 год.
6. Приказ Министра здравоохранения Республики Казахстан от 11 августа 2020 года № ҚР ДСМ -96/2020 «Об утверждении Санитарных правил «Санитарно-эпидемиологические требования»
7.Приказ Председателя Комитета ГосСЭН МЗ РК №111 от 23 апреля 2013 года «Методические ревомендации по обработке рук сотрудников медицинских организаций РК».
8.Приказ МЗРК №19 от 15.01.2013 года «Об утверждении правил проведения инфекционного контроля в медицинских организациях»
9.Приказ МЗРК №8 от 2019года «Об утверждении правил дератизации, дезинфекции и стерилизации»
10. Приказ МЗ Республики Казахстан от 23 ноября 2020 года № ҚР ДСМ-199/2020
Правила оказания сестринского ухода
6.Вопросы:
1. Хирургические заболевания и повреждения головы и шеи.
2.Повреждения и заболевания грудной клетки и органов грудной клетки.
3.Сестринский процесс при черепно-мозговых травмах.
4.Сестринский процесс при повреждениях грудной клетки.
5.Подготовка к операции.
6.Послеоперационный период.
7.Сестринский процесс в предоперационном периоде.
8.Интенсивный сестринский уход.
8. Критерии и правила оценки знаний: шкала и критерии оценки знаний на каждом уровне (текущий, рубежный, итоговый контроль) правила оценки всех видов занятий.
Итоговая оценка по предмету определяется как сумма среднего арифметического
показателей успеваемости по рейтинговым контролям - 60% и итоговому контролю - 40% и
составляет 100%, то есть итоговая оценка определяется по формуле:

где: Р - процентное содержание оценки рейтинга; n – число рейтингов; Э - процентное
содержание экзаменационной оценки.
Для корректности подсчета итоговой оценки по вышеприведенной формуле необходимо
оценивать знания обучающегося на рубежном контроле (рейтинге) в процентах от 0 до 100%.
Критерии выставления оценки среднего рейтинга: 50% от оценок текущего контроля + 50%
от оценки рубежного контроля. Результаты округляются до целых чисел.
Ниже приведена многобалльная буквенная система оценки знаний обучающихся по
кредитной технологии.
3. После операций на органах брюшной полости, но без нарушения целостности пищеварительного тракта (желчный пузырь, поджелудочная железа, селезенка) назначают стол N° 13 (бульон, протертые супы с сухарями, кисель, печеные яблоки и т. д.).
4. После операций на толстой кишке необходимо создать условия, чтобы в течение 4—5 сут у больного не было стула. Больной получает пищу с малым количеством клетчатки и по 8—10 капель опия в день.
5. После операций в полости рта через нос вводят зонд, и через него больной получает жидкую пищу (бульон, сливки, молоко, кисель).
6. После оперативных вмешательств, не связанных с желудочно-кишечным трактом, первые 1—2 дня больной получает стол № 1а или 16, в дальнейшем — стол № 15.
Вставание больных после операции. Вставать больному разрешает только врач. В настоящее время рекомендуется раннее вставание — на 2—3-й день в зависимости от тяжести и характера оперативного вмешательства.
Сроки и техника снятия швов. При небольших оперативных вмешательствах (аппендэктомия, грыжесечение) швы снимают на 7—8-е сутки. При операциях, связанных со вскрытием живота (резекция желудка, холецистэктомия), грудной клетки (пуль-монэктомия, лобэктомия) —на 9—10-е сутки. При операциях ко поводу злокачественных опухолей снятие швов откладывается до 12—14-х суток, так как у этих больных замедлена регенерация тканей. снимают только при помощи инструментов.
Послеоперационные осложнения.
Кровотечение возникает после оперативного вмешательства как результат недостаточно проведенной остановки кровотечения, соскальзывания лигатуры с кровеносного сосуда, нарушения свертываемости крови. При недостаточной остановке кровотечения или при соскальзывании лигатуры больного повторно берут на операционный стол, где производят ревизию раны и окончательно останавливают кровотечение. При нарушении свертываемости крови показана коагу-лянтная терапия (хлорид кальция, викасол, аминокапроновая кислота, свежецитратная кровь и т. д.).
Отек гортани чаще возникает после интратрахеального наркоза. При этом наблюдаются осиплость или потеря голоса, затруднение вдоха и выдоха, нарастает беспокойство, в дыхании начинают принимать участие вспомогательные мышцы.
Необходимо вводить антигистаминные препараты (димедрол, пипольфен, супрастин), противовоспалительные, противоотечные, антиаллергические средства (хлорид кальция внутривенно, кортизон внутримышечно, гидрокортизон внутривенно, ингаляция паров ментола, раствора двууглекислой соды, вдыхание увлажненного кислорода, горчичники на грудь, грелки к ногам).
В случае неэффективности указанной терапии образуют трахеостому.
Отек легких чаще всего развивается вследствие сердечно-легочной недостаточности. Появляются резкая одышка, громкое клокочущее дыхание (легкие переполнены жидкостью), пульс учащается, становится слабым. Кожа и слизистые оболочки приобретают синюшную окраску.
Меры помощи: внутривенно вводят 0,5 мл 0,05% раствора строфантина с 20 мл 5% раствора глюкозы (медленно в течение 5—10 мин), 2 мл кордиамина, дают больному вдыхать пары спирта, производят ингаляцию кислорода, бинтование конечностей, кровопускание, в тяжелых случаях прибегают к трахео-стомии.
Послеоперационная пневмония чаще развивается . после операций на грудной клетке и верхнем отделе брюшной полости. Больные после операции дышат поверхностно, боятся откашливаться из-за болей в зоне операционных швов. В дыхательных путях задерживается отделяемое, что в условиях ослабленного после операции организма может привести к воспалению легких. Для профилактики необходимо следить, чтобы больной вел себя активно, хорошо откашливал мокроту, занимался дыхательной гимнастикой. Необходимо своевременно вводить обезболивающие средства. Подкожно вводят 3 мл 20% раствора камфары и 1 мл эфира (тщательно смешивая в шприце), ставят круговые банки, горчичники, дают дышать увлажненным кислородом.
При возникновении пневмонии у больных повышается температура, значительно ухудшаются общее состояние и дыхание, появляется кашель, в легких выслушиваются влажные хрипы.
Лечение проводят по общепринятым методам (сульфаниламиды, антибиотики, большие дозы камфарных препаратов, банки, отхаркивающие и т. д.).
Перитонит послеоперационный чаще бывает вследствие недостаточности швов полых органов брюшной полости. Медицинская сестра должна уметь распознать это грозное осложнение и своевременно сообщать об этом врачу. У больных внезапно возникают острые боли в животе, иногда точно локализованные, ухудшается общее состояние, повышается температура, учащается пульс, появляются мучительная жажда, тошнота, рвота, напряжение мышц передней брюшной стенки. В дальнейшем на фоне усиления интоксикации боли в животе несколько уменьшаются, появляются рвота, задержка стула, газов. Раздутые петли кишечника поднимают диафрагму, затрудняя тем самым дыхание; нарушается работа сердца. Организм обезвоживается, черты лица заостряются, глаза западают. У ослабленных больных клиническая картина может протекать более стерто.
Лечение заключается в повторной операции, после которой больные нуждаются в особо тщательном уходе.
Психозы развиваются у ослабленных и истощенных больных с легко возбудимой нервной системой. Они проявляются двигательной реакцией, бредом. Больной пытается соскочить с кровати, бежать, срывает повязку, не узнает окружающих. Попытки успокоить больного нередко приводят к еще большему возбуждению.
Во избежание несчастного случая медицинская сестра должна срочно принять меры к удержанию больного в постели, вплоть до фиксации простынями или специальными сетками к кровати. Возбуждение можно снять внутримышечной инъекцией 2 мл 2,5% раствора аминазина, а также введением в клизме 20—40 мл 5% раствора хлоралгидрата. Для наблюдения за такими больными необходимо выделить индивидуальный пост. В тяжелых и затянувшихся случаях показаны консультация психиатра и перевод больного в психосоматическую больницу.
Тромбофлебиты (закупорка и воспаление вен) возникают в результате замедленного тока крови, повышения свертывания ее, воспалительных процессов и т. д. Особенно склонны к этим осложнениям ослабленные больные, страдающие злокачественными опухолями, а также лица с варикозно расширенными венами. Активное проведение послеоперационного периода улучшает кровообращение и уменьшает тромбообразование. Большое значение в профилактике послеоперационных тромбофлебитов придается борьбе с обезвоживанием (т. е. со сгущением крови).
Клинически тромбофлебит проявляется болью в зоне соответствующей вены, отеком конечности, возникновением плотных тяжей по ходу вен.
Больному создают строгий постельный режим, так как оторвавшийся тромб может вызвать эмболию легких, легочной артерии, что может привести к смертельному исходу. Лечение тромбофлебита сводится к приданию конечности возвышенного положения для улучшения кровотока, наложению повязки с мазью Вишневского. Широкое применение в этих случаях нашли препараты группы антикоагулянтов, (гепарин, неодикумарин и т. д.), фибринолизин, пиявки, способствующие снижению свертываемости крови. При применении антикоагулянтов ведется наблюдение за протромбином крови (ежедневно) и мочой. Наличие эритроцитов в моче — признак передозировки антикоагулянтов.
Уход за умирающими больными. Агония — предсмертный период, характеризующийся глубокими нарушениями обмена веществ и угасанием важнейших функций организма.
Характерен внешний вид больного, находящегося в агональном состоянии: бледное, синюшное лицо, покрытое холодным потом, заострившийся нос, помутневшая роговица.
С прекращением дыхания и сердечной деятельности наступает клиническая смерть.
Если клиническая смерть наступила вследствие оперативного вмешательства, травмы и т. д., то необходимо провести реанимационные мероприятия.
При безуспешном лечении после клинической смерти наступает необратимая биологическая смерть: прекращаются сердечная деятельность и дыхание, происходит- расслабление мышц, снижение температуры тела до окружающей среды. Позднее на нижней части тела появляются трупные пятна синюшно-багрового цвета. Врач констатирует факт смерти и записывает в историю болезни ее день и час. Труп раздевают, укладывают на спину с разогнутыми конечностями (без подушки), подвязывают нижнюю челюсть, опускают веки, накрывают простыней и оставляют в постели на 2 ч.
Медицинская сестра пишет чернилами на бедре умершего фамилию, имя, отчество и номер истории болезни. Помимо этого, она готовит сопроводительную записку с указанием фамилии, имени и отчества умершего, номера истории болезни, диагноза и даты смерти.
Выносить труп в паталогоанатомическое отделение для вскрытия можно только после наступления несомненных признаков смерти (трупные пятна, трупное окоченение, размягчение глазных яблок).
Иллюстративный материал:






5.Литература:
1.Практическое руководство к предмету «Основы сестринкого дела» Тарновская И.И., Мухина С.А., -М.,-2009.,-512 с.
2.Общая хирургия с основами реанимации/ Кочетова Р.П.:Алматы, Асем-систем, 2008.-328с.
3.Общая хирургия/ В.К.Гостищев.М:Медицина, 2008.-668с.
4.Внутрибольничная инфекция: учебное пособие. В.Л.Осипов- М., 2009,-256 с.
5.Кодекс РК«Оздоровье народа и системе здравоохранения», сентябрь 2009 год.
6. Приказ Министра здравоохранения Республики Казахстан от 11 августа 2020 года № ҚР ДСМ -96/2020 «Об утверждении Санитарных правил «Санитарно-эпидемиологические требования»
7.Приказ Председателя Комитета ГосСЭН МЗ РК №111 от 23 апреля 2013 года «Методические ревомендации по обработке рук сотрудников медицинских организаций РК».
8.Приказ МЗРК №19 от 15.01.2013 года «Об утверждении правил проведения инфекционного контроля в медицинских организациях»
9.Приказ МЗРК №8 от 2019года «Об утверждении правил дератизации, дезинфекции и стерилизации»
10. Приказ МЗ Республики Казахстан от 23 ноября 2020 года № ҚР ДСМ-199/2020
Правила оказания сестринского ухода
6.Вопросы:
1. Хирургические заболевания и повреждения головы и шеи.
2.Повреждения и заболевания грудной клетки и органов грудной клетки.
3.Сестринский процесс при черепно-мозговых травмах.
4.Сестринский процесс при повреждениях грудной клетки.
5.Подготовка к операции.
6.Послеоперационный период.
7.Сестринский процесс в предоперационном периоде.
8.Интенсивный сестринский уход.
8. Критерии и правила оценки знаний: шкала и критерии оценки знаний на каждом уровне (текущий, рубежный, итоговый контроль) правила оценки всех видов занятий.
Итоговая оценка по предмету определяется как сумма среднего арифметического
показателей успеваемости по рейтинговым контролям - 60% и итоговому контролю - 40% и
составляет 100%, то есть итоговая оценка определяется по формуле:

где: Р - процентное содержание оценки рейтинга; n – число рейтингов; Э - процентное
содержание экзаменационной оценки.
Для корректности подсчета итоговой оценки по вышеприведенной формуле необходимо
оценивать знания обучающегося на рубежном контроле (рейтинге) в процентах от 0 до 100%.
Критерии выставления оценки среднего рейтинга: 50% от оценок текущего контроля + 50%
от оценки рубежного контроля. Результаты округляются до целых чисел.
Ниже приведена многобалльная буквенная система оценки знаний обучающихся по
кредитной технологии.
| Оценка по буквенной системе | Цифровой эквивалент баллов | Процентное содержание | Оценка по традиционной системе | |||
| | А | | 4,0 | | 995-100 | Отлично |
| | А- | | 3,67 | | 990-94 | |
| | В+ | | 3,33 | | 885-89 | Хорошо |
| | В | | 3,0 | | 880-84 | |
| | В- | | 2,67 | | 775-79 | |
| | С+ | | 2,33 | | 770-74 | |
| | С | | 2,0 | | 665-69 | Удовлетворительно |
| | С- | | 1,67 | | 660-64 | |
| | D+ | | 1,33 | | 555-59 | |
| | D | | 1,0 | | 550-54 | |
| | F | | 0 | | 00-49 | Неудовлетворительно |