ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 22.06.2020
Просмотров: 7908
Скачиваний: 106
СЗ_Лечебное дело (ч.2) – 2017
156
СИТУАЦИОННАЯ ЗАДАЧА 130 [K001984]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
В поликлинику обратился мужчина 42 лет с впервые возникшим приступом
интенсивной
сжимающей
загрудинной
боли
без
отчетливой
иррадиации,
сопровождающейся тошнотой, профузным потоотделением, одышкой. К моменту
обращения длительность приступа около 3 часов. Курит много лет, 10-15 сигарет в день.
Артериальной гипертензии и других заболеваний сердечно-сосудистой системы,
сахарного диабета, неврологических заболеваний, травм головы, коагулопатий и
значительных кровотечений в анамнезе нет. Сознание ясное. Кожные покровы бледные,
гипергидроз. Дыхание везикулярное, хрипов нет. ЧДД - 18 в минуту. Тоны сердца
ритмичны. ЧСС - 90 ударов в минуту, АД - 130/80 мм рт. ст. Живот мягкий,
безболезненный во всех отделах. Печень не увеличена.
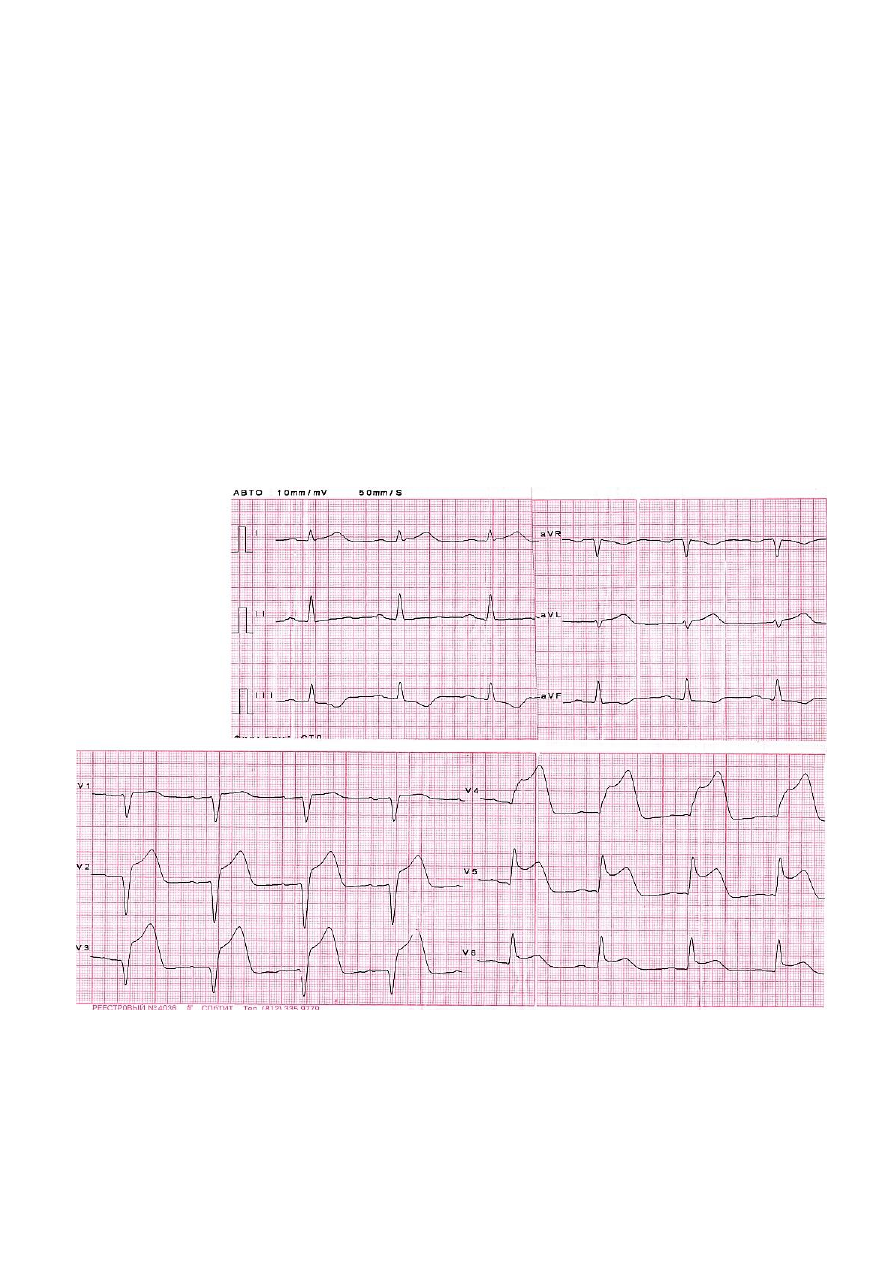
Экстренно снята ЭКГ:
СЗ_Лечебное дело (ч.2) – 2017
157
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Назовите отклонения от нормы, видимые на представленной ЭКГ, и
сформулируйте ЭКГ-заключение.
3. Какова тактика врача общей практики в данной ситуации?
4. Среди каких неотложных состояний требуется провести дифференциальную
диагностику?
5. Какие лабораторные маркеры рекомендуется использовать для подтверждения
диагноза?
СЗ_Лечебное дело (ч.2) – 2017
158
СИТУАЦИОННАЯ ЗАДАЧА 131 [K001985]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больная 42 лет, домохозяйка, обратилась к врачу-терапевту участковому со
следующими жалобами: в течение нескольких лет периодически отмечала общую
слабость, немотивированный подъѐм температуры до субфебрильных цифр. Месяц назад
после ОРЗ появилась умеренная болезненность и припухлость II и III пястно-фаланговых
суставов, II, III, IV проксимальных межфаланговых суставов обеих кистей, лучезапястных
суставов; утренняя скованность в течение 3 часов. Суставной синдром сопровождался
повышением температуры тела до 37,3°С. Домашнюю работу выполняет с трудом.
Объективно: кожные покровы обычной окраски, чистые. Дыхание везикулярное,
хрипов нет. Левая граница относительной сердечной тупости по среднеключичной линии.
Тоны сердца ритмичные. АД - 130/80 мм рт. ст. Отмечается дефигурация
вышеперечисленных суставов за счѐт экссудативно-пролиферативных явлений, разлитая
болезненность, активные и пассивные движения ограничены, болезненны.
Общий анализ крови: лейкоциты - 9,0×10
9
/л, СОЭ - 35 мм/час.
Биохимическое исследование крови: ревматоидный фактор (РФ) – 1:80. Антитела к
циклическому цитруллинированному пептиду (АЦЦП) – 375,8 Ед/мл.
Рентгенограмма суставов кистей: обнаружен околосуставной остеопороз, сужение
суставной щели, единичные узуры костей.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какой будет тактика лечения данного заболевания?
5. Какой базисный препарат целесообразно назначить в данном случае и почему?
СЗ_Лечебное дело (ч.2) – 2017
159
СИТУАЦИОННАЯ ЗАДАЧА 132 [K001986]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной Ю. 53 лет обратился к врачу-терапевту участковому с жалобами на
слабость, боли по всему позвоночнику (преимущественно ночью), в обоих тазобедренных,
коленных суставах, утреннюю скованность до 40 минут, проходящую после физических
упражнений.
Анамнез: болеет с 35 лет, вначале появились боли в пояснице и крестце (особенно
ночью),
позже
присоединилась
утренняя
скованность,
проходящая
после
непродолжительной зарядки, повышение температуры до 37-37,5°С.
Объективно: состояние удовлетворительное, положение активное. АД - 150/100 мм
рт. ст. ЧСС - 74 удара в минуту. ЧДД - 18 в минуту. Температура тела 37,3°С. Отмечается
выраженный грудной кифоз и шейный гиперлордоз, сглаженность поясничного лордоза,
болезненность при пальпации по ходу позвоночника, околопозвоночным линиям и
тазобедренных суставов. Активные и пассивные движения вызывают боль.
Пробы: симптом Кушелевского I, II - положительный, проба Томайера – 65 см,
Форестье - 22 см, проба подбородок-грудина – 5 см, экскурсия грудной клетки - 100-96 см
(4 см).
Рентгенограмма позвоночника и илеосакральных сочленениях: Деформирующий
спондилѐз, двусторонний сакроилиит, стадия 3.
Общий анализ крови: эритроциты - 4,2×10
12
/л, Hb - 122 г/л, тромбоциты -
220×10
9
/л, лейкоциты - 10×10
9
/л, палочкоядерные нейтрофилы – 1%, сегментоядерные
нейтрофилы – 63%, моноциты – 4%, эозинофилы – 2%, лимфоциты – 30%, СОЭ – 18 мм/ч.
Иммунологические тесты: С-реактивный белок – 5 мг/л, ревматоидный фактор –
отрицательный.
Общий анализ мочи – норма.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какой будет Ваша тактика лечения данного заболевания?
5. Каким препаратам следует отдать предпочтение при наличии у пациента
внеаксиальных проявлений заболевания?
СЗ_Лечебное дело (ч.2) – 2017
160
СИТУАЦИОННАЯ ЗАДАЧА 133 [K001987]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ
ОТВЕТЫ НА ВОПРОСЫ
Основная часть
Больной 64 лет обратился к врачу-терапевту участковому с жалобами на
припухание и боль в правом голеностопном суставе и мелких суставах правой стопы,
покраснение кожи над ними, ограничение движений в них.
Анамнез: страдает внезапными приступами болей в суставах правой стопы около 8
лет, когда впервые на фоне относительного благополучия ночью появились интенсивные
боли в первом пальце правой стопы. В последующем артрит неоднократно
рецидивировал. Боль в области правого голеностопного сустава присоединилась в течение
последних 6 месяцев. Неоднократно безболезненно с мочой отходили конкременты
желтовато-бурового цвета размером до 3–4 мм.
Объективно: телосложение правильное, повышенного питания. В области
хрящевой части ушных раковин пальпируются безболезненные плотные образования
величиной 0,3 0,2 см, белесоватые на изгибе. Отмечаются костные деформации в области
1-го и 2-го плюснефаланговых суставов правой стопы, сочетающиеся с припухлостью,
покраснением кожи и повышением местной температуры над этими же суставами.
Правый голеностопный сустав припухший, болезненный при пальпации. Кожа над
суставом блестит, синевато- багрового цвета, горячая. АД - 170/105 мм рт. ст. ЧСС - 84
удара в минуту. Границы относительной сердечной тупости расширены влево на 2 см от
срединно-ключичной линии. Тоны сердца ритмичные, приглушены.
Мочевая кислота - 780 ммоль/л, холестерин крови - 6,7 ммоль/л, триглицериды –
2,7 ммоль/л, ЛПВП – 1,0 ммоль/л; глюкоза натощак – 6,2 ммоль/л, через 2 часа после
приема 75 г глюкозы – 6,4 ммоль/л.
Вопросы:
1. Предположите наиболее вероятный диагноз.
2. Обоснуйте поставленный Вами диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какой будет Ваша тактика лечения в период острого приступа и в межприступный
период?
5. Каким препаратам следует отдать предпочтение для коррекции артериальной
гипертензии и гиперхолестеринемии и почему?