Файл: Вопросы к экзамену по пропедевтике стоматологических заболеваний.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.11.2023
Просмотров: 705
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Топографическая анатомия верхнечелюстного нерва. Особенности обезболивания на верхней челюсти.
Верхнечелюстной нерв (п. maxillaries) - вторая ветвь тройничного нерва, чувствительный. Имеет толщину 2,5—4,5 мм и состоит из 25—70 небольших пучков, содержащих от 30 000 до 80 000 миелиновых нервных волокон, преимущественно небольшого диаметра (до 5 мкм). Верхнечелюстной нерв иннервирует твердую оболочку головного мозга, кожу нижнего века, латерального угла глаза, передней части височной области, верхней части щеки, крыльев носа, кожу и слизистую оболочку верхней губы, слизистую оболочку задней и нижней частей носовой полости, слизистую оболочку клиновидной пазухи, нёба, зубы верхней челюсти. По выходе из черепа через круглое отверстие нерв попадает в крыловидно-нёбную ямку, проходит сзади наперед и изнутри кнаружи.
В пределах крыловидно-нёбной ямки верхнечелюстной нерв отдает менингеалъную ветвь (г. meningeus) к твердой мозговой оболочке и разделяется на 3 ветви: 1) узловые ветви к крылонёбному узлу; 2) скуловой нерв; 3) подглазничный нерв, являющийся непосредственным продолжением верхнечелюстного нерва. 1. Узловые ветви к крылонёбному узлу (rr. ganglionares ad ganglio pterygopalatinum) отходят от верхнечелюстного нерва на расстоянии 1,0—2,5 мм от круглого отверстия и идут к крылонёбному узлу, отдавая нервам, начинающимся от узла, чувствительные волокна.
Некоторые узловые ветви минуют узел и присоединяются к его ветвям. Крылонёбный узел (ganglion pterygopalatinum) — образование парасимпатической части автономной нервной системы. Узел треугольной формы, длиной 3—5 мм, содержит мультиполярные клетки и имеет 3 корешка: 1) чувствительный — узловые ветви; 2) парасимпатический — большой каменистый нерв (п. petrosus major) (ветвь промежуточного нерва), содержит волокна к железам носовой полости, нёба, слезной железе; 3) симпатический — глубокий каменистый нерв (п. petrosus profundus) отходит от внутреннего сонного сплетения, содержит пост-ганглионарные симпатические нервные волокна из шейных узлов. Как правило, большой и глубокие каменистые нервы соединяются в нерв крыловидного канала, проходящий через одноименный канал в основании крыловидного отростка клиновидной кости. От узла отходят ветви
, в составе которых есть секреторные и сосудистые (парасимпатические и симпатические) и чувствительные волокна.
1) глазничные ветви (rr. orbitales), 2—3 тонких ствола, проникают через нижнюю глазничную щель и далее вместе с задним решетчатым нервом идут через мелкие отверстия клиновидно-решётчатого шва к слизистой оболочке задних ячеек решётчатого лабиринта и клиновидной пазухи; 2) задние верхние носовые ветви (rr. nasales posteriores superiors) выходят из крыловидно-нёбной ямки через клиновидно-нёбное отверстие в носовую полость и делятся на две группы: латеральную и медиальную . Латеральные ветви (rr. nasales posteriores superiores laterales), идут к слизистой оболочке задних отделов верхней и средней носовых раковин и носовых ходов, задних ячеек решётчатой кости, верхней поверхности хоан и глоточного отверстия слуховой трубы.
Медиальные ветви (rr. nasales posteriores superiores mediates), разветвляются в слизистой оболочке верхнего отдела перегородки носа.
Одна из медиальных ветвей — носонёбный нерв (п. nasopalatinus) — проходит между надкостницей и слизистой оболочкой перегородки вместе с задней артерией перегородки носа вперед, к носовому отверстию резцового канала, через который достигает слизистой оболочки передней части нёба. Образует соединение с носовой ветвью верхнего альвеолярного нерва.
3) нёбные нервы (пп. palatine) распространяются от узла через большой нёбный канал, образуя 3 группы нервов: 1) большой нёбный нерв (п. palatinus major) — самая толстая ветвь, выходит через большое нёбное отверстие на нёбо, где распадается на 3—4 ветви, иннервирующие большую часть слизистой оболочки нёба и ее железы на участке от клыков до мягкого нёба; 2) малые нёбные нервы (пп. palatini minores) вступают в полость рта через малые нёбные отверстия и ветвятся в слизистой оболочке мягкого нёба и области нёбной миндалины; 3) нижние задние носовые ветви (rr. nasales posteriores inferiors) входят в большой нёбный канал, покидают его через мелкие отверстия и на уровне нижней носовой раковины вступают в носовую полость, иннервируя слизистую оболочку нижней раковины, среднего и нижнего носовых ходов и верхнечелюстной пазухи. 2. Скуловой нерв (п. zygomaticus) ответвляется от верхнечелюстного нерва в пределах крыловидно-нёбной ямки и проникает через нижнюю глазничную щель в глазницу, где идет по наружной стенке, отдает соединительную ветвь к слезному нерву, содержащую секреторные парасимпатические волокна к слезной железе, входит в скулоглазничное отверстие и внутри скуловой кости делится на две ветви: 1) скулолицевую ветвь (г. zygomaticofacialis), которая выходит через скулолицевое отверстие на переднюю поверхность скуловой кости; в коже верхней части щеки отдает ветвь к области наружного угла глазной щели и соединительную ветвь — к лицевому нерву; 2) скуловисочная ветвь (г. zygomaticotemporalis), которая выходит из глазницы через одноименное отверстие скуловой кости, прободает височную мышцу и ее фасцию и иннервирует кожу передней части височной и задней части лобной областей.
3. Подглазничный нерв (п. infraorbitalis) является продолжением верхнечелюстного нерва и получает свое название после отхождения от него указанных выше ветвей. Подглазничный нерв покидает крыловидно-нёбную ямку через нижнюю глазничную щель, проходит по нижней стенке глазницы вместе с одноименными сосудами в подглазничной борозде (в 15% случаев вместо борозды имеется костный канал) и выходит через подглазничное отверстие под мышцу, поднимающую верхнюю губу, разделяясь на конечные ветви. Положение нерва в глазнице соответствует парасагиттальной плоскости, проведенной через подглазничное отверстие. Отхождение ветвей может быть также различным: рассыпным, при котором от ствола отходят многочисленные тонкие нервы с множеством связей, или магистральным с небольшим числом крупных нервов. На своем пути подглазничный нерв отдает следующие ветви: 1) верхние альвеолярные нервы (пп. alveolares superiors) иннервируют зубы и верхнюю челюсть. Различают 3 группы ветвей верхних альвеолярных нервов: 1) задние верхние альвеолярные ветви (rr. alveolares superiores posteriors) ответвляются от подглазничного нерва, как правило, в крыловидно-нёбной ямке числом 4—8 и располагаются вместе с одноименными сосудами по поверхности бугра верхней челюсти. Часть самых задних нервов идет по наружной поверхности бугра вниз, к альвеолярному отростку, остальные входят через задние верхние альвеолярные отверстия в альвеолярные каналы. Ветвясь вместе с другими верхними альвеолярными ветвями, они формируют нервное верхнее зубное сплетение (plexus dentalis superior), которое залегает в альвеолярном отростке верхней челюсти над верхушками корней. Сплетение густое, широкопетлистое, растянуто по всей длине альвеолярного отростка. От сплетения отходят верхние десневые ветви (rr. gingivales superiors) к периодонту и пародонту на участке верхних моляров и верхние зубные ветви (rr. dentales superiors) — к верхушкам корней больших коренных зубов, в пульпарной полости которых они разветвляются. Кроме того, задние верхние альвеолярные ветви посылают тонкие нервы к слизистой оболочке верхнечелюстной пазухи; 2) средняя верхняя альвеолярная ветвь (r. alveolaris superior) в виде одного или (реже) двух стволиков ответвляется от подглазничного нерва, чаще в крыловидно-нёбной ямке и (реже) в пределах глазницы, проходит в одном из альвеолярных каналов и ветвится в костных канальцах верхней челюсти в составе верхнего зубного сплетения. Имеет соединительные ветви с задними и передними верхними альвеолярными ветвями.
Иннервирует посредством верхних десневых ветвей пародонт и периодонт на участке верхних премоляров и посредством верхних зубных ветвей — верхние премоляры; 3) передние верхние альвеолярные ветви (rr. alveolares superiores апteriores) возникают от подглазничного нерва в передней части глазницы, которую покидают через альвеолярные каналы, проникая в переднюю стенку верхнечелюстной пазухи, где входят в состав верхнего зубного сплетения. Верхние десневые ветви иннервируют слизистую оболочку альвеолярного отростка и стенки альвеол на участке верхних клыков и резцов, верхние зубные ветви — верхние клыки и резцы. Передние верхние альвеолярные ветви посылают тонкую носовую ветвь к слизистой оболочке переднего отдела дна носовой полости; 2) нижние ветви век (rr. palpebrales inferiors) ответвляются от подглазничного нерва по выходе из подглазничного отверстия, проникают через мышцу, поднимающую верхнюю губу, и, разветвляясь, иннервируют кожу нижнего века; 3) наружные носовые ветви (rr. nasales superiors) иннервируют кожу в области крыла носа; 4) внутренние носовые ветви (rr. nasales interni) подходят к слизистой оболочке преддверия полости носа; 5) верхние губные ветви (rr. labiates superiors) идут между верхней челюстью и мышцей, поднимающей верхнюю губу, вниз; иннервируют кожу и слизистую оболочку верхней губы до угла рта. Все перечисленные наружные ветви подглазничного нерва образуют связи с ветвями лицевого нерва
-
Обезболивание у бугра верхней челюсти. Зона обезболивания. Техника проведения. Осложнения, их профилактика. Туберальная анестезия по Егорову. Осложнения и профилактика.
Туберальная анестезия. Наиболее опасная по числу осложнений
Показания:
Хирургические вмешательства в области всех моляров в.ч.
Если есть одонтогенное воспаление в.ч.
При туберальной анестезии блокируют верхние задние альвеолярные ветви, которые располагаются в крыловидно-небной ямке и на задненаружной поверхности бугра верхней челюсти.
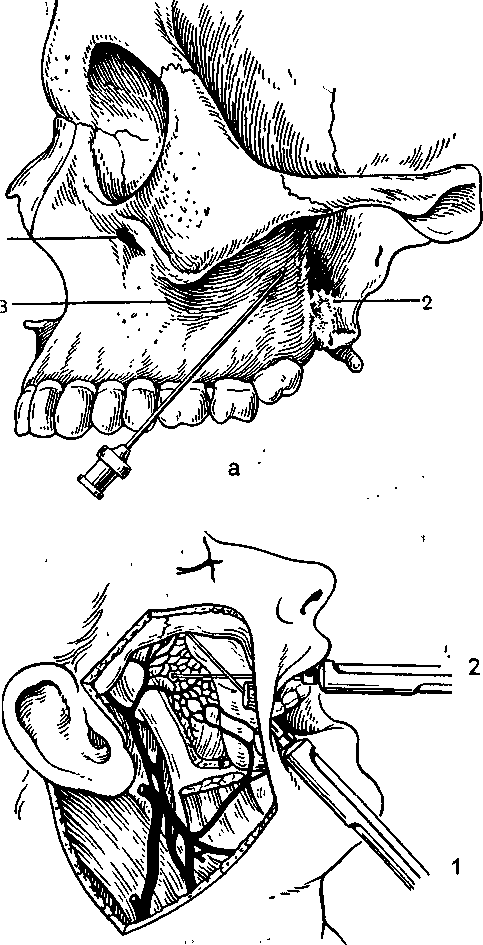
Рис. 5.15. Туберальная анестезия.
а — направление иглы при анестезии у бугра верхней челюсти: 1 — подглазничное отверстие; 2 — отверстия, через которые в кость входят верхние задни"е альвеолярные вет¬ви; 3 — скулоальвеолярный гребень; б — правильное (1) и неправильное (2) положение иглы при проведении туберальной анестезии. (Возможность повреждения крыловидного венозного сплетения.)
Депо анестетика
На 18—25 мм выше края альвеолы 1.2/2.2 соответственно середине коронки его в области бугра верхней челюсти, имеется несколько отверстий. Через них верхние задние альвеолярные ветви входят в костную ткань. При туберальной анестезии необходимо ввести раствор анестетика соответственно расположению этих отверстий или несколько выше их.
Движение иглы(Внутриротовой метод-применяется чаще)
-
При полуоткрытом рте больного отводят шпателем или зеркалом щеку кнаружи. -
Иглу располагают под углом 45° к гребню альвеолярного отростка, скос обращен к кости. -
Вкол иглы производят на уровне коронки второго большого коренного зуба или между вторым и третьим большими коренными зубами в слизистую оболочку, отступя от переходной складки на 0,5 см кнаружи (рис. 5.15, а). -
При отсутствии больших коренных зубов вкол иглы делают позади скулоальвеолярного гребня, что соответствует середине коронки отсутствующего второго большого 'коренного зуба -
Иглу продвигают вверх, назад и внутрь на глубину 3-3,5 см, отводя шприц кнаружи, чтобы игла все время располагалась как можно ближе к кости. Это в известной мере предотвращает повреждение артерий, вен крыловидного венозного сплетения и кровоизлияние в окружающие ткани (рис. 5.15, б). После введения 1карпулы обезболивающего раствора анестезия наступает через 7—10 мин.
Зона обезболивания:
-
первый, второй, третий большие коренные зубы; -
надкостница альвеолярного отростка -
покрывающая ее слизистая оболочка в области этих зубов с вестибулярной стороны; -
слизистая оболочка и костная ткань задненаруж-ной стенки верхнечелюстной пазухи.
Задняя граница зоны обезболивания постоянна.
Передняя граница может проходить по середине коронки первого большого коренного зуба или доходить до середины первого малого коренного зуба. Это объясняется различной выраженностью анастомозов со средней альвеолярной ветвью, а также непостоянством отхождения ее от подглазничного нерва. Верхняя средняя альвеолярная ветвь иногда отходит от ствола верхнечелюстного нерва вместе с задними верхними альвеолярными ветвями и, следовательно, может быть выключена при туберальной анестезии. В подобных случаях наступает обезболивание и верхних малых коренных зубов. Это наблюдается и при отсутствии верхней средней альвеолярной ветви, когда премоляры иннервируются верхними задними альвеолярными ветвями. При введении большого количества анестетика он может проникнуть через нижнюю глазничную щель в нижнеглазничный желобок и также блокировать среднюю верхнюю альвеолярную ветвь.