Файл: Это хроническое заболевание, при котором содержимое желудка иили двенадцатиперстной кишки регулярно забрасывается в пищевод. Такое нарушение сопровождается изжогой, отрыжкой и дискомфортом за грудиной.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.11.2023
Просмотров: 168
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Дифференциальная диагностика
Дифференцировать В12-дефицитную анемию прежде всего приходится с фолиеводефицитной анемией.
| Признаки | В12-дефицитная анемия | Фолиеводефицитная анемия |
| Возраст больного | Чаще пожилой | Чаще молодой |
| Патология ЖКТ (тотальная гастроэктомия, дивертикулез, синдром слепой кишки и др.) | Часто | Редко или отсутствует |
| Глоссит | Часто | Не наблюдается |
| Атрофический гастрит, ахлоргидрия | Практически всегда | Гистаминорефрактерная ахилия и атрофия слизистой желудка отсутствуют |
| Неврологические признаки (нейропатии, фуникулярный миелоз) | Часто | Как правило, отсутствуют |
| Мегалобласты в костном мозге окрашиваются лизарином красным | Всегда | Не окрашиваются |
| Уровень витамина В12 в сыворотке крови | Снижен | Нормальный |
| Уровень фолиевой кислоты в сыворотке крови | Нормальный | Снижен |
| Клинико-гематологический эффект от терапии | Витамином В12 | Фолиевой кислотой |
У некоторых больных (чаще у молодых) необходимо проводить дифференциальный диагноз с гемолитическими анемиями из-за наличия желтушности, повышения содержания непрямого билирубина в сыворотке крови, увеличения селезенки. Иногда необходимо провести дифференциальную диагностику между В12-дефицитной анемией и раком желудка, для чего проводят ЭГДС. Кроме того, при раке желудка в периферической крови повышено количество лейкоцитов и тромбоцитов, отмечается рефрактерность к терапии витамином В12.
Лечение
Лечение проводится препаратами витамина В12 — цианокобаламином и оксикабаламином, но предпочтение отдается последнему, поскольку он более активен и значительно лучше накапливается в организме
, дольше сохраняется в нем, так как более прочно связывается с белками крови, меньше влияет на свертываемость крови.
Оксикобаламин вводится подкожно или внутримышечно по 500—1000 мкг/сут через день в течение 4—6 недель. Поддерживающая терапия: продолжается в течение три месяцев один раз в неделю, затем по 500 мкг ежемесячно постоянно.
Используют и другие схемы: 500 мкг два раза в месяц с двухмесячным перерывом в течение года, либо в этой же дозе ежедневно два раза в год в течение двух недель пожизненно.
Проводимое лечение витамина В12 эффективно у всех больных. Уже после первых инъекций больные отмечают существенное улучшение состояния и самочувствия, через неделю нарастает количество ретикулоцитов и эритроцитов. Обычно нормализация показателей красной крови происходит спустя один-два месяца после начала лечения.
Отсутствие эффекта от применения витамина В12 требует уточнения диагноза.
Профилактика
Диетические рекомендации. Витамин В12 содержится в продуктах животного происхождения: печени, почках, мясе, сельди, яйцах и практически не разрушается при термической обработке в отличие от фолиевой кислоты.
Профилактика рецидивов заболевания заключается в проведении регулярной диспансеризации (включающей контроль за состоянием и самочувствием больных, показателями гемограммы) и парентеральным введением витамина В12 (длительное время или пожизненно).
акроцитарная анемия, обусловленная дефицитом витамина В12, отличительными морфологическими признаками которой являются гиперхромия эритроцитов и мегалобластный эритропоэз.
Атеросклероз
Заболевание, поражающее артериальные сосуды (артерии) по всему организму. При атеросклерозе во внутренней оболочке артериальных сосудов формируются очаги жировых, главным образом холестериновых, отложений, что вызывает сужение просвета сосудов вплоть до их полной закупорки.
Поражение сосудов шеи создает проблемы голове
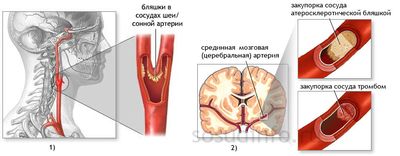
Миокард не получает питание и кислород
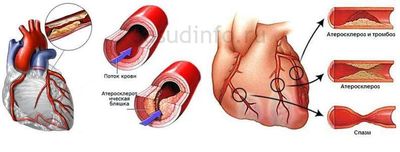
Далее начинается характерное стадийное течение патологического процесса:
Ишемическая- стадия проявляется как синдром грудной жабы (ИБС) -боли за грудиной, связанные с физической активностью или психоэмоциональной нагрузкой, одышка, нарушение ритма, отеки, как признак сердечной недостаточности.
ИБС формируется на фоне атеросклероза. Болезнь обусловлена нарушением кровообращения в сосудах сердца, что приводит к поражению сердечной мышцы, потому что миокард перестает получать необходимое количество питательных веществ и кислорода. ИБС может быть острой (ИМ) или протекать как хронический процесс, сопровождающийся периодическими приступами стенокардии;
Вторая (тромбонекротическая) стадия дает инфаркт миокарда тоже с присущими характеристиками
Конечная стадия (склеротическая) наступает в случае благоприятного исхода инфаркта миокарда и превращается в диагноз: атеросклеротический кардиосклероз.
Аорта и атеросклероз
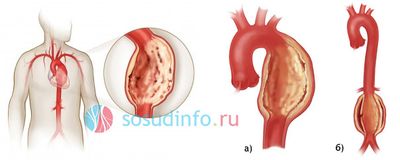
Для аневризмы аорты характерны боли, которые находятся в зависимости от места ее расположения:
-
При аневризме восходящего отдела – боли за грудиной; -
Дуги – боли в груди, отдающие в спину, шею, плечо; -
При аневризме нисходящей аорты болит спина.
Кроме этого, для аневризмы свойственны и другие признаки: головная боль, отеки на лице из-за сдавления верхней полой вены, изменение тембра голоса (осиплость), кашель (сдавление возвратного нерва и трахеи).
Аневризма аорты дает очень серьезное осложнение – расслоение стенки и ее разрыв, заканчивающееся гибелью больного. Ранняя диагностика способна спасти жизнь пациенту, если своевременно будет произведено хирургическое лечение атеросклероза и его последствий (аневризмы), которое, впрочем, тоже сопряжено с немалыми трудностями. Консервативная терапия аневризмы – невозможна.
Атеросклероз брюшной аорты
-
При атеросклерозе брюшной аорты и ее ветвей или формировании в ней аневризмы присутствуют такие симптомы: -
Боль в животе; -
Ощущение тяжести; -
Расстройство пищеварения; -
Возможно присутствие в брюшной полости пульсирующего образования (аневризма).
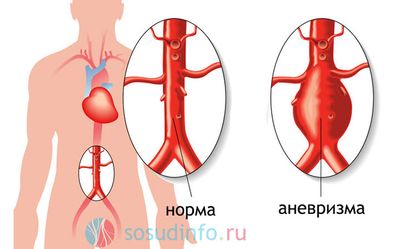
Атеросклероз периферических артерий
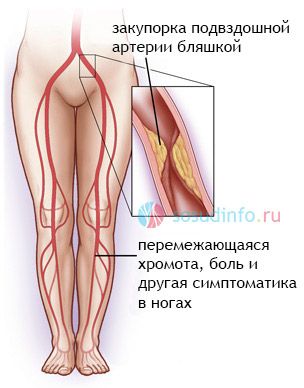
Проявления ишемической стадии: перемежающаяся хромота, боль в ногах во время ходьбы (больной часто останавливается, чтобы отдохнуть), ослабление или исчезновение пульсации периферических сосудов (на тыльной стороне стопы), снижение кожной температуры. Отсутствие пульсации бедренной и подвздошной артерий указывает на формирование хронического ишемического очага, называемого синдромом Лериша;
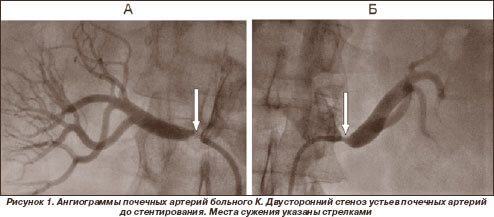
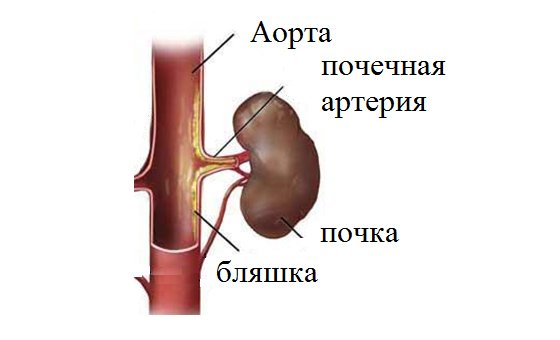
Атеросклероз почечных артерий
Стенокардия. Классификация. Клиника и лечение.
Стенокардия – заболевание, обусловленное несоответствием между потребностью миокарда в кислороде и его доставкой, приводящее к нарушениям функций сердца.
Возраст старше 65 лет; мужской пол (в молодом и среднем возрасте мужчины страдают ИБС чаще, с возрастом заболеваемость становится одинаковой), Случаи заболевания в семье; Курение.
Стенокардия — это клинический синдром, сопровождающийся чувством дискомфорта или сжимающей, давящей болью в грудной клетке, которая может иррадиировать (отдавать) в левую руку, шею, нижнюю челюсть и эпигастральную область
Стенокардию подразделяют на три основные группы:
-
стабильная: -
нестабильная; -
вазоспастическая (спонтанная).
Чаще всего встречаются первые два типа.
Стабильная стенокардия характеризуется регулярным возникновением стенокардических симптомов, причём их выраженность с течением времени не меняется. Это связано со структурой бляшки, которая сохраняет свою форму или медленно увеличивается.
Нестабильная стенокардия связана с разрывом атеросклеротической бляшки и возникновением тромба. Исходя из этого существуют три подгруппы такой стенокардии:
-
возникшая впервые — когда человек не знает о характере бляшки; -
прогрессирующая — когда возникают симптомы разрыва бляшки; -
ранняя постинфарктная или послеоперационная — когда после разрешения инфаркта миокарда вновь появились симптомы стенокардии.
Нестабильная стенокардия требует безотлагательных мер.
Вазоспастическая стенокардия встречается очень редко. Она характеризуется отсутствием бляшек и возникновением спазма коронарных артерий, вызванного стрессом, нагрузкой или лекарственными препаратами.
Помимо этого, существует классификация стабильной стенокардии. Она включает четыре функциональных класса (ФК) по мере выраженности синдрома и сохранившегося просвета коронарного сосуда:
ФК I — отсутствие приступов стенокардии при обычной физической нагрузке. Они появляются лишь при непривычной сильной нагрузке. Например, если человек привык подниматься на два этажа без отдыха, то при подъёме на три этажа возникают характерные для стенокардии симптомы.
ФК II — возникают минимальные ограничения во время обычной физической активности. Например, стенокардия возникает уже при подъёме более чем на один лестничный пролёт или при спокойной ходьбе больше чем на 500 метров.
ФК III — физическая активность значительно ограничивается. Стенокардия ещё не возникает в покое, но зато появляется при спокойной ходьбе меньше чем на 500 метров или при подъёме менее чем на один лестничный пролёт. Также приступы стенокардии возникают при надевании куртки или при переходе из одной комнаты в другую.
ФК IV — стенокардия появляется даже в покое. Например, приступы возникают в положении лёжа, а при лёгкой физической нагрузке они усиливаются.
К контролируемым факторам риска, которые можно избежать, относятся:
-
избыточный вес; -
табакокурение; -
низкая физическая активность; -
сахарный диабет; -
артериальная гипертензия; -
гиперхолестеринемия.
К неконтролируемым факторам риска, на которые невозможно повлиять, врачи относят:
-
мужской пол; -
возраст (старше 50 лет); -
семейный анамнез, отягощённый наличием у родственников сердечно-сосудистых заболеваний
Клиника
Если собрать всех пациентов с болью в сердце, то их можно разделить на три группы:
1. пациенты, у которых возникла типичная (несомненная) стенокардия с тремя отличительными признаками: