Файл: zyuzenkov_m_v_mesnikova_i_l_hursa_r_v_poliklinicheskaya_tera.pdf
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 02.11.2019
Просмотров: 17642
Скачиваний: 15

Факторы риска развития пиелонефрита (наиболее значимые):
• женский пол - анатомические особенности женского мо
чеиспускательного канала (широкий и короткий) не создают
препятствий для восходящего пути инфицирования;
• рефлюксы на различных уровнях (пузырно-мочеточ
никовый, мочеточниково-лоханочный);
• аномалии почек и верхних мочевых путей, поликистоз,
нефроптоз, гиперподвижность почек, удвоение почек, моче
точников и др.;
• дисфункция мочевого пузыря («нейрогенный мочевой
пузырь»);
• факторы окклюзии мочевых путей - мочекаменная бо
лезнь, опухоли, гиперплазия предстательной железы;
• дефлорационный цистит, беременность;
• иммунодефицитные состояния (сахарный диабет, нейтро-
пении, ВИЧ);
• обменные нарушения (оксалатно-кальциевая, уратная,
фосфатная кристаллурия);
• радиационные, химические и токсические воздействия
(в том числе и лекарственные: сульфаниламиды, цистостатики
и др.), физические факторы (охлаждение, травма);
• операции, инструментальные вмешательства на мочевы
водящих путях, их наружное дренирование (постоянное или
временное).
К л асси ф и кац и я. Пиелонефриты классифицируют по
нескольким критериям.
> По патогенезу: первичный, вторичный;
> По течению: острый, хронический;
> По локализации: односторонний, двусторонний.
> По месту возникновения:
• внебольничный (амбулаторный) - развившийся у амбу
латорных пациентов или через 48 ч после выписки из
стационара;
• внутрибольничный (нозокомиальный) - развившийся
в стационаре или через 48 ч поступления в стационар.
> По форме: необструктивный, обструктивный.
> По наличию осложнений: неосложненный, осложнен
ный (абсцесс почек, карбункул, паранефрит, сепсис, некроти
ческий папиллит).
> Особые формы:
• пиелонефрит новорожденных и детского возраста;
• пиелонефрит пожилого и старческого возраста;
496

• гестационный пиелонефрит беременных (родовой, по
слеродовой);
• калькулезный пиелонефрит;
• пиелонефрит у пациентов с сахарным диабетом;
• пиелонефрит у пациентов с поражением спинного мозга;
• прочие формы.
Острый пиелонефрит (МКБ-10 - N10)
Острый пиелонефрит (острый тубулоинтерстициалъ-
ный нефрит)
- острый воспалительный процесс в почечной
паренхиме и чашечно-лоханочной системе. По частоте состав
ляет 10-15% всех болезней почек. Заболевание встречается во
всех возрастных группах, однако чаще болеют дети, а также
женщины молодого и среднего возраста, составляя в среднем
15,7 случая в год на 100 ООО населения.
Острый пиелонефрит (ОП) может быть первичным, если ему
не предшествуют заболевания почек и мочевых путей, и вто
ричным, если он возникает на фоне урологического или других
заболеваний, приводящих к нарушению оттока мочи, либо рас
стройству крово- и лимфообращения в почке. Острый пиело
нефрит чаще является односторонним и вторичным (82,4%).
Клиническая картина и диагностика.
Острый пиелонеф
рит проявляется общими и местными симптомами:
• общие симптомы: общее недомогание, высокая лихорад
ка, озноб, обильное потоотделение, головная боль, миалгии,
артралгии, тошнота, рвота;
• местные симптомы: боль в поясничной области постоян
ного или приступообразного характера с обеих сторон - при
двустороннем и с одной - при одностороннем пиелонефрите,
напряжение мышц передней брюшной стенки, положительный
симптом поколачивания (Пастернацкого), дизурические рас
стройства, полиурия, никтурия.
Для первичного пиелонефрита с гематогенным путем ин
фицирования характерно преобладание общих симптомов.
Для вторичного пиелонефрита с урогенным путем проникно
вения инфекции характерно преобладание местных симптомов.
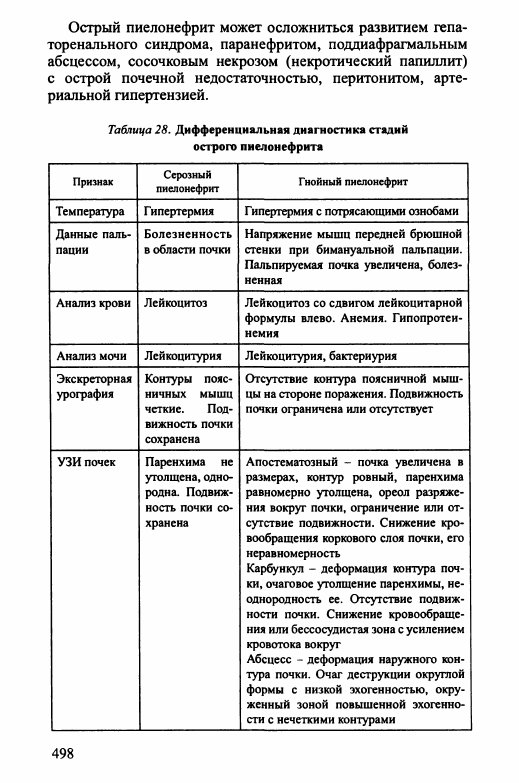
В клиническом течении острого пиелонефрита различают
две стадии: серозное и гнойное воспаление. Гнойные формы
пиелонефрита (апостематозный пиелонефрит, карбункул и аб
сцесс почки) развиваются у 25-30% пациентов, протекают
значительно тяжелее серозного, иногда в виде уросепсиса и
бактериемического шока. Дифференциально-диагностические
признаки их представлены в табл. 28.
497
Острый пиелонефрит может осложниться развитием гепа
торенального синдрома, паранефритом, поддиафрагмальным
абсцессом, сосочковым некрозом (некротический папиллит)
с острой почечной недостаточностью, перитонитом, арте
риальной гипертензией.
Таблица 28.
Дифференциальная диагностика стадий
острого пиелонефрита
Признак
Серозный
пиелонефрит
Гнойный пиелонефрит
Температура
Гипертермия
Гипертермия с потрясающими ознобами
Данные паль
пации
Болезненность
в области почки
Напряжение мышц передней брюшной
стенки при бимануальной пальпации.
Пальпируемая почка увеличена, болез
ненная
Анализ крови
Лейкоцитоз
Лейкоцитоз со сдвигом лейкоцитарной
формулы влево. Анемия. Гипопротеи-
немия
Анализ мочи
Лейкоцитурия
Лейкоцитурия, бактериурия
Экскреторная
урография
Контуры пояс
ничных мышц
четкие.
Под
вижность почки
сохранена
Отсутствие контура поясничной мыш
цы на стороне поражения. Подвижность
почки ограничена или отсутствует
УЗИ почек
Паренхима
не
утолщена, одно
родна. Подвиж
ность почки со
хранена
Апостематозный - почка увеличена в
размерах, контур ровный, паренхима
равномерно утолщена, ореол разряже
ния вокруг почки, ограничение или от
сутствие подвижности. Снижение кро
вообращения коркового слоя почки, его
неравномерность
Карбункул - деформация контура поч
ки, очаговое утолщение паренхимы, не
однородность ее. Отсутствие подвиж
ности почки. Снижение кровообраще
ния или бессосудистая зона с усилением
кровотока вокруг
Абсцесс - деформация наружного кон
тура почки. Очаг деструкции округлой
формы с низкой эхогенностью, окру
женный зоной повышенной эхогенно-
сти с нечеткими контурами
498

Исходами острого пиелонефрита являются выздоровление
(60% случаев), развитие ОПН, переход в хроническую форму
Диагностика острого пиелонефрита основывается на дан
ных анамнеза: при первичном - наличие гнойных очагов в ор
ганизме (фурункул, гайморит, пульпит, мастит, остеомиелит
и др.) и перенесенные инфекционные заболевания (грипп, ан
гина, пневмония, холецистит, энтероколит и др.), при вторич
ном - приступы почечной колики и отхождение конкрементов,
расстройства мочеиспускания, травмы, перенесенные ранее
простатит, уретрит; данные клинической картины, лаборатор
ного и инструментального исследований.
Диагностические критерии:
• боль в поясничной области, часто односторонняя, дизу
рия, лихорадка, озноб, головная боль, избыточная потливость,
тошнота, рвота, артралгии, миалгии и др.;
• характерный мочевой синдром: лейкоцитурия, истинная
бактериурия, возможно микрогематурия, протеинурия (менее
1 г/л). Выявление возбудителя при бактериологическом иссле
довании мочи;
• проба Зимницкого: нормальная, редко повышенная отно
сительная плотность мочи (более 1018), преобладание ночного
диуреза;
• общий анализ крови: нейтрофильный лейкоцитоз, сдвиг
лейкоцитарной формулы влево, повышение СОЭ;
• УЗИ почек: увеличение размеров, контуры почки ровные,
снижение эхогенности.
Другие инструментальные методы исследования (рентге
нологические, визуализирующие типа КТ и МРТ, радиоизо-
топные и т.п.) используются в диагностически трудных случа
ях при отсутствии противопоказаний.
Острый пиелонефрит необходимо дифференцировать с ин
фекционной патологией (менингококковая инфекция, сыпной
и брюшной тиф, паратифы), протекающей с выраженной ли
хорадкой; с заболеваниями, характеризующимися наличием
перитонеальной симптоматики (острый холецистит, панкреа
тит, аппендицит, прободная язва желудка или двенадцати
перстной кишки), а при латентном течении - с острым или
хроническим гломерулонефритом, воспалительными заболе-
наниями нижних мочевых путей (цистит, уретрит) и половых
органов (эпидидимит, простатит, сальпингоофорит).
Лечение. Пациенты с первичным острым пиелонефритом
подлежат госпитализации в нефрологическое или терапевтиче
ское отделения, а со вторичным - в урологическое отделение.
499

Сроки постельного режима в стационаре зависят от тяжести
клинических проявлений и особенностей течения заболевания.
Цель лечения: эрадикация возбудителя, купирование вос
палительных проявлений, профилактика рецидивов заболева
ния, его дальнейшего прогрессирования и развития почечной
недостаточности.
Диета должна быть разнообразной, с достаточным содержа
нием белков, жиров и углеводов, обеспечивающей необходи
мое количество калорий (в среднем до 2500 ккал), пища легко
усвояемой. Из пищевого рациона исключаются острые блюда,
вкусовые приправы (перец, чеснок, лук, хрен и др.), навари
стые бульоны, алкогольные напитки. Поваренная соль не про
тивопоказана. Прием жидкости, при отсутствии противопока
заний, до 2,5 л/сут в виде соков, компотов, отваров шиповника,
клюквенного морса, минеральной воды («Боржоми», «Березов
ская» и др.) дробно в течение суток с 3-4-часовым интервалом.
Выбор метода лечения острого пиелонефрита зависит от
формы заболевания. Так, при первичном пиелонефрите в боль
шинстве случаев лечение консервативное (антибактериальная
терапия), в то время как при вторичной форме пиелонефрита
необходима комбинация консервативного и оперативного лече
ния, ибо только своевременное восстановление нормальной
уродинамики и создание адекватного оттока мочи из почки
приводит к быстрому купированию острого пиелонефрита.
Основой консервативного лечения острого пиелонефрита явля
ется своевременная и адекватная антибактериальная терапия.
Существует взаимосвязь между видом возбудителя, путем
проникновения инфекции и формой острого пиелонефрита,
что позволяет подбирать рациональную эмпирическую тера
пию с учетом вероятного возбудителя (табл. 29).
Таблица 29.
Рекомендации по антибактериальной терапии
при остром пиелонефрите
Диагноз
Наиболее
частый
возбудитель
Эмпирическая антибактериальная
терапия
Продолжи
тельность
терапии
1
2
3
4
ОП, неос
л ож н ен
ный
E.coli
Фторхинолоны
10-14 дней
Proteus
Аминопеницилины+ингибиторы
Klebsiella
Р-лактамаз (амоксициллин/клавула-
новая кислота)
Enterobacter
Staphylococcus
500