Файл: zyuzenkov_m_v_mesnikova_i_l_hursa_r_v_poliklinicheskaya_tera.pdf
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 02.11.2019
Просмотров: 17588
Скачиваний: 15

Туберкулез легких, в отличие от ВП, обычно имеет «стер
тое» незаметное начало. Даже при видимом остром начале
прослеживается постепенное нарастание клинической сим
птоматики. Часто пациенты жалуются на субфебрильную тем
пературу, сухой кашель (покашливание) со скудной слизистой
мокротой, иногда с примесью крови, потливость, особенно но
чью, быструю утомляемость, недомогание. В половине случа
ев туберкулез легких протекает бессимптомно. В анамнезе от
мечается длительный контакт с больным туберкулезом или
ранее перенесенный изолированный экссудативный плеврит в
молодом возрасте, или имевшееся заболевание туберкулезом.
Характерна скудная физикальная симптоматика, как правило,
не соответствующая порой значительным рентгенологическим
изменениям. Преимущественная локализация процесса - в
верхней доле правого легкого. Инфильтрат имеет округлую
или овальную форму с четкими контурами, нередко виден
симптом «дорожки» в виде линейной тени, идущей к корню
легкого. Возможно наличие одиночных или множественных
полостей распада легочной ткани и разная давность кальцина-
тов в зоне поражения или корнях легких. В периферической
крови отмечается умеренный лейкоцитоз и лимфопения в отли
чие от ВП, для которой более характерен выраженный лейкоци
тоз. Необходимо исследовать мокроту на бациллы Коха, хотя
они обнаруживаются редко. При сохранении симптомов ВП
(особенно верхнедолевой локализации) более двух недель лече
ния необходимо заподозрить у пациента туберкулез легких.
Рак легкого в зависимости от локализации (центральный,
периферический или бронхоальвеолярный) протекает по-
разному. Характерным для всех его форм является развитие
преимущественно у мужчин старше 40 лет, курильщиков, бо
леющих хроническим бронхитом и имеющих семейный онко
логический анамнез. Рак легкого, как правило, развивается
медленно, и его клинические проявления отмечаются только
при нарушении дренажной функции бронха и наличии воспа
лительного процесса в окружающей ткани (обструктивный
пневмонит) с сегментарным затемнением или ателектазом при
центральном раке. Клиническая симптоматика при этом весьма
сходна с ВП. Периферический рак (мелких бронхов и бронхи
ол) длительно протекает бессимптомно и выявляется случайно
при рентгенологическом исследовании, не связанном с подо
зрением на опухолевый процесс органов дыхания. Бронхоаль
веолярный рак на поздних стадиях имеет пневмониеподобное
96

течение, развивается параканкрозная пневмония. При рентге
нологическом исследовании легких чаще всего инфильтратив-
ные изменения трактуются как пневмонические. Прорастание
опухоли в плевру сопровождается выраженным болевым син
дромом, выпотом в плевральную полость. Часто прослежива
ется характерная динамика кашлевого синдрома - от сухого
надсадного малопродуктивного кашля, кашля со слизистой или
слизисто-гнойной мокротой с прожилками крови до мокроты
типа «малинового желе», кровохарканья. В периферической
крови чаще наблюдается умеренный лейкоцитоз с нейтрофиль-
ным сдвигом и стойко повышенная СОЭ. В мокроте и бронхо
альвеолярном смыве атипичные клетки выявляются редко.
В рентгенологической картине рака легкого отмечаются та
кие характерные признаки, как «лучистость» контура, в дина
мике лечения - увеличение тени при исчезновении/уменьше
нии перифокальной инфильтрации, появление дочерних опу
холей в легких или других органах.
При инфаркте легкого (инфарктная пневмония) в анамнезе
пациентов тромбофлебит нижних конечностей и таза, длитель
ный постельный режим, недавние оперативные вмешатель
ства, послеродовый период, мерцательная аритмия и др. Разви
тию симптомокомплекса пневмонии предшествуют внезапно
появившаяся одышка, дискомфорт или боли в груди, тахикар
дия, кровохарканье, резкая слабость, цианоз. Эти клинические
проявления характерны для тромбоэмболии мелких и средних
ветвей легочной артерии. В отличие от ВП, для инфарктной
пневмонии характерно ухудшение состояния не с нарастающей
интоксикацией, а с проявлениями острой правожелудочковой
сердечной недостаточности: инспираторная или смешанная
одышка, дискомфорт дыхания, тахикардия, кашель с выделени
ем темной кровянистой мокроты на 2-3-и сутки после развития
инфаркт-пневмонии, расширение границ сердца вправо, акцент
II тона на легочной артерии, ЭКГ-признаки острой или под-
острой перегрузки правых отделов сердца, увеличение печени,
асимметричные отеки нижних конечностей. Рентгенологиче
ски при поражении одного сегмента легкого выявляется гомо
генная тень треугольной формы, обращенная основанием к
висцеральной плевре, а верхушкой - к воротам легкого.
Лечение. В соответствии с современными подходами к ве
дению взрослых пациентов с ВП лечение при легком и сред
нетяжелом течении заболевания у лиц молодого и среднего
возраста без серьезной фоновой и сопутствующей патологии
4
Зак. 1198
97

может проводиться в амбулаторных условиях. В Республике
Беларусь, как и в других европейских странах, это около 30%
пациентов. Однако целесообразнее стационарное лечение.
Показания к обязательной госпитализации:
• клинико-лабораторные признаки среднетяжелого и тяже
лого течения ВП;
• невозможность адекватного ухода и выполнения всех вра
чебных предписаний в домашних условиях;
• возраст старше 60 лет;
• наличие сопутствующих заболеваний (ХОБЛ, бронхоэк-
тазы, злокачественные новообразования, сахарный диабет,
хроническая почечная недостаточность, хроническая сердеч
ная недостаточность, хронический алкоголизм, цирроз печени,
наркомания, выраженный дефицит массы тела, цереброваску
лярные заболевания);
• неэффективность стартовой антибактериальной терапии.
Цель лечения: эрадикация возбудителя, купирование сим
птомов заболевания, нормализация лабораторных показателей
и функциональных нарушений, предупреждение осложнений.
Лечение включает общие мероприятия (режим, уход, пита
ние), этиопатогенетическую и симптоматическую терапию.
Пациентам рекомендуется постельный режим с периодиче
ской сменой положения тела в постели (поворачивание с боку
на бок, изменение высоты изголовья, присаживание - для
уменьшения застойных явлений в легких, улучшения вентиля
ции и отхождения мокроты). После снижения температуры тела
до нормальных и субфебрильных величин - полупостельный
режим, ходьба и самообслуживание. Обязательно уход за поло
стью рта, особенно при наличии кариозных зубов и пародонто
за, которые могут стать источником суперинфекции легких.
Назначается легкоусвояемая, калорийная, богатая витами
нами и белковыми продуктами диета. Исключаются острые,
соленые, консервированные и жареные блюда. Для снижения
интоксикации показано обильное (до 2 л/сут) питье: щелочные
минеральные воды («Боржоми», «Смирновская», «Славян
ская» и др.), фруктовые, ягодные и овощные соки, морсы.
Целесообразны дыхательные упражнения, ЛФК на 2 -3-й
день после нормализации температуры тела. Используются
упражнения, способствующие увеличению дыхательной под
вижности грудной клетки, укрепляющие дыхательные мышцы
и мускулатуру брюшного пресса.
98
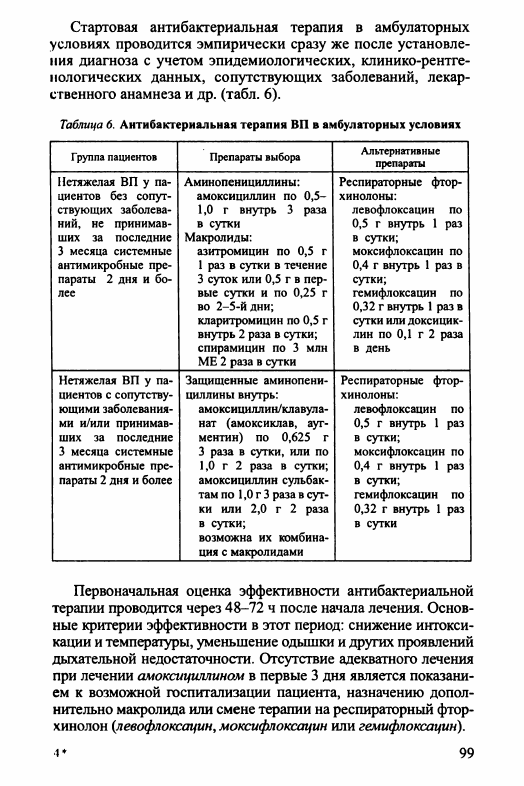
Стартовая антибактериальная терапия в амбулаторных
условиях проводится эмпирически сразу же после установле
ния диагноза с учетом эпидемиологических, клинико-рентге-
иологических данных, сопутствующих заболеваний, лекар
ственного анамнеза и др. (табл. 6).
Таблица 6.
Антибактериальная терапия ВП в амбулаторных условиях
Группа пациентов
Препараты выбора
Альтернативные
препараты
Нетяжелая ВП у па
циентов без сопут
ствующих заболева
ний, не принимав
ших за последние
3 месяца системные
антимикробные пре
параты 2 дня и бо
лее
Аминопеницилл ины:
Респираторные фтор-
хинолоны:
амоксициллин по 0,5-
1,0 г внутрь 3 раза
в сутки
левофлоксацин
по
0,5 г внутрь 1 раз
в сутки;
Макролиды:
азитромицин по 0,5 г
1 раз в сутки в течение
3 суток или 0,5 г в пер
вые сутки и по 0,25 г
во 2-5-йдни;
моксифлоксацин по
0,4 г внутрь 1 раз в
сутки;
гемифлоксацин по
0,32 г внутрь 1 раз в
сутки или доксицик-
лин по 0,1 г 2 раза
в день
кларитромицин по 0,5 г
внутрь 2 раза в сутки;
спирамицин по 3 млн
ME 2 раза в сутки
Нетяжелая ВП у па
циентов с сопутству
ющими заболевания
ми и/или принимав
ших за последние
3 месяца системные
антимикробные пре
параты 2 дня и более
Защищенные аминопени-
циллины внутрь:
Респираторные фтор-
хинолоны:
амоксициллин/клавула-
нат (амоксиклав, ауг-
ментин) по 0,625 г
3 раза в сутки, или по
1,0 г 2 раза в сутки;
левофлоксацин
по
0,5 г внутрь 1 раз
в сутки;
моксифлоксацин по
0,4 г внутрь 1 раз
в сутки;
амоксициллин сульбак-
там по 1,0 г 3 раза в сут
ки или 2,0 г 2 раза
в сутки;
возможна их комбина
ция с макролидами
гемифлоксацин по
0,32 г внутрь 1 раз
в сутки
Первоначальная оценка эффективности антибактериальной
терапии проводится через 48-72 ч после начала лечения. Основ
ные критерии эффективности в этот период: снижение интокси
кации и температуры, уменьшение одышки и других проявлений
дыхательной недостаточности. Отсутствие адекватного лечения
при лечении
амоксициплином
в первые 3 дня является показани
ем к возможной госпитализации пациента, назначению допол
нительно макролида или смене терапии на респираторный фтор-
хинолон (.
певофлоксацин
,
моксифлоксацин
или
гемифлоксацин).
4 *
99

Антибактериальная терапия может быть прекращена не ра
нее чем через 3 дня после нормализации температуры, при
этом общая продолжительность лечения нетяжелой (без
осложнений) ВП у пациентов моложе 60 лет и без сопутству
ющей патологии составляет в среднем 7-10 дней, а у пациен
тов старше 60 лет - в среднем 10-14 дней. В эти же сроки
обычно наблюдается и исчезновение лейкоцитоза. В случае
наличия клинических и/или эпидемиологических данных о
микоплазменной или хламидийной пневмонии длительность
антибактериальной пневмонии составляет 14 дней, а легио-
неллезной и пневмоцистной - до 3 недель.
Критерии эффективности антибактериальной терапии ВП:
• стабильное снижение температуры тела пациента ниже
37,5 °С или ее нормализация;
• отсутствие симптомов интоксикации;
• отсутствие дыхательной недостаточности (частота дыха
ния менее 20 в 1 мин);
• отсутствие гнойной мокроты (мокрота к этому времени
светлая, скудная или полностью отсутствует);
• кашель редкий;
• аускультативно-влажные хрипы в легких значительно
уменьшились или отсутствуют;
• количество лейкоцитов в крови менее 10 • 109/л, нейтро-
филов - менее 80%, юных форм - менее 6%;
• положительная динамика на рентгенограмме легких
(остаточные явления в виде очагов инфильтрации, усиление
легочного рисунка могут сохраняться в течение 1-2 месяцев
после перенесенной ВП).
В комплексной терапии ВП кроме антибактериальных препа
ратов используются противокашлевые и отхаркивающие сред
ства. Сухой непродуктивный кашель, изнуряющий пациента и
нарушающий сон, является показанием к назначению ненарко
тических противокашлевых препаратов:
глауцина гидрохлорида
(глаувента)
по 0,05 г,
преноксдиазина
(
пибексина
) по 0,1 г,
оксе-
ладина цитрата (тусупрекса)
по 0,02 г 3-4 раза в день на не
продолжительный срок. При затрудненном отделении мокроты
применяются стимулирующие отхаркивающие лекарственные
средства рефлекторного действия (препараты термопсиса, ал
тея, солодки, чабреца, девясила, аниса, багульника, эвкалипта,
мать-и-мачехи и других лекарственных растений в виде настоя,
сиропа, масел, грудных сборов) или разжижающие мокроту му-
100