ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 496
Скачиваний: 1
СОДЕРЖАНИЕ
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Дифференциальнаядиагностикажелтух.
Критерии диагностики ревматизма:
Патогенез,симптоматологияинфарктамиокарда.
Норма показателей общего анализа мочи у взрослого
Когда назначается анализ мочи по Зимницкому
Показатели анализа мочи по Зимницкому
Нормы и расшифровка анализа мочи по Зимницкому
4.Перкуссия, физическое обоснование, методы, значение для клиники.
Одышка: виды, механизм и причины возникновения.
9. 1. Пульс, методика его определения, его разновидности и диагностическое значение.
10. 1. Синдром уплотнения легочной ткани. Первичная пневмония: симптоматолгия.
12. 1. Субъективное и объективное исследование больных с заболеваниями печени.
16. 1. Расщепление и раздвоение тонов сердца, диагностическое значение.
18. 1. Основные виды анемий. Лабораторные и инструментальные методы исследования больных.
Печеночная недостаточность представляет собой комплекс синдромов, возникающий в результате прекращения или резкого ограничения гепатоцитами выполнения своих основных функций.
Острая печеночная недостаточность возникает при тяжелых формах вирусного гепатита, отравлениях гепатотропными ядами (соединения фосфора, мышьяка, свинец, хлорофос). Развивается быстро - в течение нескольких часов или дней.
Хроническая печеночная недостаточность возникает при циррозах, хронических интоксикациях, опухолевых поражениях и характеризуется постепенным развитием.
В основе развития печеночной недостаточности лежит дистрофия и некроз гепатоцитов снижение всех функций печени, образование коллатералей между веточками воротной и печеночной вен, при затруднении поступления крови в печень из воротной вены кровь из кишечника с различными токсическими веществами попадает в НПВ (и, следовательно, в БКК) в обход печеночных синусоидов с гепатоцитами самоотравление организма необезвреженными продуктами кишечного распада белка под действием бактерий и конечными продуктами обмена веществ (аммиак). Возникают гипокалиемия, алкалоз. Усугубить тяжесть печеночной недостаточности могут прием алкоголя, барбитуратов, наркотических анальгетиков, чрезмерное употребление белка, массивные желудочно-кишечные кровотечения, назначение больших доз диуретиков.
1 (компенсированная) стадия - симптомы печеночной недостаточности отсутствуют, снижение толерантности организма к алкоголю, изменены показатели лабораторных «нагрузочных» печеночных проб.
2 (декомпенсированная стадия) - немотивированная слабость, повышенная утомляемость, ухудшение аппетита, диспепсические явления (плохая переносимость жирной пищи, урчание и боли в животе, метеоризм, нарушения стула), из-за нарушения желчеотделения и пищеварения в кишечнике. Лихорадка, желтуха и гипербилирубинемия.
Вследствие нарушения синтеза в печени альбумина - гипопротеинемические отеки и асцит. Нарушение синтеза некоторых факторов свертывающей системы крови - геморрагический диатез. Недостаточная инактивация печенью эстрогенных гормонов - гинекомастия у мужчин, нарушение менструального цикла у женщин. Выраженные изменения функциональных печеночных проб.
3 (терминальная, дистрофическая стадия). Развивается истощение, нервно-психические расстройства, предвестники комы: замедление мышления, снижение памяти, эйфория или депрессия, раздражительность, сменяющаяся тоской, сонливость днем и бессонница ночью. Нарастают расстройства сознания с потерей ориентации, возникают провалы памяти, нарушение речи, галлюцинации, тремор конечностей. Длительность - от нескольких часов до нескольких дней и даже недель, затем наступает кома.
Клиника печеночной комы характеризуется вначале возбуждением, двигательным беспокойством, а затем общим угнетением и полной потерей сознания. Клонические судороги, обусловленные гипокалиемией, мышечное подергивание, тремор конечностей, изо рта ощущается «печеночный» сладковатый запах, развивается гипотермия, появляется дыхание Куссмауля (реже Чейн-Стокса). Печень может оставаться увеличенной или уменьшенной, усиливается желтуха.
3. Гастриты. Понятие, этиология и патогенез клиника, принципы лечения.
ГАСТРИТЫ - поражение желудка воспалительного характера, сопровождающееся дистрофией, лейкоцитарно-плазматической инфильтрацией подслизистого слоя желудка, нарушениями его функции.
Различают острые и хронические гастриты.
Хронический гастрит - хроническое воспаление слизистой оболочки желудка с перестройкой ее структуры и прогрессирующей атрофией, нарушениями секреторной, моторной и инкреторной функций.
Этиология. Это полиэтиологическое заболевание. В настоящее время к причинам, вызывающим хронический гастрит, относят:
-
Helicobacter pylori; -
генетический фактор, приводящий к образованию аутоантител к обкладочным клеткам; -
повреждающее действие дуоденального содержимого на слизистую оболочку желудка.
Факторы.
Экзогенные:
-
нарушения режима питания, переедание, недостаточное прожевывание пищи, злоупотребление грубой, острой, горячей пищей; -
курение и алкоголь -
профессиональные вредности (заглатывание металлической пыли и химических веществ); -
длительный прием аспирина, преднизолона, НПВС.
Эндогенные:
1) хронические инфекции;
2) заболевания эндокринной системы;
3) нарушения обмена веществ;
4) аутоинтоксикации (почечная недостаточность).
3 типа хронического гастрита: неатрофический, атрофический и особые формы: химический, радиационный, лимфоцитарный, неинфекционный гранулематозный, эозинофильный, другие инфекционные.
ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ ГАСТРИТ - поражение слизистой оболочки фундального отдела и тела желудка с ранним развитием атрофического процесса снижение секреции соляной кислоты и пепсина и внутреннего фактора Кастла.
Клиника. Жалобы: на снижение или отсутствие аппетита, ощущение давления и переполнения в эпигастрии после еды, отрыжку воздухом, пищей с тухлым запахом, тошноту, рвоту. Со стороны кишечника урчание, вздутие живота, нарушение стула (поносы, неустойчивый стул, запоры). Боли в эпигастрии мало выражены.
При осмотре похудание, бледность кожных покровов, «лакированный язык». При пальпации живота урчание, он часто вздут. В эпигастрии умеренная болезненность при глубокой пальпации.
При исследовании желудочного сока гипосекреция. Критерием считаются дебит соляной кислоты не более 2-4 мэкв/ч и отсутствие снижения внутрижелудочного рН ниже 6 после субмаксимальной стимуляции гистамином.
Рентгенологически мелкоскладчатый рельеф слизистой за счет атрофии складок.
При гастрофиброскопии слизистая оболочка бледная, хорошо виден сосудистый рисунок, складки в желудке низкие, антральный отдел не изменен. В биоптатах атрофический гастрит с утратой специализированных желез и замещением их псевдопилорическими железами и кишечным эпителием.
В крови высокий уровень гастринемии и наличие антител к париетальным клеткам и внутреннему фактору Кастла.
ХРОНИЧЕСКИЙ НЕАТРОФИЧЕСКИЙ (ХЕЛИКОБАКТЕРНЫЙ) ГАСТРИТ вызывается пилорическим хеликобактером. Источник инфекции - зараженный человек, домашние животные. Основной путь распространения - контактно-бытовой.
Жалобы: неприятные ощущения (тяжесть, чувство переполнения) или незначительная боль в эпигастральной области. Боли носят ноющий характер, наступают после еды, продолжаются 1-1,5 часа, после чего самостоятельно стихают. Более выражены после приема острой
, жареной и жирной пищи, при торопливой еде и уменьшаются после отрыжки (воздухом, съеденной пищей).
При объективном обследовании внешний вид больного не изменяется. При пальпации болезненность в эпигастральной области.
При исследовании секреторной функции желудка у 60% больных выявляется гиперсекреция соляной кислоты, у 30% - нормальная кислотопродукция.
При эндоскопическом исследовании яркая диффузная или пятнистая гиперемия и отек с преимущественной локализацией в антральном отделе, нередко множественные эрозии в зоне выраженного воспаления.
Выявление Helicobacter pylori
Инвазивные тесты - ФЭДГС с биопсией слизистой, а затем применяют три метода выявления H. pylori:
-
Бактериологический, -
Морфологический (цитологический, гистологический), -
Биохимический (уреазный тест).
Неинвазивные тесты
-
Серологические методики (обнаружение антител к H. pylori), -
Дыхательный тест. Пациент перорально принимает раствор, содержащий меченную 13С или 14С мочевину. В присутствии H. pylori фермент расщепляет мочевину, в результате чего выдыхаемый воздух содержит С02 с меченым изотопом углерода (13С или 14С), уровень которого и определяют методом масс-спектроскопии.
Основные принципы лечения гастрита:
-
Удаление раздражающего фактора -
Нормализация кислотоотделения и выделительной функции желудочно-кишечного тракта. -
Противовоспалительная терапия. -
Восстановление клеток слизистой оболочки желудка, повышение функциональной активности слизистой и нормализация нарушенных обменных процессов. -
щадящая диета (противопоказаны шоколад, газированные напитки, кофе, консервы, продукты, провоцирующие брожение в кишечнике, “нездоровая” еда, алкоголь); -
дробное питание (5-6-разовое); -
медикаментозное лечение; -
витаминотерапия; -
заместительная терапия; -
симптоматическое лечение; -
физиотерапия.
25 билет
-
Перкуторное определение границ сердца. Изменения при различных состояниях.
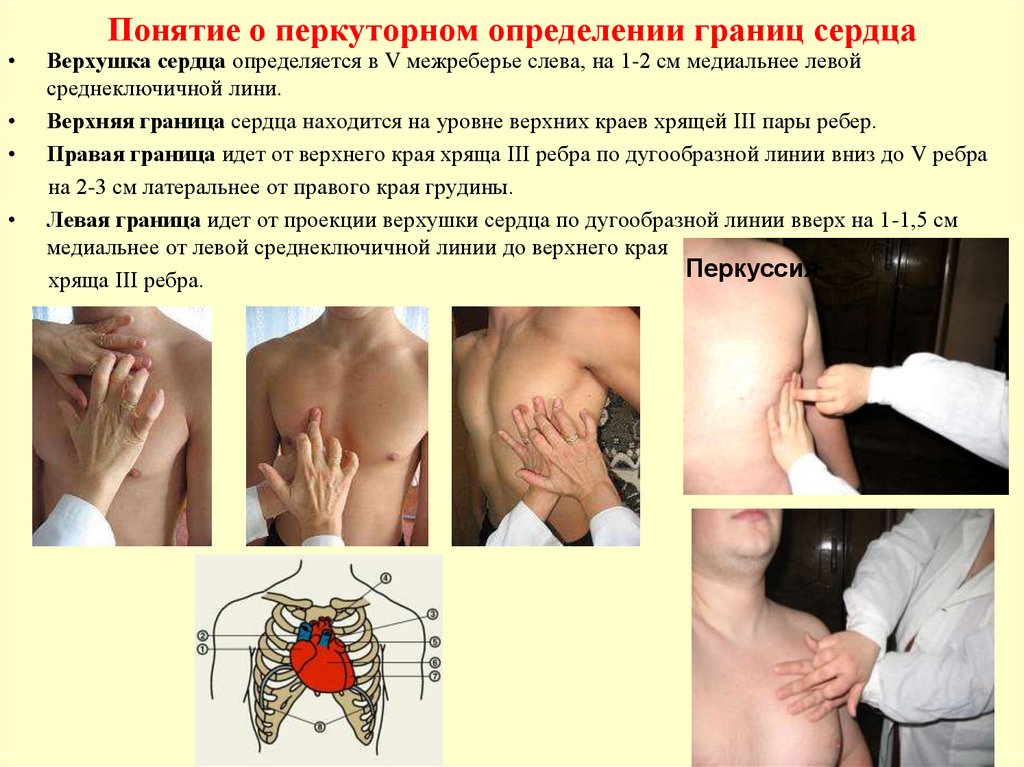

-
Стеноз митрального клапана. Нарушение гемодинамики, симптоматология.
Митральный стеноз – это сужение площади левого атриовентрикулярного устья, приводящее к затруднению физиологического тока крови из левого предсердия в левый желудочек. Клинически сердечный порок проявляется повышенной утомляемостью, перебоями в работе сердца, одышкой, кашлем с кровохарканьем, дискомфортом в груди. Для выявления патологии проводится аускультативная диагностика, рентгенография, эхокардиография, электрокардиография, фонокардиография, катетеризация камер сердца, атрио- и вентрикулография. При выраженном стенозе показана баллонная вальвулопластика или митральная комиссуротомия.