ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.11.2023
Просмотров: 297
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Очаговая пневмония
Чаще всего возникает на фоне поражения бронхов (бронхиты), инфекций переходящей с бронхов в альвеолярную ткань. В процесс воспаления вовлекается не вся доля легкого, а отдельные сегменты или дольки. Воспаление начинается в верхних дыхательных путях (нос, гортань, трахея, бронхи). Весь период болезни протекает мягко.
В настоящее время очаговая встречается чаще, чем крупозная, особенно у пожилых и детей, особенно в холодное время года. Очаги воспаления могут быть
множественными. При их слиянии развивается сливная пневмония. Воспаление чаще в нижних отделах, вызывается чаще вирусами (грипп, аденовирус), реже бактериями. Может быть осложнением брюшного или сыпного тифа, бруцеллеза, кори. Встречается смешанный тип: вирусно-бактериальный.
В развитии очаговой пневмонии большое значение имеет переохлаждение, хронические бронхиты.
В начале болезни начинается кашель, насморк, чихание. При поражении трахеи и гортани - кашель сухой, мучительный, лающий. Очаги воспаления легочной ткани могут быть очень маленькими. Температура тела выше субфебрильной, озноб, тахипноэ (25-30 в минуту). Если очаги воспаления расположены близко к плевре, то у больных появляются боли, связанные с дыханием и движением. Скудная мокрота, трудно отделяемая, слизисто- гнойная с примесью
крови. При осмотре можно заметить гиперемию лица, цианоз губ, герпес на губах и крыльях носа, отставание пораженных половинок грудной клетки в акте дыхания. Перкуторно выявление укороченного перкуторного звука, иногда можно обнаружить голосовое дрожание над участком воспаления. Аускультативно - дыхание с жестким вдохом и выдохом, в области очага воспаления выслушиваются сухие хрипы. Особенно характерны для очаговой пневмонии влажные мелкопузырчатые звонкие хрипы и крепитация на ограниченном участке.
Очаговая пневмония чаще крупозной переходит в хроническую форму. Осложнения могут быть в виде абсцесса легких.
37. Болезни дыхательной системы: хронические обструктивные заболевания легких. причины, механизмы развития, течение, осложнения, Последствия.
Хроническая обструктивная болезнь легких (ХОБЛ) – это прогрессирующее угрожающее жизни заболевание легких, которое характеризуется воспалением дыхательных путей и обструкцией (отеком) бронхов. Эта болезнь не всегда легко диагностируется
, что повышает ее опасность.
ХОБЛ включает в себя:
Хронический обструктивный бронхит (установленный клинически)
Эмфизема (установливается при гистологическом или рентгенологическом исследования)
У многих пациентов имеются симптомы обоих заболеваний.
Эмфизема – разрушение легочной паренхимы, ведущее к потере эластической силы и повреждению альвеолярных перегородок и радиальной тракции
дыхательных путей, что увеличивает риск развития коллапса дыхательных путей. Вслед за этим развивается гипервоздушность легких, нарушение прохождения потока воздуха и накопление остаточного воздуха. Воздушные пространства в легких увеличиваются и могут образовываться пузыри или буллы. Считается, что облитерация мелких дыхательных путей является первичным повреждением, предшествующем развитию эмфиземы.
-
Главной причиной развития ХОБЛ является ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего табачный дым, включая пассивное курение.
Среди других причин развития болезни — неблагополучная экологическая обстановка (загрязнение воздуха отходами производства, выхлопными газами, дымом,
пылью и т.д.), профессиональная деятельность (работа в шахтах, на химических предприятиях, в горячих цехах), климатические условия (повышенная влажность воздуха), инфекционные агенты (микоплазмы, пневмококки, гемофильная палочка, вирусы гриппа, аденовирусы и другие.).
Патогенез и морфогенез. Для хронического бронхита характерно диффузное поражение всего бронхиального дерева. При этом экс- судативное воспаление со временем приобретает в основном продуктивный характер. Длительно текущее воспаление в стенке бронха приводит к дистрофии мышечных волокон и нервных окончаний, атрофии и гибели эластического каркаса. В результате этих изменений снижается перистальтика бронха, и он не может выполнять свою Дренажную функцию. Слизисто-гнойный экссудат застаивается в бронхах, содержащиеся в нем микробы поддерживают воспаление. Все это
препятствует прохождению воздуха по бронхам. Склерозсосудов и нарушение кровоснабжения бронха обусловливают гипоксию его стенки, что активирует фибробласты, нарастает ее склероз. Стенки бронха неравномерно растягиваются, образуя полости в виде мешков или цилиндров, бронхоэктазы. Этому способствуют и кашлевые толчки. Развивается грануляционная ткань, которая, разрастаясь в виде полипа, может резко суживать или полностью закрывать про- свет бронха
, что приводит к ателектазу участка легких.
Осложнения. В воспалительный процесс вовлекается прилежа щая к бронху легочная ткань возникает очаговая бронхопнев мония. Ее хроническое течение способствует развитию склероза в фокусе воспаления, перифокальной эмфиземы и пневмосклероза. Бронхоэктазы могут стать множественными, обычно они содержат гнойный экссудат.
38. Заболевания дыхательной системы: рак легких. причины, виды, осложнения.
Рак легкого – злокачественная опухоль, формирующаяся из эпителиальных клеток бронхов. Поражает разные сегменты легких.
К основным причинам любого рака относят канцерогены (например, табачного дыма), ионизирующее излучение и вирусную инфекцию. Их воздействие вызывает кумулятивные изменения ДНК в выстилающей ткани бронхов лёгкого (бронхиальном эпителии). Чем больше тканей повреждено, тем выше риск развития рака.
Факторы риска – наследственная предрасположенность, регулярный контакт с летучими канцерогенами, избыточное облучение грудной клетки, генетические нарушения, некоторые вирусы, злоупотребление алкоголем и недостаточное питание.
Согласно гистологической классификации рак лёгкого подразделяется на следующие виды:
I. Плоскоклеточный (эпидермоидный) рак
а) высокодифференцированный
б) умеренно дифференцированный
в) малодифференцированный
Мелкоклеточная карцинома лёгкого.
II. Мелкоклеточный рак
а) овсяноклеточный, веретёноклеточный
б) плеоморфный
-
III. Аденокарцинома
-
а) высокодифференцированная
б) умеренно-дифференцированная
в) малодифференцированная
г) бронхоальвеолярная
IV. Крупноклеточный рак
а) гигантоклеточный
б) светлоклеточный
V. Смешанный рак
плоскоклеточный и аденокарцинома
аденокарцинома и мелкоклеточный и т. д.
Гистологическая характеристика рака лёгкого достаточно условна, поскольку клиническое течение может сильно различаться даже для опухолей с одинаковой структурой. Медленнее всего растёт дифференцированный плоскоклеточный рак; для недифференцированного рака характерно быстрое течение с обширным метастазированием. Мелкоклеточный рак лёгкого принадлежит к числу самых злокачественных опухолей. Он отличается коротким анамнезом, скрытым и быстрым протеканием, ранним метастазированием, плохим прогнозом.
Рак легкого может сужать дыхательные
пути, вызывая свистящие хрипы. Если опухоль перекрывает дыхательные пути, часть легкого, к который по этим дыхательным путям поступает воздух, спадается. Это состояние называется « ателектаз». Другими последствиями блокады дыхательных путей является одышка и пневмония, которые могут вызвать кашель, повышение температуры и боль в груди. Если опухоль прорастает в грудную стенку, это может привести к постоянной боли в груди. В полости между легким и грудной стенкой может скапливаться жидкость, содержащая раковые клетки (состояние, которое называется « злокачественный плевральный выпот»).
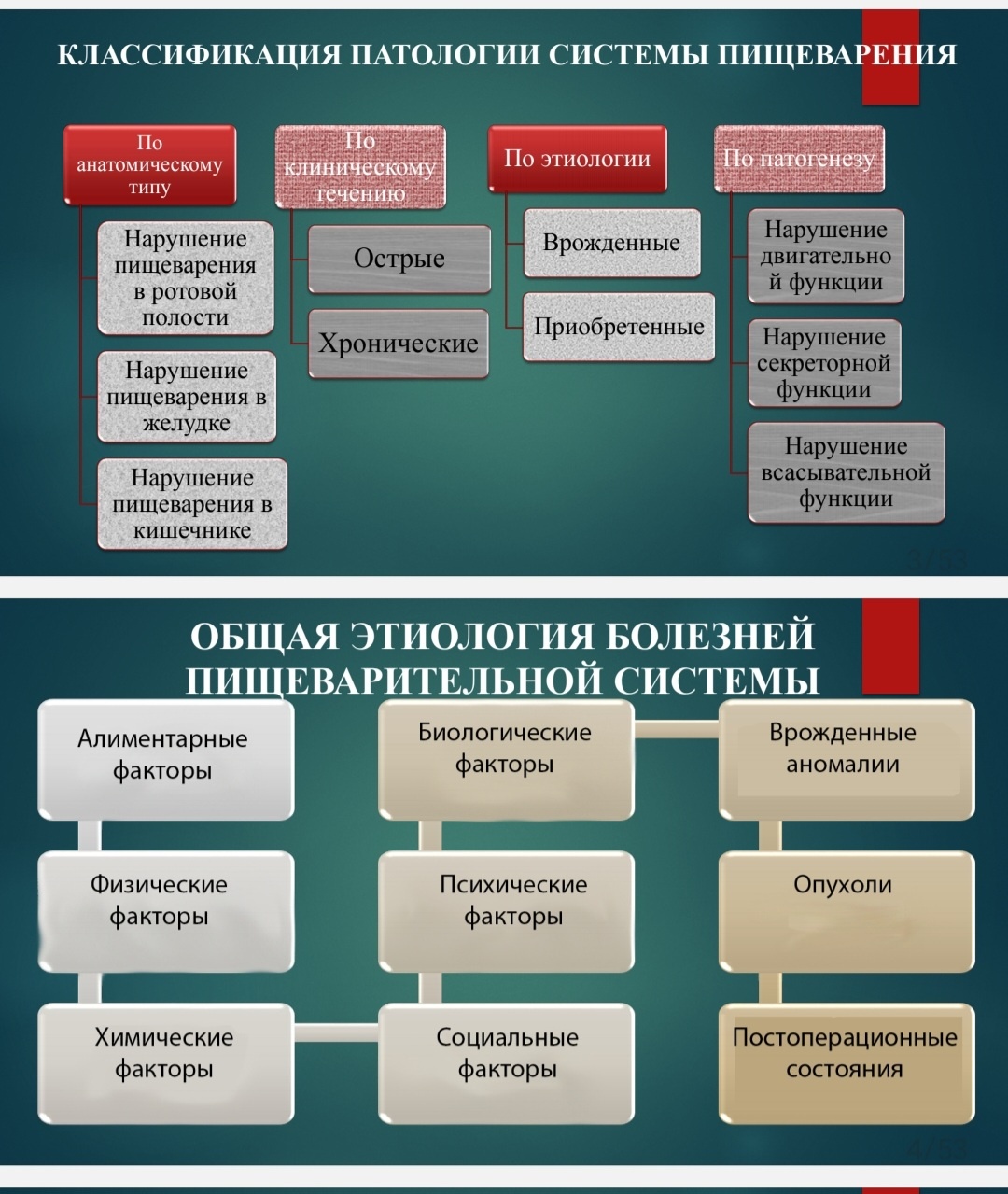
39. Этиология, патогенез и морфогенез нарушений пищеварения, их виды, признаки.
Нарушение пищеварения – это не самостоятельное заболевание, а комбинация
симптомов, характерных для сбоев в работе ЖКТ.
Выделяется несколько признаков, расстройств переваривания пищи: чувство тяжести в желудке; напряжение и дискомфорт в верхней части живота; изжога; неприятный привкус во рту;
вздутие живота; отрыжка; тошнота.
Нарушения пищеварения можно разделить на две большие группы.
К первой относятся заболевания, вызванные недостатком ферментов поджелудочной железы и веществ, необходимых для переваривания пищи, – желудочного сока, желчи. В этих случаях характерными симптомами являются изжога, отрыжка, вздутие живота, колики, боль в подвздошной области.
Вторая группа объединяет расстройства, вызванные нарушением процессов всасывания в кишечнике. Эти нарушения характеризуются спастическими болями, усилением перистальтики (урчания) в
животе, чувством распирания, неустойчивой дефекацией (запорами или поносами), истощением, мышечной слабостью.
40. Нарушение пищеварения в полости рта. причины, виды.
Причины патологии пищеварения в полости рта :
1) нарушение апробации поступившей в
ротовую полость пищи на вкусовые свойства, съедобность. Причины: нарушение тактильной, температурной и вкусовой рецепции, а также качества механической и химической обработки пищи в полости рта. Ротовая полость, являясь рефлексогенной зоной, обеспечивает начало рефлекторной регуляции функции пищеварительной системы.
2) нарушение жевания в полости рта. Жевание – начальная фаза пищеварения, состоящая в измельчении, растирании пищи и перемешивания ее со слюной. Наиболее частыми причинами нарушений функции жевания являются: потеря зубов вследствие кариеса и его осложнений или заболеваний пародонта, вторичные деформации зубных рядов, аномалии прикуса и отдельных зубов, нарушение функции жевательных мышц (парезы, параличи, спазм), патология височнонижнечелюстного сустава, воспалительные процессы в полости рта.
3) Нарушения функции слюнных желез. Слюнные железы – пищеварительные железы, выделяющие в полость рта специфический секрет, входящий в состав слюны. Секрет всех слюнных желез, смешанный в полости рта, образует слюну. В норме у человека выделяется до 2,0 л. слюны в сутки. Нарушение саливации:
Гиперсаливация характеризуется обильным слюноотделением, возникает рефлекторно, наблюдается у лиц страдающих б-нью Паркинсана, эпидемическим эндефалитом, нарушением мозгового кровообращения, стоматитом, гингивитом, невралгией тройничного нерва, лицевого нерва, токсикозом у беременных, встречается при уремии, отравлении никотином, приеме ряда лекарственных препаратов. Гиперсаливация может привести к обезвоживанию и истощению организма, нарушению обмена веществ. Обильное количество заглатываемой слюны ведет к нейтрализации кислого желудочного сока.