Файл: Экзаменационные вопросы Дисциплина Детские болезни на уровне пмсп курс 7 Специальность воп.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.11.2023
Просмотров: 282
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
17. ИВБДВ. Пневмония, классификация, тактика лечения в условиях поликлиники.
Интегрированное ведение болезней детского возраста (далее - ИВБДВ) проводится с целью своевременности оказания медицинской помощи, снижения заболеваемости, смертности и инвалидизации детей до 5 лет, а также улучшения их физического и психического развития. Оно осуществляется на основании протоколов диагностики и лечения в соответствии с рекомендациями ВОЗ, на основе доказательной медицины.
Пневмония. Обычно вызывается вирусами или бактериями. Возникает либо после только что перенесенного ОРВИ или на так называемой «второй волне» ОРВИ, т.е. при реинфицировании.
По клиническому течению пневмония классифицируется как очень тяжелая, тяжелая или нетяжелая.
Тактика лечения в условиях поликлиники:
При амбулаторном лечении пневмонии участковый педиатр осматривает больного на дому ежедневно до стойкого улучшения общего состояния, далее 1 раз в 3 дня до клинического выздоровления, при нормализации температуры тела дети приглашаются на прием. Обязателен осмотр на дому ребенка с пневмонией заведующим отделением. Исследование крови и рентгенография органов грудной клетки при постановке диагноза, контроль осуществляется после клинического выздоровления и далее каждые 2 нед до полной нормализации гематологических и рентгенологических показателей.
Нетяжелая
— Лечение в домашних условиях
— Назначьте подходящий антибиотик на 5 дней
— Смягчите горло и облегчите кашель безопасным средством
— Инструктируйте мать, в какой ситуации следует немедленно вновь обратиться к врачу
— Повторный осмотр через 2 дня
Тяжелая
— Госпитализация
— Назначьте рекомендуемый антибиотик
— Следите за проходимостью дыхательных путей
— Жаропонижающие мероприятия, при наличии показаний
Очень тяжелая
— Госпитализация
— Назначьте рекомендуемый антибиотик
— Дайте кислород
— Следите за проходимостью дыхательных путей
— Жаропонижающие мероприятия, при наличии показаний
18. Семиотика стула у детей при заболеваниях ЖКТ.
-
диспептический стул, жидкий с примесью слизи, зелени, белых комочков, пенистый, кисловатого запаха (бывает при простой диспепсии – «бродильной диспепсии»); -
«голодный» стул, скудный, напоминает диспептический, но гуще, темнее (бывает при гипотрофиях); -
стул при токсической диспепсии водянистый, светло-желтого цвета с примесью слизи; -
при колиэнтерите стул жидкий, охряно-желтый (реже зеленоватый) с примесью слизи и белых комочков; -
при сальмонеллезе – стул жидкий, зеленый (типа болотной зелени), слизи небольшое количество, крови не бывает; -
при дизентерии стул учащен (до 15 раз), содержит большое количество слизи, гноя и прожилки крови, каловых масс почти нет, дефекация сопровождается тенезмами; -
при брюшном тифе стул учащен (до 10 раз) жидкий, зловонный, в виде горохового пюре, изредка содержит примесь желчи; -
при холере стул почти беспрерывный (до 100 раз в день), обильный, в виде рисового отвара, никогда не содержит кровь; -
при пищевых токсикоинфекциях стул жидкий, частый, обильный, зеленовато-желтого цвета с примесью слизи (редко с прожилками крови); -
при амебиазе стул учащен, цвета малинового желе; -
при лямблиозе стул 3–4 раза в день, желто-зеленой окраски, мягкой консистенции; -
при вирусном гепатите стул ахоличный, серо-глинистого цвета, без патологических примесей; -
для синдромов мальабсорбции характерна полифекалия (когда количество кала превышает 2% от съеденной пищи и выпитой жидкости). Этот синдром наблюдается при дисахаридной недостаточности (лактозный и сахарозный), целиакии (непереносимости глютена, глиадина), непереносимости белка коровьего молока, при хронических панкреатитах; -
мелена (черный гомогенный стул), возникает при кровотечениях в верхних отделах желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка, тонкий кишечник); -
алая кровь в стуле появляется при кровотечениях в терминальных отделах подвздошной и толстой кишки (при поллипозах кишечника, инвагинации, болезни Крона, на 2–3-й неделе заболевания брюшным тифом, при трещинах заднего прохода (где кровь находится отдельно от каловых масс); -
запоры (задержка стула более 48 часов) бывают органического и функционального происхождения. Если стула нет 1–3 дня у новорожденного ребенка с рождения, следует думать о врожденных аномалиях развития кишечника (мегаколон, болезнь Гиршпрунга, мегасигма, атрезия анального отверстия и др.). В старшем возрасте запоры отмечаются при колитах, гипотиреозе и других состояниях.
19. Осложнения при вакцинации у детей.
1. Реакция организма на компоненты вакцины:
острая аллергия: анафилактический шок, крапивница, синдромы Лайелла и Стивенса-Джонсона, отек Квинке; при своевременной помощи, как правило, не оставляет последствий;
через несколько часов после прививки, обычно АКДС, ребенок начинает громко плакать, визжать: слушать это тяжело, но часа через 3 проходит, и опасности для малыша не представляет;
через 1-3 часа может возникнуть резкая мышечная слабость, которая сама быстро проходит.
2. Реакции из-за низкого качества вакцины, обычно вызванные нарушением правил её хранения и перевозки:
заявленный иммунитет так и не формируется;
более заметные местные реакции;
при нарушении стерильности вакцины могут возникать абсцессы, флегмоны или другие острые воспалительные изменения.
3. Поствакцинальные осложнения (ПВО) часто связаны с нарушением технологии ввода вакцины, нарушением правил асептики: они могут привести к гнойно-воспалительным заболеваниям. Если вакцина БЦЖ вводится не внутрикожно, а подкожно, то развивается холодный абсцесс. При введении вакцины в ягодичную мышцу вместо большеберцовой или дельтовидной есть риск травмировать седалищный нерв или получить воспаление подкожной жировой клетчатки. Несоблюдение правил асептики грозит острым общим или местным воспалением. А если уколоть вакцину, предназначенную для приема через рот, не исключены ярко выраженные местные или общие реакции.
4. Ввод вакцины может спровоцировать заболевание, от которого она предназначена.
5. Тяжелые осложнения может спровоцировать иммунодефицит у детей: менингит, вакцино-ассоциированный полиомиелит или энцефалит, БЦЖ-остеомиелит, БЦЖ-инфекция.
-
От гепатита В – редко бывает температура выше 39 градусов, общие реакции (тошнота и рвота, головная боль, слабость, артрит), кожная сыпь, неврит зрительного нерва и некоторые другие.
-
У вакцины АКДС высокий риск осложнений и аллергических реакций. Самый опасный компонент вакцины – коклюшный, он может поражать головной мозг. А вот разновидность АКДС – вакцина АДСМ, не содержит коклюшного компонента, поэтому от неё побочные реакции, не говоря уже об осложнениях, наблюдаются крайне редко.
-
Общие реакции на АКДС – температура 38-39 градусов, местные – боль, покраснения или уплотнения, возможные тяжелые осложнения: сильный плач ребенка, переходящий в визг, температура до 40 градусов, рвота, судороги, поствакцинальный энцефалит, неврит, полирадикулоневрит, кожные аллергические проявления.
-
Единственное тяжелое последствие прививки ОПВ от полиомиелита – вакцино-ассоциированный полиомиелит, но он бывает крайне редко, да и то обычно на фоне дефицита иммунитета.
-
После прививок от кори, краснухи и паротита серьезные осложнения встречаются очень, очень редко: тромбоцитопения, пневмония, односторонняя глухота, панэнцефалит.
-
Возможные реакции на прививку БЦЖ от туберкулеза:
-
местные: рубец, язва, холодный абсцесс, региональный лимфаденит; -
остеиты, лимфадениты, крайне редко – аллергические васкулиты или красная волчанка; -
очень редко у детей с Т-клеточным иммунодефицитом может развиться генерализованная БЦЖ-инфекция; -
аллергические реакции: сыпь, узловатая эритема, кольцевидная гранулема, сыпь, анафилактический шок, вторичная инфекция.
20. Язвенная болезнь желудка у детей: современное представление об этиологии, диф. диагностика. Группа здоровья.
Язвенная болезнь (ЯБ) — хроническое рецидивирующее заболевание, склонное к ирогрессированию и вовлечению в процесс других органов пищеварения. Впервые установленная ЯБ у детей является показанием для лечения в стационаре.
Этиология: заболевание развивается в результате воздействия на организм нескольких неблагоприятных факторов, в том числе наследственной предрасположенности и эмоциональных перегрузок в сочетании с постоянно действующими алиментарными погрешностями (нерегулярное питание, злоупотребление острыми блюдами, еда «всухомятку» и т.д.). Основными причинами считают расстройство нервных и гормональных механизмов регуляции деятельности желудка и двенадцатиперстной кишки, нарушение равновесия между факторами агрессии (соляная кислота, пепсины, панкреатические ферменты, жёлчные кислоты) и факторами защиты (слизь, бикарбонаты, клеточная регенерация, синтез простагландинов). Язвообразование связывают с длительной гиперхлоргидрией и пептическим протеолизом, обусловленными ваготонией, гипергастринемией и гиперплазией главных желёз желудка, а также с гастродуоденальной дисмоторикой и длительным закислением антробульбарной зоны.
Важную роль в развитии язвенной болезни играет Helicobacter pylori,обнаруживаемый у 90-100% больных в слизистой оболочке антрального отдела желудка.
Диф. Диагностика: с функциональными нарушениями желудочно-кишечного тракта, хроническим гастродуоденитом, хроническими заболеваниями печени,
желчевыводящих путей и поджелудочной железы, с симптоматическими язвами, патогенез которых связан с определёнными фоновыми заболеваниями или конкретными этиологическими факторами.
Диспансерное наблюдение до перевода во взрослую поликлинику. Группа здоровья III-IV
21. Нефритический синдром, принципы клинико-лабораторной диагностики на уровне ПМСП.
22. Виды вскармливания детей 1 года жизни. Преимущество естественного вскармливания. Виды и сроки введения прикорма.
23. Диспансерное наблюдение и группа здоровья детей, переболевших пневмонией.
24. ДЖВП у детей. Критерии диагностики, тактика лечения. Группа здоровья.
25. Неотложная помощь при приступе бронхиальной астмы.
26. Хронические неспецифические заболевания кишечника у детей (НЯК, болезнь Крона). Диагностика. Организация диспансерного наблюдения за детьми с заболеваниями кишечника.
27. Рахит у детей раннего возраста. Тактика лечения в зависимости от степени тяжести рахита. Организация диспансерного наблюдения за детьми с фоновыми заболеваниями.
28. Молочные смеси. Классификация и характеристика.
29. Бронхиальная астма у детей. критерии диагностики. Организация диспансерного наблюдения за детьми с бронхиальной астмой.
30. Нефротический синдром, принципы клинико-лабораторной диагностики на уровне ПМСП.
31. Иммунопрофилактика детских инфекций. Календарь прививок
Иммунопрофилактика – единственный надежный способ, позволяющий предупреждать возникновение эпидемий или вспышек инфекционных заболеваний и полностью их контролировать. Она направлена на формирование активного иммунитета, обеспечивающего невосприимчивость к возбудителям инфекционных болезней.
Существует специфическая и неспецифическая иммунопрофилактика.
Неспецифическая иммунопрофилактика включает в себя следование здоровому образу жизни, включая:
· Качественное полноценное питание
· Здоровый сон
· Соблюдение режима труда и отдыха
· Дневная активность
· Отсутствие вредных привычек
· Благоприятное психоэмоциональное состояние
Специфическая иммунопрофилактика используется для создания или усиления иммунитета против конкретного возбудителя.
Активная иммунопрофилактика-создание искусственного активного иммунитета путем введения вакцин. Используется для профилактики инфекционных заболеваний до контакта организма с возбудителем. При инфекциях с длительным инкубационным периодом.
Пассивная иммунопрофилактика – создание искусственного пассивного иммунитета путем введения иммунных сывороток, сывороточных препаратов или плазмы. Используются для экстренной профилактики инфекционных заболеваний
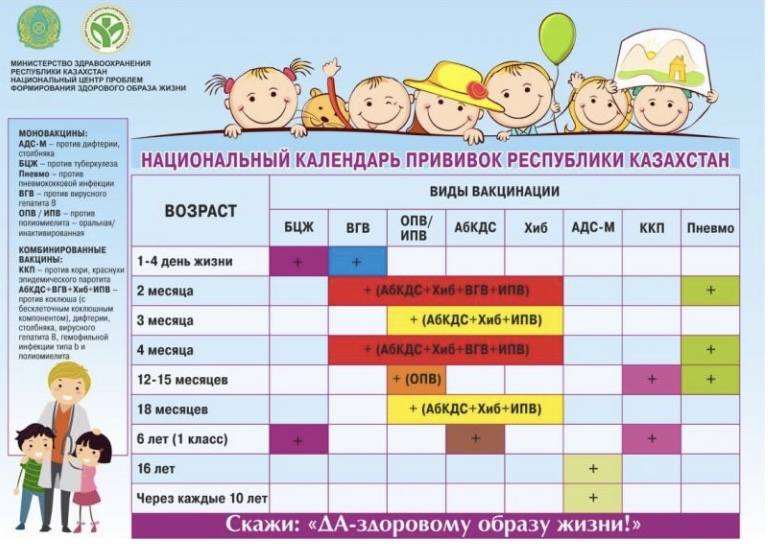
-
БЦЖ - прививка от туберкулеза; -
ВГВ - привика от гепатита "B"; -
АбКДС - прививка от коклюша, дифтерии и столбняка; -
Хиб - вакцина от гемофильной палочки; -
ИПВ - инактивированная вакцина от полиомиелита; -
ОПВ - оральная вакцина от полиомиелита; -
Пневмо - прививка от пневмококковой инфекции; -
ККП - прививка от кори, краснухи и паротита; -
АДС-М - вакцина от дифтерии и столбняка; -
ВГА - вакцина от гепатита А. Вакцина закупается за счет местного бюджета*
32. ОПН. Причины, клиника, тактика лечения. Организация диспансерного наблюдения за детьми с заболеваниями мочевыделительной системы.
Клинические протоколы МЗ РК – 2013