ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 436
Скачиваний: 1
СОДЕРЖАНИЕ
СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Дифференциальнаядиагностикажелтух.
Критерии диагностики ревматизма:
Патогенез,симптоматологияинфарктамиокарда.
Норма показателей общего анализа мочи у взрослого
Когда назначается анализ мочи по Зимницкому
Показатели анализа мочи по Зимницкому
Нормы и расшифровка анализа мочи по Зимницкому
4.Перкуссия, физическое обоснование, методы, значение для клиники.
Одышка: виды, механизм и причины возникновения.
9. 1. Пульс, методика его определения, его разновидности и диагностическое значение.
10. 1. Синдром уплотнения легочной ткани. Первичная пневмония: симптоматолгия.
12. 1. Субъективное и объективное исследование больных с заболеваниями печени.
16. 1. Расщепление и раздвоение тонов сердца, диагностическое значение.
18. 1. Основные виды анемий. Лабораторные и инструментальные методы исследования больных.
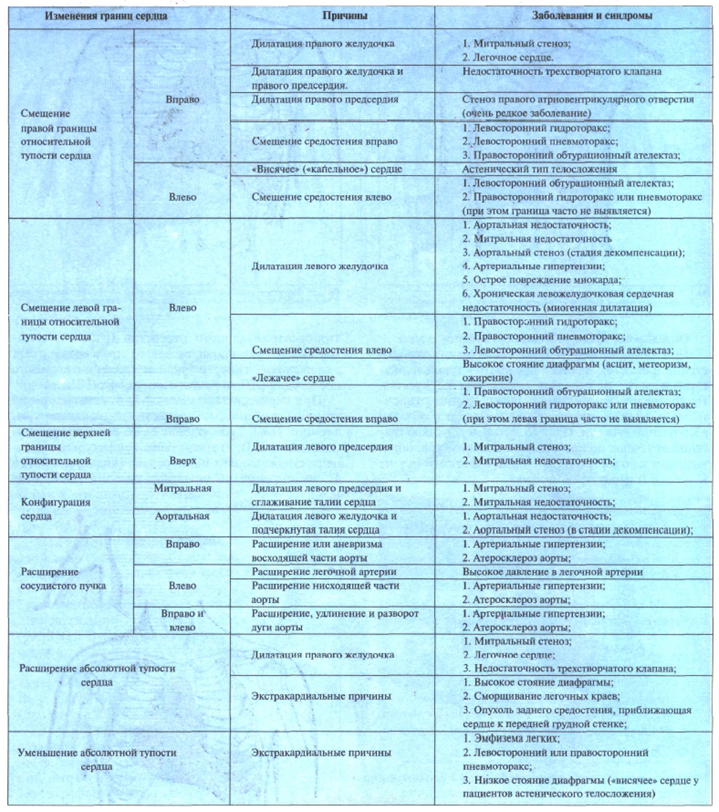
Относительная тупость сердца – область сердца, проецирующаяся на переднюю грудную стенку, частично прикрытая легкими. При определении границ относительной тупости сердца определяется притупленный перкуторный звук.
Правая граница относительной тупости сердца образована правым предсердием и определяется на 1 см кнаружи от правого края грудины. Левая граница относительной тупости образована ушком левого предсердия и частично левым желудочком. Она определяется на 2 см кнутри от левой срединно-ключичной линии, в норме в V межреберье. Верхняя граница расположена в норме на III ребре. Поперечник относительной тупости сердца составляет 11–12 см.
Абсолютная тупость сердца – область сердца, плотно прилегающая к грудной стенке и не прикрытая легочной тканью, поэтому перкуторно определяется абсолютно тупой звук. Для определения абсолютной тупости сердца применяется методика тихой перкуссии. Границы абсолютной тупости сердца определяют, исходя из границ относительной тупости. По тем же ориентирам продолжают перкутировать до появления тупого звука. Граница определяется по краю пальца, обращенному к более ясному звуку. Для удобства границу можно отмечать легко смывающимися чернилами. Правая граница соответствует левому краю грудины. Левая граница расположена на 2 см кнутри от границы относительной тупости сердца, т. е. на 4 см от левой срединноключичной линии. Верхняя граница абсолютной тупости сердца расположена на IV ребре.
Изменение границ сердца происходит при гипертрофии правого и левого желудочков, общем увеличении сердца, гидроперикарде.
При гипертрофии левого желудочка левая граница сердца смещается латерально, т. е. на несколько сантиметров влево от левой срединноключичной линии и вниз (при хронической ишемической болезни сердца, хронической гипертонической болезни, некоторых пороках сердца).
Гипертрофия правого желудочка сопровождается смещением правой границы сердца латерально, т. е. вправо, а при смещении левого желудочка возникает смещение левой границы сердца.
Общее увеличение сердца (оно связано с гипертрофией и дилатацией сердечных полостей) сопровождается смещением верхней границы вверх, левой – латерально и вниз, правой – латерально. При гидроперикарде – накоплении жидкости в полости перикарда (иногда значительного количества) – возникает увеличение границ абсолютной тупости сердца.
Поперечник сердечной тупости составляет 12–13 см. Ширина сосудистого пучка – 5–6 см.
-
Бронхиты: этиология, симптоматология, осложнения.
Бронхит – инфекционное заболевание бронхов, характеризующееся нарушением слизеобразования и дренажной функции.
Острый бронхит - это острое диффузное воспаление слизистой оболочки бронхов без вовлечения паренхимы легких.
Этиология. Возникает под действием факторов: 1) инфекционных (бактериальные, вирусные, вирусно-бактериальные), 2) физических, 3) химических, 4) аллергических, 5) смешанных. Наиболее частый - вирусная инфекция (вирус парагриппа, риновирусы), бактериальная инфекция присоединяется позже.
Предрасполагающие факторы: неблагоприятные климатические условия, неблагоприятные условия труда, курение, очаговая инфекция носоглотки, нарушение носового дыхания.
Клиника. Жалобы: сухой кашель, который через 2-3 дня становится влажным с отхождением слизистой мокроты. Саднение или першение в горле, гортани и трахее, общая слабость, повышение температуры до субфебрильных цифр. При интенсивном кашле - боли в грудной клетке, обусловлены перенапряжением дыхательных мышц и диафрагмы. При присоединении бактериальной инфекции мокрота становится слизисто-гнойной или гнойной.
Объективно: Кожные покровы обычной окраски. Форма грудной клетки не изменена, при пальпации и перкуссии изменений также нет. При аускультации - жесткое везикулярное дыхание, сухие рассеянные хрипы. Через 2-3 дня могут выявляться влажные мелко и среднепузырчатые незвучные хрипы. Заболевание протекает нетяжело, 10-12 дней и заканчивается выздоровлением даже без лечения.
Лабораторные и инструментальные методы исследования.
Общий анализ крови: если бронхит вызван бактериальной инфекцией - лейкоцитоз и небольшое ускорение СОЭ. При вирусной инфекции - лейкопения.
Общий анализ мокроты: зависит от характера воспалительного процесса. При простом катаральном бронхите - слизистый характер. При присоединении бактериальной флоры - слизисто-гнойный.
Хронический бронхит - диффузное прогрессирующее воспалительное поражение бронхиального дерева, обусловленное длительным раздражением бронхов различными вредными агентами (по времени - не менее 3 месяцев в году и не менее 2 лет подряд).
Этиология: вредные условия работы, курение, неудовлетворительное состояние окружающей среды, загряз¬нение воздуха поллютантами.. Эндогенные факторы: застой крови в легких, интоксикации при ХПН, нарушения иммунитета, хронические заболевания ЛОР-органов, генетические дефек¬ты ресничек мерцательного эпителия, качественные изменения бронхиальной слизи и длительное злоупотребление алкоголем.
Клиника зависит от длительности заболевания, развития осложнений (эмфиземы легких, дыхательной и сердечной недостаточности), характера воспаления, а также наличия признаков нарушений вентиляции легких. По функциональным особенностям различают необструктивный (без нарушений вентиляции) и обструктивный (нарушена вентиляция бронхов, это бронхит с одышкой) бронхиты.
Жалобы: постоянный кашель, чаще с мокротой, усиливается в холодное время года или при обострении заболевания. При обострении мокрота становится слизисто-гнойной, повышается температура тела, появляется одышка, потливость.
Объективно. При осложнении хронического бронхита эмфиземой легких с последующим развитием дыхательной недостаточности часто наблюдается диффузный цианоз. Если присоединяется еще и правожелудочковая сердечная недостаточность, то могут быть отеки голеней.
Грудная клетка обычной формы, при сопутствующей эмфиземе - эмфизематозная. Голосовое дрожание и бронхофония не изменены, но при возникновении бронхообструктивного синдрома и эмфиземы легких ослаблены. Перкуторно легочной звук, часто с коробочным оттенком. При аускультации жесткое везикулярное дыхание с массой рассеянных сухих хрипов. Часто выслушиваются незвучные мелко- и среднепузырчатые влажные хрипы.
Лабораторные и инструментальные методы исследования
Общий анализ крови: в период обострения умеренный лейкоцитоз, ускорение СОЭ.
Общий анализ мокроты: Часто в период обострения мокрота носит слизисто-гнойный характер. При микроскопии - большое количество лейкоцитов и клеток цилиндрического эпителия. При бактериоскопическом исследовании - различные виды микроорганизмов.
Течение заболевания: при частых обострениях со временем развивается эмфизема легких и диффузный пневмосклероз, присоединяется дыхательная и сердечная недостаточность. На фоне хронических гнойных бронхитов, особенно осложненных бронхоэктазами, может развиться амилоидоз внутренних органов.
-
Основные рентгенологические методы исследования мочевыделительной системы. Показания, изменения при различных заболеваниях.
Обзорный снимок. Рентгенологическое обследование урологического больного всегда следует начинать с обзорного снимка почек и мочевыводя-щих путей. Обзорный снимок мочевых путей должен охватывать область расположения всех органов мочевой системы.
Показания:
-
Обследования особенностей строения и расположения почки. -
Обнаружения конкрементов в мочевыделительной системе.
Экскреторная урография - один из ведущих методов исследования в урологии, основанный на способности почек выделять рентгеноконтрастное вещество. Данный метод позволяет оценить функциональное и анатомическое состояние почек, лоханок, мочеточников и мочевого пузыря
Показания:
-
Обнаруженные на обзорном рентгене патологии. -
Боли в области поясницы или живота. -
Отклонения от нормы в анализах мочи, которые сохраняются более месяца. -
Макрогематурия – заметные следы крови в моче. -
Повышенное артериальное давление без выявленных причин со стороны сердечно-сосудистой системы. -
Субфебрильная температура тела без заболеваний органов дыхания или других систем. -
Аномалии и пороки развития наружных половых органов. -
Травмы поясницы и живота. -
Недержание мочи.
Ретроградная (восходящая) уретеропиелография. Данное исследование основано на заполнении мочеточника, лоханки и чашечек рентгеноконтрастным веществом путем ретроградного введения его через предварительно установленный в мочеточник катетер.
Показания:
-
Болезни верхних мочевых путей, включающие: мочекаменную болезнь, опухоли почек, пиелонефрит. -
- Артериальная гипертензия невыясненной этиологии. -
- Туберкулез мочевыделительной системы.
Антеградная (нисходящая) пиело-уретерография - метод исследования, основанный на визуализации верхних мочевых путей путем введения контрастного вещества в почечную лоханку с помощью чрескожной пункции либо по нефростомическому дренажу.
Показания:
-
урологические заболевания, которые приводят к резкому снижению функции почечной паренхимы, что не дает возможности выполнить экскреторную урографию, и в то же время препятствуют ретроградной пиелографии: гидронефроз с нарушенной проходимостью лоханочно-мочеточникового сегмента, туберкулез почки, мочеточника и мочевого пузыря, окклюзирующий камень или опухоль мочеточника с блокадой функции почки, стриктура мочеточника различного происхождения и т. п. -
проверка правильности стояния дренажной трубки в лоханке после нефро- или пиелостомии, либо определить степень восстановления тонуса чашечно-лоханочной системы, проходимость верхних мочевых путей и качество пассажа мочи по ним перед удалением дренажной трубки и заживлением свища
Нисходящая цистография - это стандартное рентгенологическое исследование мочевого пузыря в процессе выполнения экскреторной урографии.
Показания:
Методика применяется при врожденных пороках развития у новорожденных. В более старшем возрасте цистографию назначают при подозрении на новообразования, дивертикулы (выпячивания) мочевого пузыря, мочекаменной болезни, свищей.
Ретроградная цистография - метод рентгеноидентификации мочевого пузыря путем введения в его полость жидких или газообразных (пневмоцистограмма) контрастных веществ по установленному по уретре катетеру.
Показания: для диагностики камней мочевого пузыря; для диагностики опухолей, дивертикулов и полипов мочевого пузыря; при изучении мочепузырных свищей; в качестве дополнительного метода диагностики опухолей предстательной железы.
Микционная цистография - Метод рентгенологического исследования мочевого пузыря и прилежащих органов мочевыделительной системы в процессе акта мочеиспускания. В процессе мочеиспускания рентгеноконтрастное вещество проникает в мочеиспускательный канал, следовательно, данный метод диагностики позволяет судить о состоянии мочеиспускательного канала, мочевого пузыря.
Показание: исключение пузырно-мочеточникового рефлюкса.
Компьютерная томография - метод диагностики организма, в основании которого лежит неразрушающее послойное исследование тканей и внутренних органов при помощи рентгеновского излучения. Компьютерные томографы позволяют получить изображение с высоким пространственном и контрастном разрешением, а время исследования составляет несколько секунд.
Показания:
-
боли в нижней части спины неясного происхождения -
кровь в моче -
повышение температуры в сочетании с болями в спине -
затрудненное мочеиспускание -
мочекаменная болезнь, пиелонефрит, поликистоз и другие заболевания почек -
инфекционные заболевания почек и мочевыводящих путей -
воспалительные заболевания -
подозрение на наличие опухоли или уже диагностированные опухолевые поражения -
врожденные аномалии почек и другие.