Добавлен: 26.10.2023
Просмотров: 1895
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Диагностика хронического холецистита
Дифференциальная диагностика желтухи.
Причины синдрома Меллори-Вейса
Лечение синдрома Меллори-Вейса
Проведение капилляроскопии ногтевого ложа в целях поиска нарушений микроциркуляции;
Общий анализ крови: признаки анемии, лейкоцитоз со сдвигом влево, увеличение СОЭ.
Общий анализ мочи: протеинурия умеренная.
Анализ кала: эритроциты, лейкоциты, слизь в большом количестве.
Инструментальные исследования:
Закрытых переломов костей таза:
Этапное лечение раненых с боевыми повреждениями таза
Симптомы хронического пиелонефрита
Лечение хронического пиелонефрита
5. Удвоение почки и мочеточников
ДАЛЕЕ можно просто почиатать- не списывать
При осмотре больного со стороны спины (рис.), прежде всего, необходимо обратить внимание на расположение остистых отростков позвонков. В норме, если установить отвес от большого затылочного бугра, то он точно повторяет ход остистых отростков. У больных со сколиозом при этом четко выявляется дуга искривления. А. И. Казьмин считает, что если отвес установленный от VII шейного позвонка идет в межягодичную складку, то он называется уравновешенным сколиозом и у больных при таком положении отвеса мало вероятности прогрессирования болезни. Если же отвес отклоняется от межягодичной складки (торс отклонен в сторону выпуклости первичной дуги), то такой сколиоз называется неуравновешенным и это может служить признаком возможного прогрессирования сколиоза.
Необходимо обратить особое внимание на положение лопаток. При сколиозе выявляется их асимметрия, состоящая из трех компонентов: 1. Нижние углы лопаток стоят не на одной линии по отношению к линии горизонта; 2. Лопатки находятся на разном удалении от линии остистых отростков. 3.Лопатка на одной стороне прилежит к грудной клетке, а на другой – отстоит от нее (развернутая, выстоящая).
Клиническим признаками торсии позвонков являются паравертебральная мышечная асимметрия и наличие реберного горба (рис.), которые лучше всего выявляются в положении ребенка нагнувшись, с опущенными руками и «уроненной головой».
Основным из дополнительных методов исследования у больных со сколиозом является рентгенологическое исследование позвоночника в переднезадней проекции стоя и лежа. Целью исследования является установить этиологию, локализацию и степень искривления позвоночника и его торсии, признаки возможного прогрессирования, кроме этого рентгенограмма проводится для контроля лечения.
Рентгенологическими признаками врожденного сколиоза являются синостоз (сращение) тел позвонков, их поперечных отростков, ребер, появление добавочных клиновидных полу позвонков и другая врожденная патология.
Сколиотическое искривление позвоночника может иметь одну дугу или чаще - две. В первом случае сколиоз называется простым «С» - образным, а во втором – сложным «S» - образным На рентгенограмме в положении лежа компенсаторная дуга более лабильна и на ранних стадиях развития болезни может полностью исчезать.
Величина дуги искривления характеризует степень сколиоза. Измерение дуги искривления возможно несколькими способами. Метод Фергюссона – Риссера заключается в том, что для измерения берут 3 позвонка: на вершине искривления и два нейтральных (первые позвонки от дуги искривления, не участвующие в её формировании).
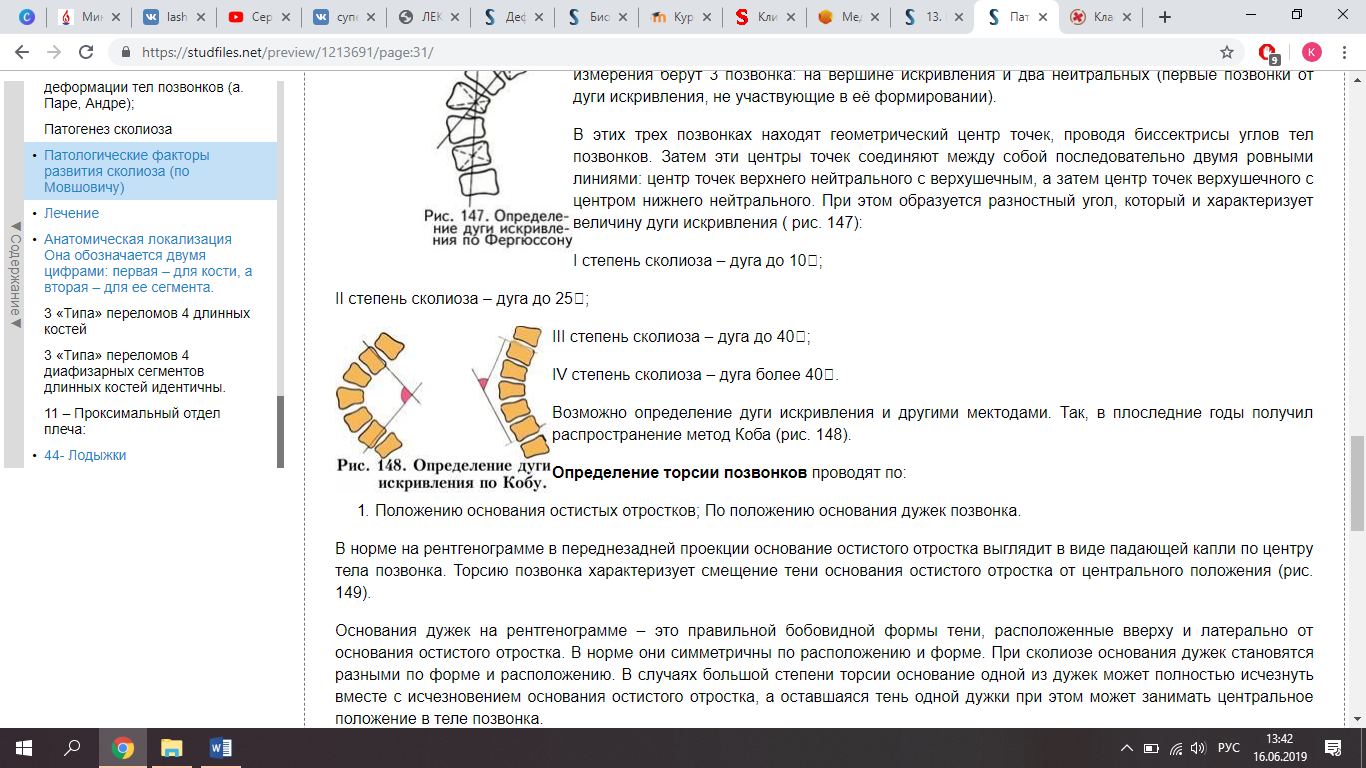 В этих трех позвонках находят геометрический центр точек, проводя биссектрисы углов тел позвонков. Затем эти центры точек соединяют между собой последовательно двумя ровными линиями: центр точек верхнего нейтрального с верхушечным, а затем центр точек верхушечного с центром нижнего нейтрального. При этом образуется разностный угол, который и характеризует величину дуги искривления:
В этих трех позвонках находят геометрический центр точек, проводя биссектрисы углов тел позвонков. Затем эти центры точек соединяют между собой последовательно двумя ровными линиями: центр точек верхнего нейтрального с верхушечным, а затем центр точек верхушечного с центром нижнего нейтрального. При этом образуется разностный угол, который и характеризует величину дуги искривления:I степень сколиоза – дуга до 10°;
II степень сколиоза – дуга до 25°;
III степень сколиоза – дуга до 40°;
IV степень сколиоза – дуга более 40°.
Возможно определение дуги искривления и другими методами. Так, в последние годы получил распространение метод Коба.
Определение торсии позвонков проводят по:
1. Положению основания остистых отростков;
2. По положению основания дужек позвонка.
По рентгенограмме можно определить и некоторые признаки возможного прогрессирования сколиоза.
Чаще прогрессирует правосторонний грудной сколиоз; (левосторонний или правосторонний определяется по выпуклой стороне искривления, т.е. в какую сторону направлена выпуклая сторона).
Чем меньше ребенок по возрасту, тем больше вероятности прогрессирования сколиоза. У лиц, окончивших свой рост, сколиоз не прогрессирует.
Симптом Мовшовича: наличие «активного позвонка» на вершине первичной дуги искривления.
Симптом Риссера (рис.). Если ядра окостенения гребня крыла подвздошной кости слились с крылом подвздошной кости, то у такого больного больше вероятности, что сколиоз прогрессировать не будет.
Симптом Кона заключается в том, что если на вогнутой стороне искривления выявляется не сужение, а расширение пространства в области меж позвонкового диска, то сколиоз будет прогрессировать.
Индекс стабильности. Этот показатель рассчитывается следующим образом:
180 – разностный угол в положении стоя
180 - разностный угол в положении лёжа
Чем дальше от 1,0 индекс стабильности, тем больше вероятности прогрессирования сколиоза. Если индекс стабильности равен 1,0, то сколиоз стабилен; если он равен 0,0 – то, при отсутствии признаков торсии позвонков, это сколиотическая осанка.
Состояние внутренних органов
ДС На выпуклой стороне искривление легкое сжато, плотное, прозрачность не одинакова, костные элементы и структура легкого не просматриваются. На вогнутой стороне прозрачность легочных полей выше и с возрастом она увеличивается (компенсаторная гипертрофия). Корни легкого просматриваются с трудом. К 40 годам почти у всех больных –пневмосклероз. Лимфоузлы при этом не выражены, стало быть, пневмонии у них не так часы, как можно себе представить. Жизненный объем легких уменьшен. У 31% выявляются ателектазы. Ранний пневмосклероз и эмфизематозность легких характерны на вогнутой стороне и создают условия для нарушения внешнего дыхания. Жизненная емкость легких на ранних стадиях развития основного заболевания выявляется у 10%, а затем с возрастом усугубляется, нарастают признаки гипоксии, ЖЕЛ снижается до 53-65%. Декомпенсация дыхательной недостаточности наступает к 40 годам. При этом значительно страдает кровоснабжение легких, особенно на выпуклой стороне.
Нарушение легочной вентиляции приводит к изменениям в миокарде и к гипоксии тканей всего организма. Увеличение и дилятация правого желудочка с возрастом приводит к увеличению левых камер сердца. Наступает декомпенсация сердечной деятельности. Развивается легочное сердце.
сердечно-сосудистая недостаточность при сколиозе не результат механического нарушения функции дыхания, легочных сосудов и положения сердца, а результат дыхательной недостаточности и альвеолярной гиповентиляции из-за ригидности грудной клетки и постепенного повышения давления в малом круге кровообращения. Легочно-артериальная гипертония ведет к перегрузке правого сердца и клинической картине хронического легочного сердца.
консервативный в амбулаторных условиях. Целями лечения является: торможение или прекращение прогрессирования сколиоза, улучшение статики и устранение статико-динамических нарушений, регуляция обменных и гормональных нарушений.
Для ребенка, страдающего сколиозом, необходимо оборудовать для отдыха жесткую постель: под войлочный или поролоновый матрац подкладывают деревянный или металлический щит. Спать ребенку надо на спине или на животе.
Рабочее место школьника должно соответствовать его росту и возрасту, необходимо правильно подобрать ему высоту стола и стула с таким расчетом, чтобы расстояние от стола до глаз ребенка было 30-35 см. Следует помнить о том, что длительное пребывание ребенка в одной позе приводит к утомлению мышц, что способствует развитию сутулости.
Большое значение следует придавать закаливанию ребенка, отдавать предпочтение игровым видам спорта. Немаловажное значение имеет лечебное плавание, особенно брассом, ходьбе на лыжах, гребле и т. д.
Больному ребенку необходимо постоянно заниматься лечебной гимнастикой, которая не только укрепляет отдельные группы мышц, но и способствует нормализации обменных процессов, улучшает трофику тканей. Целесообразно сочетать занятия игровыми видами спорта с «монотонными, скучными» упражнениями ЛФК.
Каждые 2, 5 - 3, 5 месяца ребенку следует проводить курс лечебного массажа или электростимуляции мышц спины
У ребенка должно быть рациональным питание. Белки животного происхождения должны составлять в его рационе 100 г. в сутки. Основная часть солей кальция и фосфора должны поступать в организм ребенка не в виде химически чистых солей, а из натуральных пищевых продуктов.
В некоторых случаях для удержания коррекции и разгрузки позвоночника применяют корсеты, которые приводят к увеличению мобильности позвоночника.
Если при адекватном амбулаторном лечении больного цель не достигается и искривление прогрессирует, то в этих случаях ставятся показания к оперативному лечению.
1. Операции, ограничивающие асимметричный рост тел позвонков. К ним относится эпифизиодез тел позвонков (резекция части межпозвонкового диска и эпифизарных пластинок на выпуклой стороне искривления).
2. Операции, стабилизирующие искривление позвоночника: спондилодез с применением костных трансплантатов.
3. Оперативные методы коррекции и стабилизации (рис.) сколиоза (операции Харинктона, Груцца, Казмина и др.)
4. Косметические (рис.) операции (резекции реберного горба по Куслику или Чаклину).
Роль школ-интернатов
2.Ортопедическое лечение
• ношение функциональных корсетов Шено
• лечение положением (сон на ортопедических матрацах, шитах), учебное занятие на регулируемых медицинских кушетках
• лечение супинаторами и коскамим
• соблюдение требований к школьной мебели, рекомендации по физической культуре и спорту.
3.Физическая реабилитация
• лечебная физкультура
• гидрокинезотерапия (лечебное плавание)
• адаптивная физкультура и спортивные игрым
• фитнес-йога
• дыхательная гимнастика
• лечебный массаж
• музыкально-ритмические занятия
• стрельба из лука
• занятия на биомеханических тренажерах
4.Специальный режим дня, соответствующий возрасту и состоянию ребенка. Режим является лечебным и предусматривает особое чередование двигательной активности с обязательным контролем осанки воспитанников и ношением ортезных изделий. Поэтому все этапы режима дня (сочетание учебных здоровьесберегающих занятий с лечебными мероприятиями, самообслуживание и элементы физического труда, самоподготовка в положении разгрузки позвоночника, кружки, досуг, подвижные, спортивные игры и др.) подчинены этому медицинскому требованию.
5. Общеукрепляющие и закаливающие процедуры: привитие ребенку общегигиенических навыков, режим аэрации, целевые прогулки, утренняя гимнастика, физкультпаузы на уроках, закаливание, медикаментозная терапия (витаминотерапия, адаптогены).
6. Физиотерапевтическое лечение
7. Стоматологическое лечение
8. Рациональное питание: пятиразовый приём сбалансированной пищи, витаминотерапия, разнообразное меню, лечебные коктейли.
9. Учет психологического фактора лечения:
• обучение больного новому образу жизни, позволяющему в дальнейшем держать болезнь под контролем.
• создание условий для образовательного, культурного, эстетического развития ребенка
• обеспечение надлежащих санитарных бытовых условий, в безопасности находящихся круглосуточно в интернате детей