Файл: 1. История педиатрии. Основные пути развития отечественной педиатрии. Педиатрия.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 662
Скачиваний: 4
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Средние отделы дыхательных путей
Спазмофилия бывает двух форм: скрытая (латентная) и явная (манифестная).
Нарушение мышечного тонуса. Имеется 3 варианта нарушения тонуса мышц:
Параличи и парезы – это состояния, при которых движение мышц
Возрастные границы относительной сердечной тупости
Семиотика поражения лимфатических узлов
Лабораторныедиагностическиеисследования
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ:
Лабораторные исследования: ОАК:
Лечение уратной нефропатии у детей
Принципы построения диеты:
- включать в рацион продукты молочные и растительные
- исключают из диеты почки, печень, бульоны на мясе, фасоль и горох, все виды орехов, какао и прочие продукты с пуриновыми основаниями
- ребенок должен пить 1-2 литра воды в сутки: минеральные воды, отвар овса, отвар укропа, полевого хвоща, брусничного или березового листа, спорыша, клевера и т.д.
Ребенку дают цитратные смеси: блемарен, уралит-У, солимок, магурлит
Средства для снижения синтеза мочевой кислоты: никотинамид, аллопуринол, цистон, оротовая кислота, цистенал, этамид, фитолизин
Лечение фосфатной нефропатии у детей
- подкисление мочи при помощи минеральных вод и приема препаратов: метионин, аскорбиновая кислота, цистенал
- в рационе ограничивают продукты с высоким содержанием фосфора: печень, сыр, курицу, икру, бобовые, шоколад и т.п.
Лечение цистиноза и цистинурии у ребенка
Лечение цистиноза и цистинурии включает диету, высокожидкостный режим и медикаментозную терапию. В рационе ограничивают рыбу, творог, мясо, яйца. Такого рациона придерживаются 4 недели, а потом расширяют, приближая к нормальному. Но всё же продолжают не давать ребенку творог, рыбу и яйца. Ребенок должен пить 2 литра жидкости в сутки, особенно перед отходом ко сну.
Медикаментозная терапия цистиноза и цистинурии: растворы гидрокарбоната натрия, цитратная смесь, блемарен, пеницилламин или купренил в сочетании с ксидифоном и другими мембраностабилизаторами, витамин А
Фитотерапия дисметаболической нефропатии у детей: - петрушка – можжевельник - хвощ полевой - листья березы – толокнянка - листья брусники – зверобой – ромашка - пол-пола – тысячелистник – василек - почечный чай - марена красильная
Прогноз: Частым осложнением является пиелонефрит.
67. Идиопатическая тромбоцитопеническая пурпура у детей. Этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, профилактика. Неотложная помощь при геморрагическом синдроме.
Идиопатическая (аутоиммунная) тромбоцитопеническая пурпура - заболевание, характеризующееся изолированным снижением количества тромбоцитов (менее 100 000/мм3) при нормальном или повышенном количестве мегакариоцитов в костном мозге и наличием на поверхности тромбоцитов и в сыворотке крови антитромбоцитарных антител, вызывающих повышенную деструкцию тромбоцитов.
ЭТИО: вирусные и бактериальные инфекции (40% случаев), прививки и введение гамма-глобулина (5,5%), хирургические операции и травмы (6%); в 45% случаях заболевание возникает спонтанно без предшествующих причин.
ПАТО: иммунопатологический синтез лимфоцитами селезенки антитромбоцитарных аутоантител (IgG), которые фиксируются на различных рецепторах мембран тромбоцитов и мегакариоцитов. Вследствие аутоиммунного процесса тромбоциты теряют адгезивно-агрегационные свойства и быстро гибнут, поглощаясь мононуклеарами в селезенке, а в более тяжелых случаях - в печени и других органах ретикуло-эндотелиальной системы («диффузный» тип секвестрации). При «диффузном» типе секвестрации тромбоцитов спленэктомия недостаточно эффективна. Полупериод их исчезновения равен получасу и менее. Количество мегакариоцитов в костном мозге хотя и значительно увеличивается, но они отличаются функциональной незрелостью (количество незрелых форм увеличивается, а функционально активных - снижается).
Классификация:
По течению:
· впервые выявленная - длительность до 3 месяцев;
· персистирующая (затяжная) ИТП - длительность 3-12 месяцев;
· хроническая ИТП - длительность более 12 месяцев.
По степени тяжести геморрагического синдрома [1, страница 246]:
· тяжелая – пациенты с клинически значимой кровоточивостью не зависимо от уровня тромбоцитов.
· рефрактерная – невозможность получения ответа или полного ответа (тромбоциты менее 30х109/л) на терапию после спленэктомии; потеря ответа после спленэктомии и необходимость медикаментозного лечения с целью минимизации клинически значимых кровотечений.
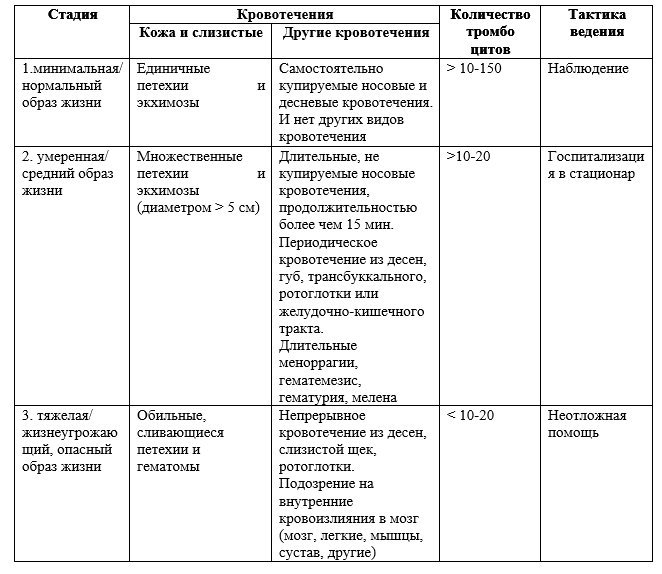
Жалобы:
· повышенную кровоточивость из слизистых оболочек;
· геморрагические высыпания в виде петехий и экхимозов на коже.
Анамнез:
· носовые, десневые кровотечения;
· меноррагии, метроррагии;
· кровоизлияния в склеру;
· кровоизлияния в головной мозг;
· гематурия;
· кровотечения из ЖКТ (кровавая рвота, мелена);
· геморрагические высыпания в виде петехий и экхимозов на коже.
Физикальное обследование::
Характер кожного геморрагического синдрома:
· расположение и величина петехий и синяков;
· наличие геморрагий на слизистой полости рта, конъюнктивах;
· стекание крови по задней стенке глотки;
· аномалии строения лица (треугольное лицо, маленькие глаза, эпикант, мелкие черты лица) и конечностей (аномалии 1-го пальца кистей, шестипалость, синдактилия, клинодактилия);
Лабораторные исследования:
· ОАК с ручным подсчетом лейкоцитарной формулы и морфологии тромбоцитов – в гемограмме отмечается изолированная тромбоцитопения - снижение тромбоцитов менее 100х109/л без изменения показателей лейкоцитов и эритрограммы.
· группа крови и резус фактор;
· биохимический анализ крови (белок, альбумин, АЛаТ, АСаТ, билирубин, креатинин, мочевина, декстроза);
· миелограмма: гиперплазия мегакариоцитарного ростка с появлением молодых генераций мегакаоцитов и повышенным содержанием их предшественников;
· длительность кровотечения по Сухареву;
· ОАМ;
· ИФА на маркеры вирусных гепатитов (HbsAg);
· ИФА на маркеры вирусных гепатитов HCV;
· ИФА на маркеры на ВИЧ
Диф.д-ка: Апластическая анемия, Миелодиспластический синдром, Пароксизмальная ночная гемоглобинурия, Мегалобластные анемии.
Лечение:
| Кровоточивость/качество жизни | Лечебный подход |
| Степень 1. Минорная кровоточивость, <100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых | Наблюдение |
| Степень 2. Легкая кровоточивость. Множественные петехии > 100; и/или > 5 крупных синяков (>3 см в диаметре); отсутствие кровоточивости слизистых | Наблюдение или, у некоторых пациентов мембраностабилизирующая терапия |
| Степень 3. Умеренная кровоточивость. Наличие кровоточивости слизистых, «опасный» стиль жизни | Консультация гематолога |
| Степень 4. Кровоточивость слизистых или подозрения на внутреннее кровотечение | Лечение всех пациентов в условиях стационара |
Режим: II.III;
Диета: № 11.
Преднизолон 4 мг\кг
Anti-D 50-60 мкг\кг однократно
Дексаметазон 20-40 мг\кг в день (6 циклов)
ВВИГ 0,25 г\кг однократно (Ig G чел-кий)
Вторая линия:
Циклоспорин А:
· 2,5 – 3 мг/кг/сут. В комбинации с Преднизолоном (УД-B)
Циклофосфамид: 200мг/м2 1 раз в день;
Ритуксимаб (УД-B):
· разовая доза: 375 мг/м2/нед, длительность курса: 4 недели (всего 4 введения);
Медикаментозная терапия третьей линии:
Агонисты ТРО-рецепторов (УД-А):
· Элтромбопаг 25-75 мг внутрь 1-10мг/кг/нед.
Вспомогательная гемостатическая терапия:
· этамзилат натрия 12.5% в дозе 10-15мг/кг;
· парааминобензойная кислота- транексамовая кислота: в возрасте старше 12 лет в дозе 20-25мг/кг.
68. Геморрагический васкулит у детей. Этиология, патогенез, классификация, клиника, диагностика, дифференциальный диагноз, лечение, профилактика. Роль врача общей практике в предупреждении заболеваний.
Геморрагический васкулит (синонимы: анафилактическая пурпура, капиляротоксикоз, болезнь Шенлейн - Геноха, ревматоидная пурпура) – это системное заболевание, вызванное генерализованным воспалением мелких сосудов, артериол, мелких капилляров, а также периваскулярный отек с клеточной инфильтрацией нейтрофилами и эритроцитами, клинические проявления которого чаще бывают острыми с одновременным возникновением целого ряда симптомов: характерной сыпи, иногда сопровождающиеся ангионевротическими отеками, суставного синдрома, абдоминального синдрома и поражением почек с разной частотой и степенью.
Классификация
I. Патогенетические формы:
Базисная форма пурпуры Шенлейна-Геноха:
· без существенного повышения уровня иммунных комплексов в плазме;
· со значительным повышением уровня иммунных комплексов в плазме.
Некротическая форма:
· Формы с криоглобулинемией и (или) моноклоновый парапротеинемией:
- с холодовой крапивницей и отеками;
- без холодовой крапивницы и без отеков.
· Вторичные формы при лимфомах, лимфгранулематозе, миеломной болезни, лимфолейкозе и др.опухолях, а также при системных заболеваниях.
Смешанные варианты.
II. Клинические формы (синдромы):
Кожная и кожно-суставная: простая; некротическая; с холодовой крапивницей и отеками.
Абдоминальная и абдоминально-кожная: с поражением других органов.
Почечная и кожно-почечная (в том числе и нефротическим синдромом).
Смешанные формы.
III. Варианты течения:
· молниеносное, острое, затяжное;
· рецидивирующее, хроническое персистирующее с обострениями (частыми, редкими).
IV. Степени активности: малая; умеренная; высокая;очень высокая.
V. Осложнения:
· кишечная непроходимость, перфорации, перитонит, панкреатит;
· ДВС синдром с тромбоцитопенией, снижением уровня антитромбина III, протеина С и компонентов системы фибринолиза, повышение ПДФ;
· постгеморрагическая анемия;
· тромбозы и инфаркты в органах, в том числе церебральные расстройства, невриты.
Этиология: 1) аллергическая настроенность организма; 2) перенесенное острое стрептококковое заболевание, ОРВИ либо наличие у ребенка очагов хронической, чаще стрептококковой, инфекции (кариес зубов, синусит, тонзиллит, аденоидит)
Патогенез: гиперпродукция иммунных комплексов, активация системы комплемента, повышение проницаемости сосудов, повреждение эндотелия сосудов, гиперкоагуляция. Основа- генерализованный васкулит мелких сосудов (артериол, венул, капилляров) – инфильтрация гранулоцитами, изменениями эндотелия и микротромбозом. В коже эти повреждения ограничиваются сосудами дермы, но экстравазаты достигают эпидермиса. В ЖКТ - отёк и подслизистые кровоизлияния, возможны и эрозивно-язвенные повреждения слизистой оболочки. В почках -сегментарный гломерулит и окклюзию капилляров фибриноидными массами
Клиника:
Геморрагический васкулит начинается обычно остро, при субфебрильном, реже фебрильном повышении температуры тела, а иногда и без температурной реакции.
Кожный синдром (пурпура) встречается у всех больных. Чаще в начале болезни, на коже разгибательных поверхностей конечностей, преимущественно нижних, на ягодицах, вокруг крупных суставов появляется симметричная мелкопятнистая или пятнисто-папулёзная геморрагическая сыпь. Интенсивность сыпи различна: от единичных элементов до обильной, сливной, иногда в сочетании с ангионевротическими отёками. Высыпания носят волнообразный, рецидивирующий характер. Типичные кожных высыпаний - мелкопятнистые, симметрично расположенные элементы, похожие на синячки, не исчезающие при надавливании. При угасании сыпи остаётся пигментация, на месте которой при частых рецидивах появляется шелушение.