Файл: Научное обоснование совершенствования разработки информационных систем сбора и анализа показателей здоровья населения и деятельности системы здравоохранения.docx
Добавлен: 24.10.2023
Просмотров: 332
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
, B – количество случаев оказания медицинской помощи с нарушениями и благоприятным исходом, C – количество случаев оказания медицинской помощи без нарушений и с благоприятным исходом.
Безусловно, оптимально реализовывать данный подход с использованием автоматизированной информационной системы. Принципиальная схема работы такой автоматизированной информационной системы (АИС) приведена на рисунке 19.
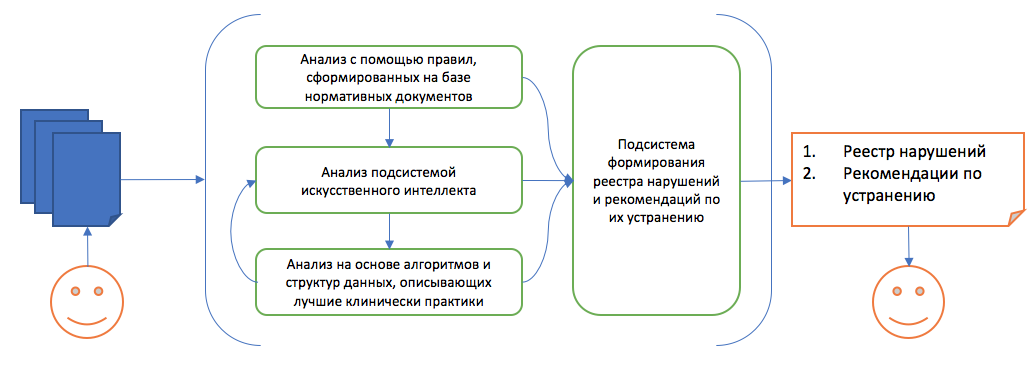
Рисунок 19 - Принципиальная схема работа прототипа АИС, реализующей методику повышения эффективности медицинской помощи
Для работы данной автоматизированной информационной системы предлагается следующий сценарий работы системы:
Формирование пакета документов, подлежащих проверке, в том числе в формате структурированного электронного медицинского документа (СЭМД). Обрабатываются 2 вида СЭМД – выписной эпикриз стационара и протокол консультации в соответствии с требованиями, изложенными на технологическом портале Минздрава.
В ходе проведения данной работы к настоящему моменту для 25 нозологических форм (острый инфаркт миокарда, пневмония, гастрит, фибрилляция предсердий, сахарный диабет, мочекаменная болезнь, доброкачественная гиперплазия предстательной железы, болезнь Крона, неспецифический язвенный колит, ревматоидный артрит, хронический цистит, системная красная волчанка, хронический бронхит, острый нефротический синдром, желудочковая экстрасистолия (III-IV классы по Lown-Wolf), атриовентрикулярная блокада (II-III стадия), стеноз митрального клапана (II-IV ст.) с формированием сердечной недостаточности, недостаточность аортального клапана (II-IV ст.) с формированием сердечной недостаточности, гастроэзофагеальная рефлюксная болезнь, желчнокаменная болезь, подагра, железодефицитная анемия, B12 – фолиеводефицитная анемия) рассчитаны показатели информативности нарушений для каждого из показанных диагностических и лечебных мероприятий.
В течение 2019-2020 годов нами исследовались 14 нозологий:
Поскольку анализ проводится ретроспективно (по результатам экспертиз качества медицинской помощи, проведенным в 2019 – 2021 гг по случаям оказания медицинской помощи в 2017 – 2021 гг), мы оценивали частоту реализации неблагоприятного исхода для каждого из мероприятий в течение 48 месяцев после оказания медицинской помощи с нарушениями (для 14 нозологий, которые исследовались в 2019-2020 годах и для 11 нозологий, которые исследовались в 2021 году). При проведении экзаменационного исследования в 2021 году по ранее исследованным 14 нозологиям для проверки устойчивости математической модели мы оценивали частоту реализации неблагоприятного исхода для каждого из мероприятий также в течение 48 месяцев после оказания медицинской помощи с нарушениями. При этом мы ранжировали частоту реализации неблагоприятного исхода (ухудшение состояния, выразившееся в прогрессировании имеющегося или в возникновении нового заболевания; летальный исход) следующим образом:
Нарушения при оказании медицинской помощи также возможно разделить на три группы в соответствии с полученными показателями информативности:
Целесообразность устранения нарушений определяется возможностью и готовностью медицинской организации (МО) идти на определенные риски для пациента (медицинский риск) и самой себя (юридический, репутационный, финансовый риски). В таком случае нарушения при проведении мероприятий группы I рекомендуются для устранения в первую очередь. Управление очередью задач особенно значимо для МО, не обладающими необходимыми ресурсами для устранения всех нарушений.
На следующем этапе исследования мы сравнивали прогнозируемый риск с реализованным риском. После этого оценивается результативность реализации методического подхода к устранению нарушений качества медицинской помощи. В ходе такого исследования в 2019-2021 годах было установлено следующее:
При оценке степени влияния диагностических и лечебных мероприятий на острый инфаркт миокарда (в течение 48 мес. после оказания медицинской помощи) мы сравнивали медицинскую помощь 1255 (+334) [здесь и далее вначале указывается общее количество проведенных исследований для данной нозологии, а в круглых скобках количество наблюдений в экзаменационной выборке по данной нозологии] больному данной категории со стандартом специализированной медицинской помощи при остром инфаркте миокарда (с подъемом сегмента ST электрокардиограммы), утвержденного Приказом Министерства здравоохранения Российской Федерации от 1 июля 2015 г. № 404ан [44].
Выявлено, что к группе нарушений технологии оказания медицинской помощи, изолированно влияющих на формирование неблагоприятного исхода при ОИМ, относятся нарушения при проведении ЭхоКГ (J=0,285 (- 0,004)), назначении фибринолитиков (J=0,469 (- 0,011)), прямых антикоагулянтов (J=0,458 (+ 0,006)), дезагрегантов (J=0,353 (+ 0,004)), наркотических анальгетиков (J=0,310 (+ 0,000), нитратов (J=0,418 (+0,009)) и проведения эндоваскулярных процедур (J=0,620 (+ 0,005)).
К нарушениям технологии оказания медицинской помощи при ОИМ, влияющим на формирование неблагоприятного исхода только в сочетании другими, относятся нарушения при проведении следующих диагностических мероприятий: биохимический анализ крови (J=0,251 (- 0,009)), исследование КЩС крови (J=0,122 (- 0,007)), коагулограммы (J=0,159 (- 0,001)), ЭКГ (J=0,175 (- 0,003)), ХМ-ЭКГ (J=0,128 (+ 0,005)), ЭКГ с физическими упражнениями (J=0,186 (- 0,013)); при назначении лекарственных препаратов: растворы электролитов (J=0,121 (+ 0,002)), диуретики (J=0,214 (+ 0,005)), бета-адреноблокаторы (J=0,231 (+ 0,006)), ингибиторы АПФ (J=0,169 (+ 0,004)), статины (J=0,104 (- 0,002)).
Остальные нарушения технологии диагностики и лечения не оказывали влияния на формирование неблагоприятного исхода.
При оценке степени влияния диагностических и лечебных мероприятий на пневмонию (в течение 48 месяцев после оказания медицинской помощи) мы сравнивали медицинскую помощь 1131 (+234) больным данной категории со стандартом первичной медико-санитарной помощи при пневмонии, утв. Приказом Минздрава России от 20.12.2012 N 1213н; стандартом специализированной медицинской помощи при пневмонии тяжелой степени тяжести с осложнениями, утв. Приказом Минздрава России от 09.11.2012 N 741н; стандартом специализированной медицинской помощи при пневмонии средней степени тяжести, утв. Приказом Минздрава России от 29.12.2012 N 1658н.
Безусловно, оптимально реализовывать данный подход с использованием автоматизированной информационной системы. Принципиальная схема работы такой автоматизированной информационной системы (АИС) приведена на рисунке 19.

Рисунок 19 - Принципиальная схема работа прототипа АИС, реализующей методику повышения эффективности медицинской помощи
Для работы данной автоматизированной информационной системы предлагается следующий сценарий работы системы:
Формирование пакета документов, подлежащих проверке, в том числе в формате структурированного электронного медицинского документа (СЭМД). Обрабатываются 2 вида СЭМД – выписной эпикриз стационара и протокол консультации в соответствии с требованиями, изложенными на технологическом портале Минздрава.
-
Передача в АИС, и анализ в следующей последовательности:-
Анализ с помощью правил, разработанных на основе требований приказа 203н и подзаконных актов. Доработан механизм составления правил, сейчас доступны 5 предварительно настроенных типов правил, что снижает трудозатраты при алгоритмизации. -
Анализ с помощью обучающейся с учителем подсистемы на основе машинного обучения (принцип обучения — отсутствие или наличие нарушений, выявленных экспертами). В 2021 году доработана система формирования вектора, описывающего ключевые элементы содержания документа. Теперь доступно указание параметрических значений, таких как даты, уровни лабораторных аналитов, и.т.д. -
Анализ с помощью экспертных алгоритмов, реализованных в методике ЭКМП:-
выявление нарушений при оказании медицинской помощи (любого необоснованного несоответствия оказанной медицинской помощи эталону сравнения); -
оценка правильности выбора методов диагностики, лечения, профилактики, реабилитации. В 2021 году доработан справочник оцениваемых критериев, что позволяет рассчитывать на более точное формирование экспертных оценок; -
оценка степени достижения запланированного результата (степени соответствия исхода заболевания при формировании заключительного диагноза прогнозу для жизни пациента при формировании клинического диагноза). Доработки, выполненные в 2021 году позволяют задавать пороговые значения без модификации программного кода(вынесены в виде параметров); -
определение причинно-следственных связей нарушений на формирование исхода и создание риска формирования неблагоприятного исхода заболевания и иных последствий для пациента.
-
-
-
Формирование реестра нарушений. Кроме формирования реестра как такового, для определения совокупного влияния нарушений на исход заболевания рассчитывается показатель накопленной информативности, представляющий собой сумму показателей информативности всех нарушений, формирующих риск неблагоприятного исхода. По результатам накопления данных также может быть оценена частота реализации риска формирования неблагоприятного исхода. Показатель отношения шансов позволяет численно определить значимость влияния наличия нарушений. Принцип работы алгоритма остался неизменным по сравнению с прототипом, но в 2021 году добавлены возможности «подсвечивания» пороговых значений. -
Передача реестра нарушений потребителю теперь может быть осуществлена в личный кабинет, реализованный как отдельная страница в системе.
-
Апробация математической модели определения степени влияния нарушений на исход заболевания для различных нозологических форм
В ходе проведения данной работы к настоящему моменту для 25 нозологических форм (острый инфаркт миокарда, пневмония, гастрит, фибрилляция предсердий, сахарный диабет, мочекаменная болезнь, доброкачественная гиперплазия предстательной железы, болезнь Крона, неспецифический язвенный колит, ревматоидный артрит, хронический цистит, системная красная волчанка, хронический бронхит, острый нефротический синдром, желудочковая экстрасистолия (III-IV классы по Lown-Wolf), атриовентрикулярная блокада (II-III стадия), стеноз митрального клапана (II-IV ст.) с формированием сердечной недостаточности, недостаточность аортального клапана (II-IV ст.) с формированием сердечной недостаточности, гастроэзофагеальная рефлюксная болезнь, желчнокаменная болезь, подагра, железодефицитная анемия, B12 – фолиеводефицитная анемия) рассчитаны показатели информативности нарушений для каждого из показанных диагностических и лечебных мероприятий.
В течение 2019-2020 годов нами исследовались 14 нозологий:
-
острый инфаркт миокарда, -
пневмония, -
гастрит, -
фибрилляция предсердий, -
сахарный диабет, -
мочекаменная болезнь, -
доброкачественная гиперплазия предстательной железы, -
болезнь Крона, -
неспецифический язвенный колит, -
ревматоидный артрит, -
хронический цистит, -
системная красная волчанка, -
хронический бронхит, -
острый нефротический синдром.
Поскольку анализ проводится ретроспективно (по результатам экспертиз качества медицинской помощи, проведенным в 2019 – 2021 гг по случаям оказания медицинской помощи в 2017 – 2021 гг), мы оценивали частоту реализации неблагоприятного исхода для каждого из мероприятий в течение 48 месяцев после оказания медицинской помощи с нарушениями (для 14 нозологий, которые исследовались в 2019-2020 годах и для 11 нозологий, которые исследовались в 2021 году). При проведении экзаменационного исследования в 2021 году по ранее исследованным 14 нозологиям для проверки устойчивости математической модели мы оценивали частоту реализации неблагоприятного исхода для каждого из мероприятий также в течение 48 месяцев после оказания медицинской помощи с нарушениями. При этом мы ранжировали частоту реализации неблагоприятного исхода (ухудшение состояния, выразившееся в прогрессировании имеющегося или в возникновении нового заболевания; летальный исход) следующим образом:
-
нарушение приводит к неблагоприятному исходу в 20% случаев и менее; -
нарушение приводит к неблагоприятному исхода в 80% и менее; -
нарушение приводит к неблагоприятному исходу более, чем в 80% случаев.
Нарушения при оказании медицинской помощи также возможно разделить на три группы в соответствии с полученными показателями информативности:
-
группа I – мероприятия, нарушения при проведении которых изолированно формируют неблагоприятный исход заболевания (наибольший показатель информативности); -
группа II – мероприятия, нарушения при проведении которых формируют неблагоприятный исход заболевания только при условии сочетания с другими нарушениями (средний показатель информативности); -
группа III – мероприятия, достоверно не влияющие на формирование исхода заболевания (наименьший показатель информативности).
Целесообразность устранения нарушений определяется возможностью и готовностью медицинской организации (МО) идти на определенные риски для пациента (медицинский риск) и самой себя (юридический, репутационный, финансовый риски). В таком случае нарушения при проведении мероприятий группы I рекомендуются для устранения в первую очередь. Управление очередью задач особенно значимо для МО, не обладающими необходимыми ресурсами для устранения всех нарушений.
На следующем этапе исследования мы сравнивали прогнозируемый риск с реализованным риском. После этого оценивается результативность реализации методического подхода к устранению нарушений качества медицинской помощи. В ходе такого исследования в 2019-2021 годах было установлено следующее:
-
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при инфаркте миокарда снижает риск формирования неблагоприятного исхода в 1,77 раза (p<0,05) в течение 12 месяцев; 1,71 раза (p<0,05) в течение 24 месяцев; 1,62 раза (p<0,05) в течение 36 месяцев; 1,46 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при пневмонии снижает риск формирования неблагоприятного исхода в 1,57 раза (p<0,05) в течение 12 месяцев; 1,40 раза (p<0,05) в течение 24 месяцев; 1,24 раза (p<0,05) в течение 36 месяцев; 1,14 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при гастрите снижает риск формирования неблагоприятного исхода в 1,41 раза (p<0,05) в течение 12 месяцев; 1,31 раза (p<0,05) в течение 24 месяцев; 1,17 раза (p<0,05) в течение 36 месяцев; 1,09 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при сахарном диабете снижает риск формирования неблагоприятного исхода в 1,43 раза (p<0,05) в течение 12 месяцев; 1,33 раза (p<0,05) в течение 24 месяцев; 1,25 раза (p<0,05) в течение 36 месяцев; 1,17 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при фибрилляции предсердий снижает риск формирования неблагоприятного исхода в 1,68 раза (p<0,05) в течение 12 месяцев; 1,60 раза (p<0,05) в течение 24 месяцев; 1,48 раза (p<0,05) в течение 36 месяцев; 1,36 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при мочекаменной болезни снижает риск формирования неблагоприятного исхода в 1,87 раза (p<0,05) в течение 12 месяцев; 1,72 раза (p<0,05) в течение 24 месяцев; 1,50 раза (p<0,05) в течение 36 месяцев; 1,34 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при доброкачественной гиперплазии предстательной железы снижает риск формирования неблагоприятного исхода в 1,75 раза (p<0,05) в течение 12 месяцев; 1,51 раза (p<0,05) в течение 24 месяцев; 1,33 раза (p<0,05) в течение 36 месяцев; 1,13 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при болезни Крона снижает риск формирования неблагоприятного исхода в 1,46 раза (p<0,05) в течение 12 месяцев; 1,41 раза (p<0,05) в течение 24 месяцев; 1,32 раза (p<0,05) в течение 36 месяцев; 1,21 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при неспецифическом язвенном колите снижает риск формирования неблагоприятного исхода в 1,53 раза (p<0,05) в течение 12 месяцев; 1,41 раза (p<0,05) в течение 24 месяцев; 1,27 раза (p<0,05) в течение 36 месяцев; 1,15 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при ревматоидном артрите снижает риск формирования неблагоприятного исхода в 1,44 раза (p<0,05) в течение 12 месяцев; 1,38 раза (p<0,05) в течение 24 месяцев; 1,29 раза (p<0,05) в течение 36 месяцев; 1,20 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при хроническом цистите снижает риск формирования неблагоприятного исхода в 1,63 раза (p<0,05) в течение 12 месяцев; 1,28 раза (p<0,05) в течение 24 месяцев; 1,14 раза (p<0,05) в течение 36 месяцев; 1,08 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при системной красной волчанке снижает риск формирования неблагоприятного исхода в 1,57 раза (p<0,05) в течение 12 месяцев; 1,49 раза (p<0,05) в течение 24 месяцев; 1,36 раза (p<0,05) в течение 36 месяцев; 1,19 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при хроническом бронхите снижает риск формирования неблагоприятного исхода в 1,50 раза (p<0,05) в течение 12 месяцев; 1,35 раза (p<0,05) в течение 24 месяцев; 1,24 раза (p<0,05) в течение 36 месяцев; 1,14 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания. -
Устранение нарушений при оказании медицинской помощи с управлением очередью задач при остром нефротическом синдроме снижает риск формирования неблагоприятного исхода в 1,43 раза (p<0,05) в течение 12 месяцев; 1,31 раза (p<0,05) в течение 24 месяцев; 1,17 раза (p<0,05) в течение 36 месяцев; 1,09 раза (p<0,05) в течение 48 месяцев, чем при устранении нарушений без учета степени значимости влияния нарушений на исход заболевания.
При оценке степени влияния диагностических и лечебных мероприятий на острый инфаркт миокарда (в течение 48 мес. после оказания медицинской помощи) мы сравнивали медицинскую помощь 1255 (+334) [здесь и далее вначале указывается общее количество проведенных исследований для данной нозологии, а в круглых скобках количество наблюдений в экзаменационной выборке по данной нозологии] больному данной категории со стандартом специализированной медицинской помощи при остром инфаркте миокарда (с подъемом сегмента ST электрокардиограммы), утвержденного Приказом Министерства здравоохранения Российской Федерации от 1 июля 2015 г. № 404ан [44].
Выявлено, что к группе нарушений технологии оказания медицинской помощи, изолированно влияющих на формирование неблагоприятного исхода при ОИМ, относятся нарушения при проведении ЭхоКГ (J=0,285 (- 0,004)), назначении фибринолитиков (J=0,469 (- 0,011)), прямых антикоагулянтов (J=0,458 (+ 0,006)), дезагрегантов (J=0,353 (+ 0,004)), наркотических анальгетиков (J=0,310 (+ 0,000), нитратов (J=0,418 (+0,009)) и проведения эндоваскулярных процедур (J=0,620 (+ 0,005)).
К нарушениям технологии оказания медицинской помощи при ОИМ, влияющим на формирование неблагоприятного исхода только в сочетании другими, относятся нарушения при проведении следующих диагностических мероприятий: биохимический анализ крови (J=0,251 (- 0,009)), исследование КЩС крови (J=0,122 (- 0,007)), коагулограммы (J=0,159 (- 0,001)), ЭКГ (J=0,175 (- 0,003)), ХМ-ЭКГ (J=0,128 (+ 0,005)), ЭКГ с физическими упражнениями (J=0,186 (- 0,013)); при назначении лекарственных препаратов: растворы электролитов (J=0,121 (+ 0,002)), диуретики (J=0,214 (+ 0,005)), бета-адреноблокаторы (J=0,231 (+ 0,006)), ингибиторы АПФ (J=0,169 (+ 0,004)), статины (J=0,104 (- 0,002)).
Остальные нарушения технологии диагностики и лечения не оказывали влияния на формирование неблагоприятного исхода.
При оценке степени влияния диагностических и лечебных мероприятий на пневмонию (в течение 48 месяцев после оказания медицинской помощи) мы сравнивали медицинскую помощь 1131 (+234) больным данной категории со стандартом первичной медико-санитарной помощи при пневмонии, утв. Приказом Минздрава России от 20.12.2012 N 1213н; стандартом специализированной медицинской помощи при пневмонии тяжелой степени тяжести с осложнениями, утв. Приказом Минздрава России от 09.11.2012 N 741н; стандартом специализированной медицинской помощи при пневмонии средней степени тяжести, утв. Приказом Минздрава России от 29.12.2012 N 1658н.