Файл: Научное обоснование совершенствования разработки информационных систем сбора и анализа показателей здоровья населения и деятельности системы здравоохранения.docx
Добавлен: 24.10.2023
Просмотров: 330
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Таким образом, информатизация здравоохранения в настоящее время является одним из приоритетных направлений развития здравоохранения, с государственным регулированием в плане основных концептуальных положений.
Так, в частности, в перечне основных функций Системы в Концепции (раздел 5), указывается, что «в рамках создания Системы обеспечивается автоматизация процессов формирования первичной медицинской документации в электронном виде с возможностью учета фактов оказания медицинской помощи и ее результатов».
При этом с 1 января 1999 года приказом Минздрава России от 27.05.1997 г. №170 «все медицинские организации Российской Федерации обязаны использовать Международную статистическую классификацию болезней и проблем, связанных со здоровьем, 10 пересмотра (далее МКБ-10)» [4]. «Несмотря на почти 20-летний опыт ее использования в нашей стране, эксперты при осуществлении аудита качества кодирования информации о заболеваемости и, особенно, смертности, часто сталкиваются с несуществующими в МКБ-10 терминами, некорректным использованием правил кодирования, выбора первоначальной причины смерти. Проведенные нами исследования показали, что достоверность учета причин смерти в учреждениях здравоохранения (Красноярский и Ставропольский края, Тульская и Владимирская области и др.) находится в диапазоне 35-65 и в целом по области (краю) составляет 50%. В основе ошибок заполнения медицинского свидетельства о смерти лежат недостаточная клиническая подготовка врачей и отсутствие навыков работы с МКБ-10 по выбору и кодированию первоначальной причины смерти. Несоблюдение правил использования, в свою очередь, приводит к искажениям статистической информации, на основании которой принимаются ошибочные управленческие решения, что влечет за собой негативные экономические и юридические последствия для медицинской организации» [5]. К сожалению, в настоящее время «методических материалов, посвященных вопросам кодирования недостаточно, а в имеющихся часто не содержится единых детальных рекомендаций и инструкций, что приводит к различному, а иногда и неправильному кодированию одних и тех же диагностических терминов» [6].
«В рамках отдельной страны координация деятельности в отношении семейства международных классификаций возложена на Сотрудничающие центры. В Российской Федерации Сотрудничающий центр по семейству международных классификаций действует на базе ФГБНУ «Национальный научно-исследовательский институт общественного здоровья имени Н.А.Семашко». Роль Сотрудничающего центра заключается в готовности выступать в качестве координирующего центра на уровне страны, предоставлять консультации по техническим вопросам и рекомендации, обеспечивать при необходимости поддержку» [7,8].
Наше мнение состоит в том, что единственной возможностью по улучшению ситуации с качеством кодирования по МКБ-10, учитывая положения концепции создания единой государственной информационной системы здравоохранения, является создание и последующее использования автоматизированной системы поддержки кодирования по МКБ-10. «Следует отметить, что в медицинском сообществе распространены довольно примитивные представления о таких системах. Многие уверены, что программы контекстного поиска, когда при наборе диагностического термина на клавиатуре автоматически генерируется код МКБ из электронного справочника (в Российской Федерации нет ни одного рекомендованного экспертами и разрешенного к использованию ВОЗ электронного справочника МКБ» [34] Прим. Сотрудничающего центра ВОЗ в Российской Федерации) являются вполне подходящим решением. Однако данный подход не только не учитывает правила МКБ, которых более ста, но и нарушает сам заложенный ВОЗ алгоритм кодирования.
Необходимо отметить, что к настоящему моменту в мире отсутствуют созданные и используемые автоматизированные системы поддержки кодирования по МКБ-10. До недавнего времени считалось, что такая система функционирует в Португалии, однако оказалось, что в ней есть лишь занесение в отдельное поле кода МКБ-10 и подтягивание соответствующей формулировки из справочника. Разумеется, такое решение не может быть названо автоматизированной системой поддержки кодирования.
«В автоматизированных системах, которые реально способны помочь при кодировании, должны функционировать системы логического, формального» [35], лексического [9,10,11] и других видов контроля. В ходе ранее выполненной в ФГБНУ «Национальный научно-исследовательский институт общественного здоровья имени Н.А. Семашко» НИР 0528-2018-006 «Научное обоснование организации информационной поддержки кодирования по международной классификации болезней 10-го пересмотра (МКБ-10, версия 2014-2016)» была выявлена универсальная особенность процесса трансформации клинического диагноза (поставленного и записанного в традициях русской медицинской школы) в статистический код: отсутствие как фундаментально-научного, так и методического инструментария поддержки такой трансформации. В рамках данной работы был создан справочник клинических состояний, включающий 10 800 позиций, а также создана таблица взаимосвязей с типом связи «один ко многим» для диагнозов МКБ-10 и справочника клинических состояний. Однако при использовании такой таблицы необходимым является переход от клинического диагноза, сформулированного в традициях русской медицинской школы к определению клинического состояния. Этот переход, осуществляемый в нашей стране врачом, является весьма субъективным и может привести к ошибкам в кодировании заболеваемости и смертности.
Предварительное изучение процессов кодирования, с одной стороны, показало многообразие подходов к решению задачи кодирования в зависимости как от специфики нозологических форм, профиля деятельности врача, устанавливающего диагнозы, региона и учреждения, в котором происходит процедура кодирования, с другой, - выявило одну универсальную особенность процесса трансформации клинического диагноза в статистический код — отсутствие как фундаментально-научного так и методического инструментария поддержки такой трансформации.
За последние 30 лет в РФ разработано несколько методик экспертной оценки случаев оказания медицинской помощи, которые применяются или могут применяться при проведении ЭКМП. Существующие и используемые методики экспертной оценки случаев оказания медицинской помощи предполагают во многом субъективный взгляд. Каждая из этих методик имеет свои преимущества и недостатки [36, 37].
«Методика оценки качества и эффективности медицинской помощи с помощью интегрального коэффициента эффективности (Ки) (методика проведения ЭКМП №1) представляет собой расчет показателя качества и эффективности с целью определения степени достижения запланированного результата случаев оказания медицинской помощи.
Настоящая методика оценки качества и эффективности медицинской помощи имеет ограничения к применению, так как предусматривает соблюдение следующих условий: наличие информации о количестве случаев оказания медицинской помощи с достигнутым запланированным результатом; наличие информации об удовлетворенности пациентов качеством оказываемой медицинской помощи» [37], наличие информации о стоимости медицинских услуг.
В научно-исследовательском институте кардиологии Минздрава СССР была разработана «Методика проведения экспертизы качества медицинской помощи с использованием интегрированной оценки качества (МИОК) медицинской помощи» (методика проведения ЭКМП №2), которая «предполагает последовательную оценку экспертом сбора информации, диагноза, лечения и преемственности в оказании медицинской помощи с использованием количественной оценки качества медицинской помощи в соответствии с принятой шкалой оценок. Каждый этап оценки случая оказания медицинской помощи подразделялся на несколько подэтапов. Этап оценки сбора информации включает оценку расспроса, физикального обследования, лабораторного и инструментального исследований, проведения консультаций специалистов. Этап оценки диагноза включает оценку формулировки, содержания и времени его постановки. Этап оценки лечения включает оценку хирургического, медикаментозного и прочих видов и способов лечения. На этапе оценки преемственности оценивается обоснованность поступления, длительность лечения, перевод и содержание рекомендаций. Количественная оценка качества медицинской помощи каждого из подэтапов выражается в балльном эквиваленте в соответствии с принятой шкалой оценок: от 0 до 1 балла.
После того, как оценка подэтапов завершается, рассчитывается среднее арифметическое для каждого этапа оказания медицинской помощи, а затем – интегрированный показатель оценки качества медицинской помощи для всего случая оказания помощи (Е). В результате рассчитывается значение, характеризующее качество медицинской помощи» [13,38].
Методика проведения ЭКМП №3 («Методика проведения экспертизы качества медицинской помощи с использованием автоматизированной технологии экспертизы качества медицинской помощи (АТЭ КМП)») – «информативно-аналитическая технология проведения экспертизы качества медицинской помощи, основанная на изучении взаимоотношений между врачом и пациентом, представляющая собой средство регистрации, описания врачебных ошибок, обоснования экспертных мнений и сравнения их содержания» [13,38].
Методика проведения ЭКМП №3 «предложена Территориальным фондом обязательного медицинского страхования г. Санкт-Петербург, кафедрой организации здравоохранения и управления качеством медицинской помощи ФПК ГОУ ВПО "СПб ГМА им. И.И. Мечникова Росздрава".
Методика АТЭ КМП основана на методике проведения экспертизы качества медицинской помощи с использованием интегрированной оценки качества медицинской помощи. Настоящая методика использует формализованный язык экспертизы качества медицинской помощи и соответствующее программное обеспечение.
В ходе использования настоящей методики оцениваются состояние пациента, процесс оказания медицинской помощи, финансовые, медицинские, социальные ресурсы, управление медицинской организацией.
Качество медицинской помощи оценивается с помощью формализованного экспертного протокола, включающий заключение эксперта качества медицинской помощи с указанием на врачебные ошибки, их влияние на исход заболевания и расходование ресурсов медицинской организации» [13, 38].
Методика проведения ЭКМП № 4 («Методика проведения экспертизы качества медицинской помощи с использованием показателя уровня качества лечения» далее по тексту также – методика УКЛ) «была разработана Институтом социально-экономических проблем здравоохранения г. Кемерово, департаментом здравоохранения г. Кемерово, страховой медицинской организацией «Сибирь», использовалась при проведении ЭКМП Территориальными фондами обязательного медицинского страхования Кемеровской
, Новосибирской, Омской областей.
Методика УКЛ основана на сравнении случая оказания медицинской помощи с медико-экономическим стандартом, а также сравнения с моделью клинико-статистической группы. Медико-экономический стандарт предполагает выявление дефектов медицинской помощи / нарушений в оказании медицинской помощи в части невыполнения / ненадлежащего выполнения медицинских услуг.
Методика УКЛ используется для оценки качества медицинской помощи, оказываемой отдельным врачом, подразделением медицинской организации, медицинской организацией в целом» [13, 38].
Ни одна из вышеуказанных методик не проводит проверку соответствия предоставленной пациенту медицинской помощи эталону, а, значит, не может обеспечить критерий объективности и повторяемости экспертного мнения. При этом оценка причинно-следственных связей этими методика и вовсе не предусмотрена.
Таким образом, настоящие методики имеют ряд ограничивающих ее применение недостатков: отсутствие возможности обоснования выявленных нарушений, в связи с чем оценка качества медицинской помощи субъективна. Кроме того, указанные методики не дают возможности определения наиболее значимых нарушений.
В соответствии с «Прогнозом социально-экономического развития Российской Федерации на период до 2024 года», разработанном Минэкномразвития России, в 2019 - 2024 годах будут предприняты меры, направленные на снижение показателей смертности населения трудоспособного возраста, повышение эффективности системы здравоохранения, развитие инфраструктуры, информатизацию, усиление профилактической направленности здравоохранения.
-
Ситуация в Российской Федерации на момент статрта работ
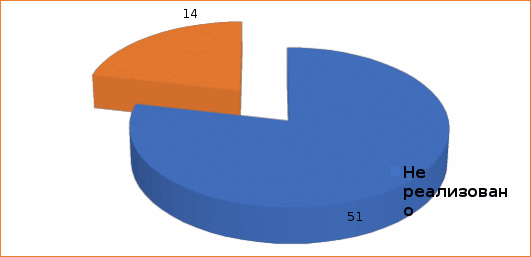
В ходе ранее выполненной в ФГБНУ «Национальный научно-исследовательский институт общественного здоровья имени Н.А. Семашко» НИР 0528-2018-006 «Научно обоснование организации информационной поддержки кодирования по международной классификации болезней 10-го пересмотра (МКБ-10, версия 2014-2016)» нами совместно с Минздравом РФ был проведен опрос субъектов РФ – получены ответы из 65 субъектов. Получены следующие результаты (рис. 1):
-
Не реализовано автоматизированного кодирования случаев смерти по МКБ Х – 51 субъект: -
Установлено программное обеспечение (ПО) автоматизированного кодирования (Вайсман Д.Ш. и соавт.) – 14 субъектов.