Файл: Учебное пособие для самоподготовки к практическим занятиям по про.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 06.11.2023
Просмотров: 522
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ
Исследование системы органов дыхания
Патологические формы грудной клетки
Выявление болезненности грудной клетки
Определение голосового дрожания
Определение границ абсолютной тупости сердца
Измерение артериального давления
Порядок физического (физикального) исследования органов брюшной полости
Поверхностная (ориентировочная) пальпация живота
Выявление зон кожной гиперестезии Захарьина-Геда
Исследование поджелудочной железы
Источники приведенных иллюстраций
Аускультация сердца
При проведении аускультации сердца соблюдают следующие правила:
-
Положение врача лучше справа от больного или перед ним, что дает возможность свободно выслушивать все необходимые точки аускультации. -
Положение больного: а) вертикальное; б) горизонтальное, лежа на спине; в) на левом, иногда на правом боку. -
Используются определенные приемы аускультации сердца:
а) выслушивание в разные фазы дыхания, а также при задержке дыхания после максимального вдоха или выдоха, б) выслушивание после дозированной физической нагрузки, если позволяет состояние больного.
Места выслушивания клапанов сердца: митральный клапан выслушивают в области верхушки сердца, трехстворчатый - у основания мечевидного отростка, аортальный – II межреберье у правого края грудины и III межреберье у левого края грудины (точка Боткина-Эрба), клапан легочной артерии - II межреберье у левого края грудины (рис. 20).
-
Правило«восьмерки»:1. Митральный клапан; 2. Аортальный клапан; 3. Клапан легочной артерии; 4. Трикуспидальный клапан; 5. Аортальный клапан в точке Боткина- Эрба. -
Правило«круга»:1. Митральный клапан; 2. Трикуспидальный клапан; 3. Аортальный клапан; 4. Клапан легочной артерии; 5. Аортальный клапан в точке Боткина-Эрба.
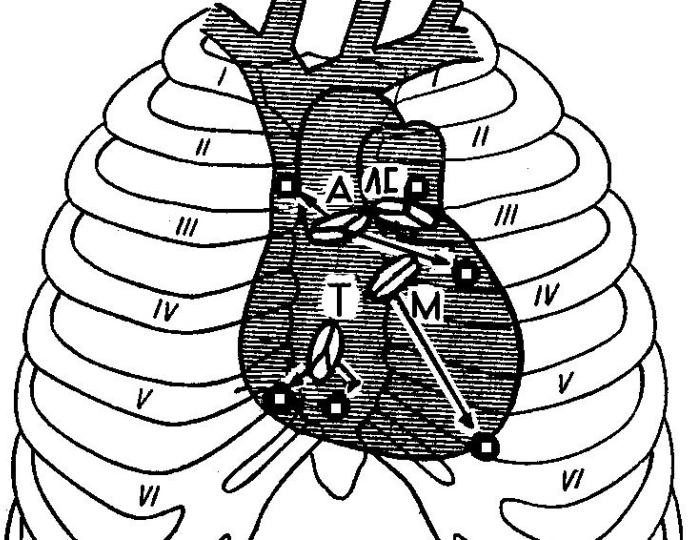
Рис.20.Точкиаускультациисердца
-
Исследование пульса
Пальпаторное исследование пульса можно проводить на лучевой, сонной, височной, бедренной, подколенной артерии и тыльной артерии стопы. При пальпации лучевой артерии кисти исследуемого охватывают в области лучезапястного сустава и, нащупав артерии, прижимают их 2-3 пальцами (рис. 21). Сначала проводят исследование на обеих руках для определения симметричности пульса. Неодинаковый пульс может быть при сужении просвета или аномалии расположения одной из артерий, либо при сдавлении подключичной артерии аневризмой аорты, опухолью, увеличенными лимфатическими узлами.
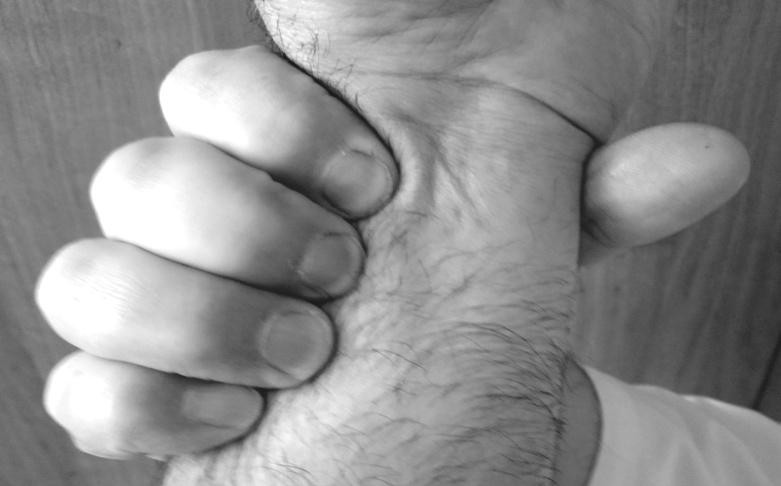
Рис.21.Исследованиепульсаналучевойартерии
После сравнения пульса на обеих руках следует перейти к изучению его свойств на одной руке (если пульс различный — на той, на которой больше).
-
Ритмичностьпульсаопределяется работой левого желудочка сердца. Ритм может быть правильным (регулярным, ритмичным) и неправильным (нерегулярным, аритмичным). Неправильный ритм пульса наблюдается при экстрасистолии, фибрилляции предсердий, атриовентрикулярной блокаде 2 степени. При дыхательной аритмии пульс учащается на вдохе и замедляется на выдохе. При слипчивом и выпотном перикардите во время вдоха пульсовые волны почти полностью исчезают - парадоксальный пульс. -
Частота пульса у здорового человека равна частоте сердечных сокращений (60-90 в минуту). При тахикардии пульс больше 90 в минуту, при брадикардии менее 60 в минуту. Подсчет частоты пульса производится в течение 1 минуты (при аритмии) и
30 секунд при правильном ритме. В последнем случае полученный результат удваивается.
При фибрилляции предсердий, экстрасистолии количество крови, выбрасываемое в аорту левым желудочком, может быть настолько мало, что отдельные пульсовые волны не достигают периферии. Разница между числом сердечных сокращений и пульсовых волн называется дефицитом пульса. Лучше, если это будет сделано одновременно двумя исследующими. Однако в практике, когда с больным работает один медицинский работник, возможно в течение минуты подсчитать число сердечных сокращений, а затем – количество пульсовых волн.
-
Напряжениепульсазависит от величины систолического артериального давления и определяется по силе, с которой надо надавить на артерию, для того, чтобы исчезли ее пульсовые колебания. Твердый пульс характерен для гипертонии и склероза артериальной стенки. Мягкий пульс свидетельствует о пониженном тонусе сосудистой стенки вследствие артериальной гипотонии. -
Наполнениепульсазависит от количества крови, выбрасываемой в аорту левым желудочком сердца. Оно может быть хорошим (полным) и плохим (пустым) при аритмии и гипотонии. -
Величинапульсаопределяется его напряжением и наполнением и зависит от степени расширения артерии во время систолы, а также ее спадения во время диастолы.
При увеличении ударного объема крови, большом колебании давления в артерии, при снижении тонуса артериальной стенки величина
пульсовых волн возрастает. Такой пульс называют большим или высоким (при недостаточности аортального клапана, тиреотоксикозе). При уменьшении ударного объема крови, малого колебания давления в артерии, повышения тонуса сосудистой стенки величина пульса снижается, и он становится малым (низким) - при стенозе устья аорты, сужении левого предсердно-желудочкового отверстия. Трудно определяемый малый мягкий пульс (нитевидный) отмечается при значительной кровопотере, острой сердечной и сосудистой недостаточности. В случаях тяжелых поражениях миокарда возможно чередование больших и малых пульсовых волн - перемежающийся (альтернирующий) пульс.
-
Формапульсазависит от скорости изменения давления в артериальной системе в течение систолы и диастолы. Если пульсовая волна быстро поднимается и падает - пульс скорый, быстрый, скачущий, высокий (при недостаточности аортального клапана). Медленный пульс, когда пульсовая волна медленно поднимается и опускается, типичен для сужения (стеноза) устья аорты. Если вслед за пульсовым расширением лучевой артерии ощущается второе небольшое расширение ее, то говорят о дикротическом пульсе (понижение тонуса артерий при лихорадке, инфекционных заболеваниях).
- 1 ... 15 16 17 18 19 20 21 22 ... 34
Измерение артериального давления
Артериальное давление (АД) может измеряться в положении сидя, лежа и стоя, но при этом середина манжеты тонометра должна находиться на уровне сердца. При измерении АД в положении сидя рука пациента должна быть удобно расположена на столе. При недостаточной высоте стола используют подставку для руки. Для измерения АД в положении стоя необходимо использовать специальные упоры либо рука поддерживается в области локтя. Во время первого визита пациента необходимо измерять давление на обеих руках. При выявлении устойчивой
асимметрии все последующие измерения выполняются на руке с более высокими цифрами.
Манжета накладывается на плечо таким образом, чтобы средняя часть пневмокамеры находилась над проекцией артерии. Между манжетой и поверхностью плеча должно помещаться 2 пальца, а ее нижний край располагаться на 2,5 см выше локтевой ямки. Нельзя накладывать манжету на толстую ткань одежды или закатывать рукава. Стетофонендоскоп фиксируется у нижнего края манжеты над проекцией плечевой артерии (определяется пальпаторно) без надавливания на кожу. При нагнетании воздуха в манжету фиксируются показания манометра в момент прекращения пульсации артерии, как оценочное значение систолического АД, после чего компрессия продолжается еще на 30 мм. Скорость снижения давления воздуха в манжете должна составлять 2-3 мм рт. ст. за секунду. Появление первого тона соответствует систолическому АД, момент исчезновения