Файл: Учебное пособие для самоподготовки к практическим занятиям по про.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 06.11.2023
Просмотров: 518
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ
Исследование системы органов дыхания
Патологические формы грудной клетки
Выявление болезненности грудной клетки
Определение голосового дрожания
Определение границ абсолютной тупости сердца
Измерение артериального давления
Порядок физического (физикального) исследования органов брюшной полости
Поверхностная (ориентировочная) пальпация живота
Выявление зон кожной гиперестезии Захарьина-Геда
Исследование поджелудочной железы
Источники приведенных иллюстраций
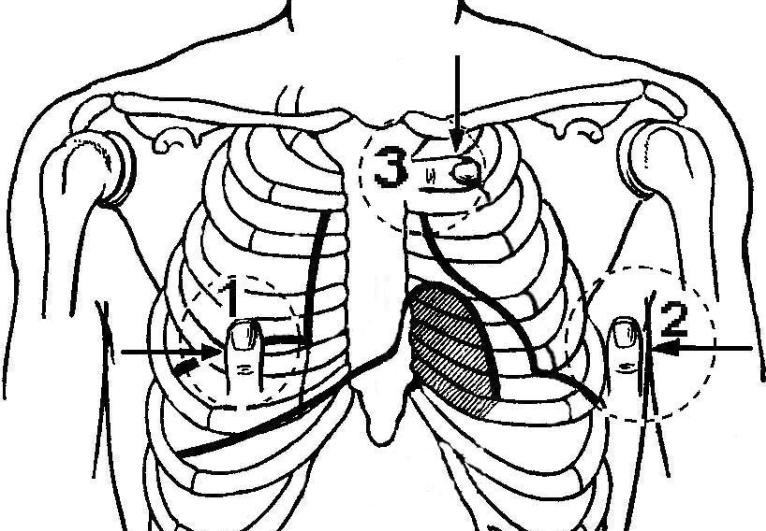
Рис.14.Определениеграницотносительнойтупостисердца
Появление притупленного звука соответствует наиболее удаленной точке правого контура сердца. У здорового человека правая граница относительной тупости сердца расположена в IV межреберье на 1—1,5 см кнаружи от правого края грудины и образуется правым предсердием.
-
Определение левойграницыотносительнойтупостисердца.
Наиболее удаленную точку левого контура сердца представляет верхушечный толчок, который совпадает с левой границей относительной тупости сердца. Поэтому прежде чем начать определение левой границы относительной тупости сердца, в качестве ориентира следует пропальпировать верхушечный толчок. В тех случаях, когда верхушечный толчок не виден и не прощупывается, определение левой границы относительной тупости сердца методом перкуссии ведут по V и по VI межреберьям, в направлении от левой передней подмышечной линии к сердцу. Палец-плессиметр кладут вертикально, то есть параллельно предполагаемой левой границе относительной тупости сердца, и перкутируют до появления притупления. У здорового человека левая граница относительной тупости сердца расположена в V межреберье на 1-2 см кнутри от левой срединно-ключичной линии и образована левым желудочком сердца.
-
Определение верхней границы относительной тупостисердцапроводят по левой парастернальной линии (на 2 см кнаружи от левого края грудины при горизонтальном положении пальца-плессиметра, продвигаясь от I межреберья вниз до появления притупления перкуторного звука).
У здорового человека верхняя граница относительной тупости сердца находится на уровне нижнего края III ребра или в III межреберье, у астеников - у верхнего края IV ребра, что в значительной мере определяется высотой стояния купола диафрагмы. В образовании верхней границы относительной тупости сердца участвуют начальная часть легочной артерии и ушко левого предсердия.
У здорового человека расстояние от правой границы относительной тупости до передней срединной линии составляет 3-4 см, а от левой 8-9 см. Сумма этих расстояний (11-13 см) представляет собой размеры поперечникаотносительнойтупостисердца(рис. 15.1).
Длинникомсердцаназывается расстояние от правого сердечно – сосудистого угла (место пересечения границы сердечной тупости с нижним краем 3 ребра) до границы верхушки сердца (левая граница относительной тупости сердца)
(рис. 15.2). У здорового человека длинник сердца составляет 13 –15см.
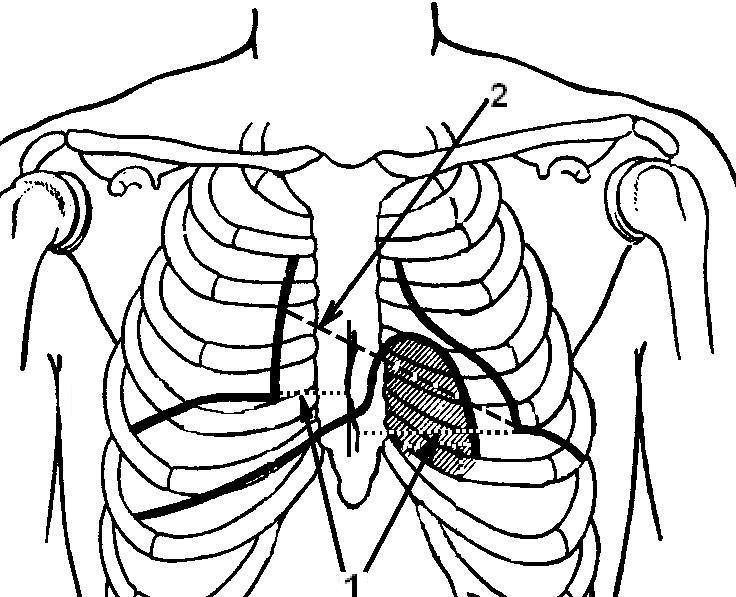
Рис. 15. Определение поперечника (1) и длинника (2)относительнойтупостисердца
Для определения конфигурации сердца проводят перкуссию последовательно в каждом межреберье: справа от II до IV, слева от II до V. Полученные при перкуссии точки соединяют между собой.
Типы конфигурации сердца:
А) правильная и ее разновидности: каплевидная (вертикальная, у астеников), «лежачая» (горизонтальная, у гиперстеников);
Б) «митральная» (у пациентов с пороками митрального клапана). Она характеризуется увеличением левого предсердия
сердца. При митральной конфигурации сердца происходит сглаживание или даже выбухание талии сердца за счёт резкого увеличения левого предсердия;
В) «аортальная» (у пациентов с пороками аортального клапана). Она характеризуется значительным изолированным увеличением левого желудочка. Талия сердца при этом становится подчёркнутой, угол, образующий её, приближается к прямому. Конфигурацию сердечной тупости при этом сравнивают с формой сапога или и позой сидящей утки;
Г) «трапециевидная» (треугольная, у пациентов с экссудативным перикардитом);
Д) «бычье сердце» (шарообразная, расширение всех камер сердца).
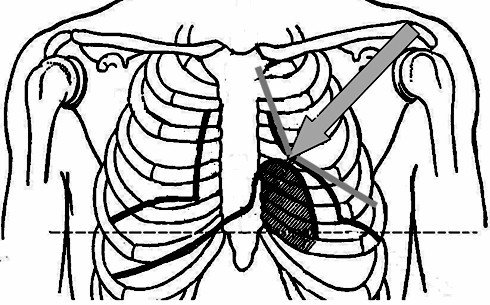 Талией сердца называется угол между сосудистым пучком слева и левым контуром сердца, образованным его левым желудочком (рис. 16). У здоровых людей этот угол составляет 140 – 150о.
Талией сердца называется угол между сосудистым пучком слева и левым контуром сердца, образованным его левым желудочком (рис. 16). У здоровых людей этот угол составляет 140 – 150о.Рис.16.Талиясердца
- 1 ... 13 14 15 16 17 18 19 20 ... 34
Определение границ абсолютной тупости сердца
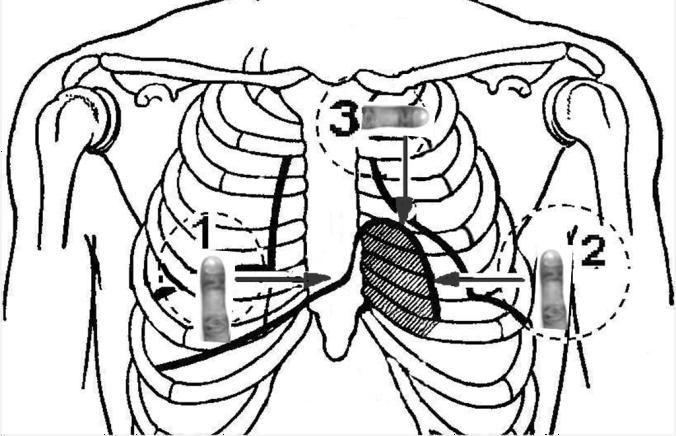 Для её определения обычно используют тишайшую перкуссию по Сокольскому или перкуссию по методу Гольдшейдера с постановкой пальцев по Плешу (рис. 17).
Для её определения обычно используют тишайшую перкуссию по Сокольскому или перкуссию по методу Гольдшейдера с постановкой пальцев по Плешу (рис. 17).Рис.17.Определениеграницабсолютнойтупостисердца
При определении правой границы палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и передвигают кнутри. У здорового человека граница проходит вдоль левого края грудины.
При определении левой границы абсолютной тупости сердца палец-плессиметр ставят параллельно левой границе
относительной тупости сердца и передвигаются кнутри. У здорового человека граница находится в V межреберье на 1,5-2 см кнутри от левой границы относительной тупости.
Для определения верхнейграницыабсолютной тупости сердца палец-плессиметр ставят на верхнюю границу относительной тупости сердца и перкутируют вниз. У здорового человека она находится на верхнем крае IV ребра по левой окологрудинной линии.
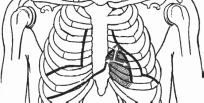
Рис. 18. Другой способ определения границ абсолютной тупостисердца
Абсолютную тупость можно определить и быстрее – перкутируя от центра абсолютной тупости сердца (IV межреберье по левой парастернальной линии) к границам относительной тупости сердца (рис.
18). В данном случае используют перкуссию по Гольдшейдеру.
-
Определение границ сосудистого пучка
Перкуторное определение границ сосудистого пучка проводится на уровне рукоятки грудины в 2 межреберье справа и слева от её краёв (рис. 19).
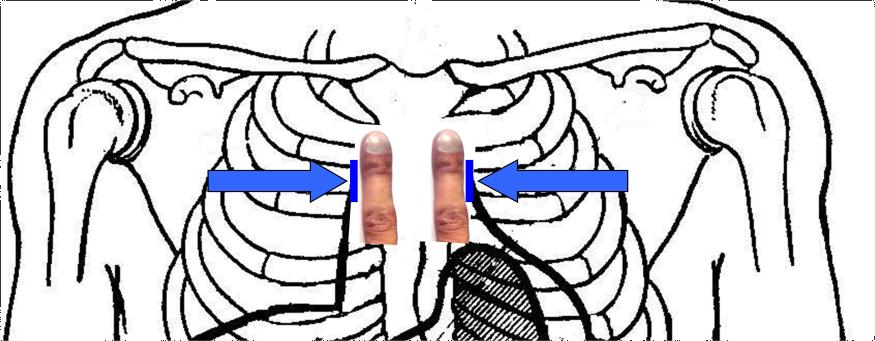
Рис.19.Определениеграницсосудистогопучка
Палец-плессиметр ставят во 2 межреберье по срединно- ключичной линии параллельно ожидаемой тупости (вертикально). При перкуссии пользуются тихой перкуссией. Палец-плессиметр постепенно передвигают на 0,5 – 1 см по направлению к правому краю рукоятки грудины до появления притупленного звука. Затем таким же образом проводят перкуссию слева и находят левый край сосудистого пучка. Расстояние между границами найденного притупления измеряют сантиметровой лентой. Внормеширинасосудистогопучкасоставляет 4 – 5 см. Обычно притупление перкуторного звука от сосудистого пучка получается только на самой грудине. При расширении аорты и/или легочной артерии притупление перкуторного звука выходит за контур грудины.
- 1 ... 14 15 16 17 18 19 20 21 ... 34