Файл: 1. История отечественной педиатрии организации охраны материнства и детства в России.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 25.10.2023
Просмотров: 427
Скачиваний: 4
СОДЕРЖАНИЕ
1. История отечественной педиатрии; организации охраны материнства и детства в России.
2. Первичный осмотр: определения, показания, основные элементы.
8. Базовая сердечно-легочная реанимация у младенцев: основные элементы, алгоритм.
11. Базовая сердечно-легочная реанимация у детей в возрасте старше 1 года.
13. Алгоритм первичного осмотра у детей.
Лечение железодефицитной анемии у детей
18. Основные элементы базовой сердечно-легочной реанимации у детей.
20. Судорожный синдром. Интенсивная терапия и оказание неотложной помощи.
Симптомы сахарного диабета у детей
Патогенез сахарного диабета у детей
Классификация и стадии развития сахарного диабета у детей
Осложнения сахарного диабета у детей
13. Алгоритм первичного осмотра у детей.
Первичный осмотр – минимальный набор для выявления признаков нарушений и того что нужно немедленно сделать.
Безопасность на 1-м месте:
-
Личная: физическая (провода, задымление, разрушенное здание), информационная. -
Пациента: физическая, информационная.
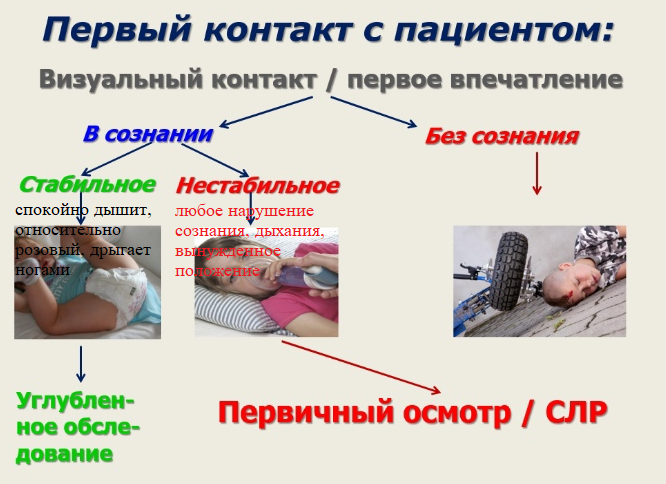
Визуально оцениваем состояние (первое впечатление, оценка жизнеспособности) – до 10 секунд:
-
Травма, несовместимая с жизнью: декапитация, гемикорпорэктомия, обугливание, разможжение грудной клетки. -
Признаки биологической смерти: трупное окоченение, сухость роговицы, трупные пятна.
Цель первичного осмотра – выявление признаков нарушений, угрожающих жизни ребёнка. При необходимости – немедленно начать СЛР.
Алгоритм первичного осмотра:
А-дыхательные пути
В-дыхание
С-кровообращение
D-неврологические нарушения
Е-другие симптомы
(Увидел-оценил-выполнил)
А
-агональное дыхание (судорожное, неритмичное) базовая СЛР как минимум
-цвет кожикислород
-работа дыхания, патологические дыхательные шумы:
Инспираторная одышка (затруднён вдох)-обструкция ВДП: инородное тело, круп, отёкИВЛ
Экспираторная одышка (затруднён выдох)-обструкция НДП: БА, бронхиолит, обструктивный бронхит
В
-цвет кожи
-агональное дыханиеСЛР
-ЧД меньше 20 (у ребёнка до года)/меньше 12 (у ребёнка старшего возраста)ИВЛ
-ЧД больше 60/40 (тратится большое количество энергии)кислород
-симметричность
-работа дыхания (возможно беглая аускультация)
-пульсоксиметрия (оценка уровня сатурации-меньше 95)кислород
С (мимо бледности НИКОГДА не проходим)
-цвет кожи (бледная, мраморная или цианотичная)
-пульс (<60-180<)инфузия физ р-ра
-пульс на периферииесли нет, катетер периферической вены
-АД (широкая манжета 2/3 плеча ребёнка
-CRT (5 сек жмём и отпускаем)>2 сек (время восстановления капиллярного кровотока)шококсигенация+в/в,в/к доступ инфузия солевого р-ра
-кардиомонитор/ЭКГ
Оценка центрального кровотока
-плечевая артерия у младенцев до 1 года, сонная артерия у детей больше года. Бедренная артерия у обоих.
При пульсе <60 или >180 снять ЭКГ.
САД=80+2*N (количество прожитых лет)
ДАД=2/3 САД
| Возраст | Критический нижний уровень САД |
| 0-1мес | <60 |
| 1-12мес | <70 |
| 1-10 лет | <70+2*N |
| >10 лет | <90 |
D
A(awake)-в сознании (3б)
V(voice)-реакция на обращение (2б)
P(pain)-реакция на болевой раздражитель(1б)
U(unresponsive)-нет реакции (0б)
Реагирует на осмотр? Взгляд (следит или безучастен). Речь/плачь-громкий? хриплый? монотонный? Адекватность-поведение в ответ на обращение. Реакция зрачков на свет.
Е
-глюкометрия (влияние на ЦНС)
-температура тела ребёнка
-сыпь, очевидные признаки травмы
-оценка очевидных событий вокруг (отравление, угарный газ, укус)
14. Дефицитные анемии у детей. Основные причины развития в зависимости от возраста. Клинико-гематологические проявления железодефицитной анемии. Лечение, профилактика.
Классификация анемий (по Г.А. Алексееву и И.А. Кассирскому, 1970)
I. Анемии вследствие кровопотерь (постгеморрагические): 1) острая постгеморрагическая (нормохромная анемия); 2) хроническая постгеморрагическая (гипохромная анемия).
II. Анемии вследствие нарушенного кровообразования: A. Железодефицитные анемии: 1) анемии вследствие экзогенной недостаточности железа; 2) анемии вследствие эндогенной недостаточности железа в связи с повышенными запросами организма в периоды роста, беременности, лактации; 3) анемии вследствие резорбционной недостаточности железа. Б. Железонасыщенные анемии: 1) наследственная; 2) приобретенная. B. В12(фолиево)-дефицитные анемии: 1) эндогенная недостаточность витамина В12 (фолиевой кислоты) - нарушение ассимиляции, повышенное расходование; 2) В12 -фолиево-ахрестические анемии - вследствие нарушения ассимиляции витамина В12 (фолиевой кислоты) костным мозгом; 3) гипоапластические анемии; 4) метапластические анемии.
III. Анемии вследствие повышенного кроворазрушения (гемолитические): А. Анемии, обусловленные экзоэритроцитарными гемолитическими факторами: 1) токсические; 2) инфекционные; 3) иммунные. Б. Анемии, обусловленные эндозритроцитарными факторами: 1) эритроцитопатии; 2) энзимопении; 3) гемоглобинопатии
Железодефицитная анемия у детей – разновидность дефицитной анемии, в основе которой лежит абсолютная или относительная недостаточность железа в организме. Распространенность железодефицитной анемии среди детей первых 3-х лет жизни составляет 40%; среди подростков – 30%; среди женщин репродуктивного возраста - 44%.
Во время внутриутробного развития железо поступает в организм ребенка от матери через плаценту. Наиболее усиленный трансплацентарный транспорт железа происходит в период с 28 по 32-ю недели беременности. К моменту рождения организм доношенного ребенка содержит 300-400 мг железа, недоношенного – только 100-200 мг. У новорожденного расход неонатального железа происходит на синтез Hb, ферментов, миоглобина, регенерацию кожи и слизистых оболочек, компенсацию физиологических потерь с потом, мочой, калом и т. д. Быстрые темпы роста и развития детей раннего возраста обусловливают повышенную потребность организма в железе. Между тем, усиленное расходование железа из депо приводит к быстрому истощению его резервов: у доношенных детей к 5–6-му месяцу жизни, у недоношенных - к 3-му месяцу.
Для нормального развития суточный рацион новорожденного должен содержать 1,5 мг железа, а рацион ребенка 1–3 лет - не менее 10 мг. Если потери и расходование железа преобладают над его поступлением и усвоением, у ребенка развивается железодефицитная анемия. Недостаток железа и железодефицитная анемия у детей способствует гипоксии органов и тканей, снижению иммунитета, росту инфекционной заболеваемости, нарушению нервно-психического развития ребенка.
60>
Причины
В развитии железодефицитной анемии у детей могут быть задействованы антенатальные и постнатальные факторы.
К антенатальным факторам относится несформированность депо железа во внутриутробном периоде. В этом случае железодефицитная анемия обычно развивается у детей в возрасте до 1,5 лет. Раннему развитию анемии у ребенка могут способствовать токсикозы, анемия беременной, инфекционные заболевания женщины в период гестации, угроза прерывания беременности, фетоплацентарная недостаточность, отслойка плаценты, многоплодная беременность, преждевременная или поздняя перевязка пуповины у ребенка. Наиболее подвержены развитию железодефицитной анемии дети, рожденные с большой массой, недоношенные, с лимфатико-гипопластическим диатезом.
Постнатальные железодефицитные анемии у детей связаны с факторами, действующими после рождения ребенка, прежде всего - недостаточным поступлением железа с пищей. В группе риска по развитию железодефицитной анемии находятся дети, получающие искусственное вскармливание неадаптированными молочными смесями, козьим или коровьим молоком. К алиментарным причинам железодефицитной анемии у детей также относятся поздние сроки введения прикормов, отсутствие в рационе животного белка, несбалансированное и нерациональное питание ребенка в любом возрасте.
К железодефицитной анемии у детей могут приводить наружные и внутренние кровотечения (желудочно-кишечные, в брюшную полость, легочные, носовые, травматические), обильные менструации у девушек и т. д. Дефицит железа сопутствует заболеваниям, протекающим с нарушением всасывания микроэлементов в кишечнике: болезни Крона, язвенному колиту, болезни Гиршпрунга, энтеритам, дисбактериозу кишечника, муковисцидозу, лактазной недостаточности, целиакии, кишечным инфекциям, лямблиозу и др.
Избыточная потеря железа отмечается у детей, страдающих кожными аллергическими проявлениями, частыми инфекциями. Кроме этого, причиной железодефицитной анемии у детей может выступать нарушение транспорта железа вследствие снижения содержания и недостаточной активности трансферрина в организме.
Симптомы ЖДА у детей
Клиника железодефицитной анемии у ребенка неспецифична и может протекать с преобладанием астено-вегетативного, эпителиального, диспепсического, сердечно-сосудистого, иммунодефицитного, гепатолиенального синдрома.
Астено-вегетативные проявления у детей с железодефицитной анемией обусловлены гипоксией органов и тканей, в т. ч. головного мозга. При этом может отмечаться мышечная гипотония, отставание ребенка в физическом и психомоторном развитии (в тяжелых случаях – интеллектуальная недостаточность), плаксивость, раздражительность, вегето-сосудистая дистония, головокружения, ортостатические коллапсы, обмороки, энурез.
Эпителиальный синдром при железодефицитной анемии у детей сопровождается изменениями со стороны кожи и ее придатков: сухостью кожных покровов, гиперкератозом кожи локтей и коленей, появлением трещин на слизистой рта (ангулярный стоматит), глосситом, хейлитом, тусклостью и активным выпадением волос, ломкостью и исчерченностью ногтей.
Диспепсические явления при железодефицитной анемии у детей включают снижение аппетита, анорексию, дисфагию, запоры, метеоризм, диарею. Характерно изменение обоняния (пристрастие к резким запахам бензина, лаков, красок) и вкуса (желание есть мел, землю и пр.). Поражение ЖКТ приводит к нарушению процесса всасывания железа, что еще более утяжеляет железодефицитную анемию у детей.
Изменения со стороны сердечно-сосудистой системы возникают при тяжелой степени железодефицитной анемии у детей и характеризуются тахикардией, одышкой, артериальной гипотонией, сердечными шумами, дистрофией миокарда. Синдром иммунодефицита характеризуется длительным немотивированным субфебрилитетом, частыми ОКИ и ОРВИ, тяжелым и затяжным течением инфекций.
Гепатолиенальный синдром (гепатоспленомегалия) обычно встречается у детей, страдающих тяжелой железодефицитной анемией, рахитом и анемией.
Диагностика
В диагностике железодефицитной анемии и ее причин у детей участвуют различные специалисты: