ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48069
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
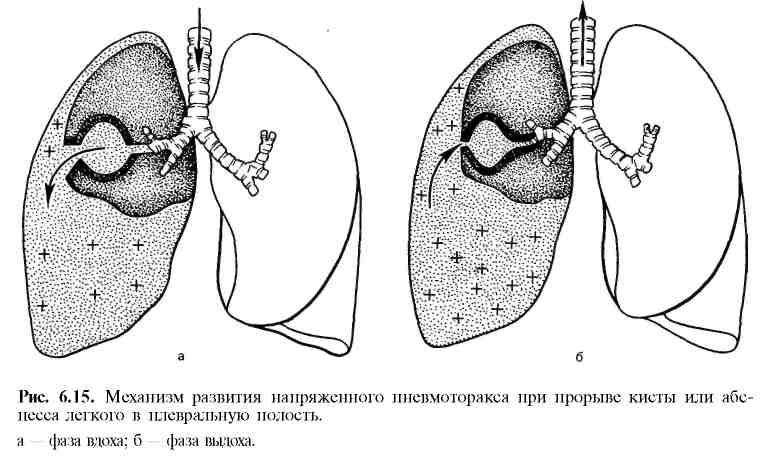
Клиническая картина и диагностика. Основные симптомы клапанного пневмоторакса — страх, беспокойство, цианоз лица и шеи, набухание вен шеи, одутловатость лица, иногда подкожная эмфизема, расширение межреберных промежутков; снижение артериального давления, тахикардия, аритмия. При перкуссии на пораженной стороне определяют высокий тимпани-ческий звук, при аускультации — ослабление или исчезновение дыхательных шумов, отсутствие голосового дрожания. При рентгенологическом исследовании выявляют тотальный коллапс легкого, смещение средостения, низкое стояние диафрагмы, расширение межреберных промежутков.
Лечение. Первая помощь заключается в срочной разгрузочной (снижающей давление) пункции плевральной полости толстой иглой. На павильон иглы надевают пластмассовую трубку, а на ее конец надевают и фиксируют расщепленный на кончике "палец" от перчатки или напальчник, который будет играть роль клапана, т. е. выпускать воздух из плевральной полости и препятствовать его поступлению в обратном направлении. Это позволяет уменьшить напряжение в плевральной полости, создать условия для расправления (хотя бы частичного) легкого на пораженной стороне, увеличения вентилируемой поверхности.
Последующие лечебные мероприятия проводят в стационаре в соответствии с характером повреждения и причин возникновения клапанного пневмоторакса. По показаниям проводят необходимое хирургическое вмешательство на легком для ликвидации клапанного механизма. Операция может быть произведена через торакотомный разрез или с помощью видеоторакоскопической техники через троакары. В послеоперационном периоде проводят постоянную аспирацию воздуха из плевральной полости, способствующую расправлению легкого, удалению остатков крови и экссудата.
Спонтанный пневмоторакс является разновидностью закрытого. Спонтанный пневмоторакс обычно является закрытым. Однако в случае образования клапанного механизма при разорвавшейся кисте или булле он становится клапанным, напряженным, причиняющим более тяжелые расстройства дыхательной и сердечно-сосудистой системы. Обычно спонтанный пневмоторакс возникает вследствие разрыва субплевральных кист или тонкостенных эмфизематозных булл, наблюдающихся при отсутствии других изменений в легком. Разрыв кисты или буллы может происходить вследствие повышения внутрилегочного давления при физическом напряжении, во время приступа кашля. Спонтанный пневмоторакс может развиться в любом возрасте.
Клиническая картина и диагностика. При прорыве кисты или буллы в ограниченную спайками часть плевральной полости больные не отмечают каких-либо нарушений, если количество воздуха, поступившего в плевральную полость, не превышает 5—15% ее объема. При поступлении в плевральную полость более значительного количества воздуха развивается типичная картина закрытого или клапанного пневмоторакса как по данным физикального исследования, так и по рентгенологической картине.
Лечение. При небольшом бессимптомном пневмотораксе специального лечения не требуется. Воздух обычно всасывается в течение нескольких дней, и легкое расправляется самостоятельно. Если необходимо ускорить эвакуацию воздуха, производят 1—2 плевральные пункции.
При их неэффективности плевральную полость следует дренировать и наладить постоянную аспирацию воздуха, чтобы расправить легкое. В ряде случаев приходится прибегать к оперативному лечению. Путем краевой резекции легкого буллы и кисты могут быть удалены с помощью видеоторакоскопической техники. При отсутствии соответствующей аппаратуры производят торакотомию и краевую резекцию измененной части легкого.
Гемоторакс. Причинами возникновения гемоторакса могут быть травма, ятрогенные повреждения после пункции подключичной вены, плевры или легкого (биопсия), разрыв кист (при буллезной эмфиземе) или аневризмы аорты.
Лечение. При травматическом и ятрогенном гемотораксе проводят пункцию с последующим дренированием плевральной полости и постоянной аспирацией содержимого. При неэффективности этого лечения вследствие интенсивного кровотечения или образования сгустков крови в плевральной полости показана торакотомия для окончательной остановки кровотечения и удаления сгустков, чтобы предупредить образование массивных шварт. При наличии видеоторакоскопической техники диагностика характера повреждения легкого и оперативное вмешательство могут быть выполнены через торакоскоп.
Хилоторакс. При повреждениях и заболеваниях грудного протока возникает хилоторакс. Проток может быть ранен при переломе позвоночника, открытой или закрытой травме живота и груди, поврежден во время операции. Возможен спонтанный разрыв грудного протока при нарушении оттока лимфы вследствие обтурации протока опухолью, туберкулезным процессом, тромбозом вены у места впадения протока в венозный угол на шее.
Клиническая картина и диагностика. Симптомы хилоторакса аналогичны тем, которые наблюдаются при скоплении жидкости в плевральной полости. При пункции плевральной полости обнаруживают молочно-белую жидкость, типичную для хилоторакса, в которой содержится много жира, лимфоцитов (до 40 000 в 1 мл). Для подтверждения характера взятой из плевральной полости жидкости проводят пробу с судановыми красителями — положительная проба подтверждает наличие хилезной жидкости.
Лечение. Для удаления скапливающейся в плевральной полости хилезной жидкости проводят пункцию и дренирование плевральной полости в надежде на склеивание и заживление дефекта в грудном протоке. С целью уменьшения лимфообразования, происходящего при приеме пищи, показано парентеральное питание. При неэффективности этого вида лечения в течение 1—2 нед производят торакотомию и перевязку грудного протока.
6.5.2. Воспалительные заболевания плевры
Воспаление париетальной и висцеральной плевры, сопровождающееся накоплением серозного или гнойного экссудата в плевральной полости принято называть экссудативным плевритом. Плевриты могут быть асептическими или инфекционными, т. е. гнойными. Строго говоря, плеврит не является самостоятельным заболеванием. Его следует рассматривать как патологическое состояние плевры, осложняющее процессы в легком (инфаркт легкого, пневмония, кровоизлияние в плевральную полость в результате травмы, карциноматоз плевры при раке легких, мезотелиомы плевры, метастазов из других органов) и в поддиафрагмальном пространстве (при остром панкреатите в результате проникновения в плевральную полость агрессивных ферментов поджелудочной железы, а также при гнойных процессах в поддиафрагмальном пространстве).
Плеврит может быть также проявлением общих (системных) заболеваний, протекающих без поражения тканей, соприкасающихся с плеврой. Он часто определяет особенность течения и тяжесть основного заболевания, требует принятия специальных лечебных мер, поэтому заслуживает специального рассмотрения
6.5.2.1. Экссудативный неинфекционный плеврит
Накопление экссудата в плевральной полости, как правило, является следствием повышения проницаемости кровеносных и лимфатических капилляров в ответ на воспаление в поверхностных слоях паренхимы легкого различной природы, а также в ответ на острые патологические процессы в брюшной полости (острый панкреатит, поддиафрагмальный абсцесс). Экссудативная реакция плевры наблюдается также при инфекционно-аллергических заболеваниях (ревматизм, ревматоидный артрит), коллагенозах (системная красная волчанка, узелковый периартериит), а также при лейкозах, лимфогранулематозе, геморрагическом диатезе (болезнь Верльгофа), недостаточности кровообращения, уремии, карциноматозе.
В зависимости от характера патологического процесса, вызвавшего плеврит, и темпа его развития выделяют сухой (фибринозный) плеврит, когда между листками плевры выпота еще нет; экссудативный (асептический) и гнойный плеврит (эмпиема плевральной полости).
Накоплению экссудата в плевральной полости способствует гиперемия плевральных листков, значительное повышение проницаемости капилляров в сочетании со снижением резорбции жидкости вследствие отека плевры, блокады лимфатических путей оттока. В начале заболевания экссудат обычно не содержит микроорганизмов, при асептическом плеврите бывает серозным (гидроторакс) или серозно-фибринозным. При скоплении небольшого количества жидкости в плевральной полости она располагается преимущественно над диафрагмой в плеврокостальном синусе. Если количество экссудата достаточно велико, то он располагается по линии Дамуазо, оттесняя нижнюю долю легкого к средостению. Если экссудат заполняет всю плевральную полость, то он плащевидно окутывает все легкое, оттесняя его к средостению.
Плевра при асептическом экссудативном плеврите гиперемирована, отечна, местами покрыта фибрином. Иногда наступает сращение плевральных листков по границе экссудата, в результате возникает осумкованный плеврит, локализующийся в нижних отделах плевральной полости.
Асептические экссудативные плевриты могут превращаться в инфекционные (гнойные). Инфекция проникает в плевральную полость преимущественно по лимфатическим путям при воспалительных процессах в легких (пневмония, абсцесс или гангрена легких) или в брюшной полости (поддиафрагмальный абсцесс, перитонит, панкреатит). Асептический плеврит становится гнойным. Название "гнойный плеврит" по существу не отличается от принятого в хирургической практике термина "эмпиема плевры" и будет рассмотрен отдельно.
Клиническая картина и диагностика. Основные симптомы плеврита: боли в боку, нарушение дыхания (диспноэ), кашель, повышение температуры, слабость.
Жалобы на боль в боку наиболее выражены при сухом плеврите. Трение воспаленных плевральных листков отчетливо слышно при аускультации. Шум трения плевры напоминает скрип снега. При глубоком дыхании боли и шум трения плевры усиливаются. Иногда боль иррадиирует по ходу вовлеченных в процесс нервов (например, боль в надплечье при раздражении диафрагмального нерва или боль в животе и даже некоторое напряжение мышц живота при поражении диафрагмы воспалительным процессом). По мере накопления экссудата боль ослабевает; на первый план выходят умеренная боль в боку, одышка, кашель, слабость.
Скопление экссудата в плевральной полости обнаруживается при перкуссии — укорочение перкуторного звука над областью скопления жидкости по линии Дамуазо, при аускультации — ослабление дыхательных шумов, ослаблено голосовое дрожание. Рентгенологически и особенно при КТ выявляют затемнение в зоне скопления жидкости.
Для выяснения характера экссудата необходима плевральная пункция. Жидкость, полученная во время пункции, может быть расценена как экссудат, если содержание белка в ней выше 30 г/л, а рН менее 7,3. Если содержание белка в полученной жидкости ниже 30 г/л, а рН более 7,3, тогда жидкость представляет собой транссудат, характерный для сердечной недостаточности и ряда других заболеваний. Обнаружение в экссудате бактерий свидетельствует о переходе асептического плеврита в гнойный, в эмпиему.
При тщательном исследовании органов грудной и брюшной полости можно выявить патологический процесс, послуживший причиной возникновения экссудативного плеврита. Наиболее информативным методом является компьютерная томография и полипозиционное рентгенологическое исследование, включая снимки в положении на больном боку. При свободном смещении жидкости вдоль всего края грудной стенки осумкование плеврального экссудата можно исключить.
Лечение. Основным принципом лечения является удаление скопившейся жидкости из плевральной полости и расправление поджатого экссудатом легкого, а также лечение основного патологического процесса, вызвавшего экссудативную реакцию плевры. Решающее значение имеет пункция плевральной полости, преследующая две цели: 1) выяснение характера экссудата (серозная жидкость или гной); 2) удаление экссудата (уменьшение давления в плевральной полости), для того чтобы расправить легкое и улучшить дыхание.
Полученный экссудат подвергают бактериологическому и цитологическому исследованию. Плевральные пункции периодически повторяют, сочетая их с антибиотикотерапией (при инфекционной природе выпота). Дальнейшие лечебные мероприятия проводят в соответствии с выявленным основным заболеванием, вызвавшим плеврит.
6.5.2.2. Острая эмпиема плевры
Со времен Гиппократа скопление гнойного экссудата в анатомически предуготованной полости называют эмпиемой (например, эмпиема желчного пузыря, эмпиема полости сустава). Эмпиему плевры иногда называют гнойным плевритом, так как причины их возникновения и механизм развития практически идентичные. Тот и другой термин не совсем точно отражают сущность заболевания, так как эмпиема плевры и различные формы экс-судативных плевритов фактически являются осложнением других заболеваний (гнойные заболевания легких и органов брюшной полости). Почти у 90% больных эмпиема плевры возникает в связи с воспалительными процессами в легких (на фоне острой пневмонии 5%, абсцесса легкого 9— 11%, при гангрене легкого 80—95%). Бурное развитие эмпиемы наблюдается при прорыве в плевральную полость абсцесса или гангрены легкого.
В начальной стадии формирования эмпиемы значительная часть экссудата всасывается. На поверхности плевры остается лишь фибрин. Позднее лимфатические щели ("всасывающие люки") париетальной плевры закупориваются фибрином, сдавливаются отеком. Всасывание из плевральной полости прекращается. В связи с этим в ней накапливается экссудат, который сдавливает легкое и смещает органы средостения, резко нарушает функцию дыхательной и сердечно-сосудистой системы. Воспалительный процесс связан с гиперактивацией клеток, вырабатывающих интерлейкины (макрофаги, нейтрофилы, лимфоциты и др.), факторы роста, фактор активации тромбоцитов. При этом значительно увеличивается концентрация этих медиаторов воспаления в крови. Избыток их угнетает регулирующую функцию иммунной системы. Из факторов защиты организма интерлейкины и другие медиаторы воспаления превращаются в факторы агрессии, фактор дальнейшего разрушения тканей воспалительным процессом. В связи с этим воспалительный процесс прогрессирует, усиливается интоксикация организма, развивается дисфункция жизненно важных органов, которая может закончиться полиорганной недостаточностью и сепсисом. Задача врача заключается в том, чтобы адекватными лечебными мероприятиями не допустить гиперактивацию клеток, выделяющих интерлейкины, активные радикалы, фактор агрегации тромбоцитов и другие медиаторы воспаления. Это позволит предотвратить переход обычной, контролируемой реакции организма на воспаление в неконтролируемую системную реакцию, чреватую развитием сепсиса.