ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48097
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Обтурационная, механическая или подпеченочная, желтуха развивается в результате частичной или полной непроходимости желчевыводящих путей, нарушения пассажа желчи в кишечник. Обтурационная желтуха чаще обусловлена холедохолитиазом, стриктурой протоков, стенозом большого сосочка двенадцатиперстной кишки, опухолью головки поджелудочной железы и желчевыводящих путей.
Дифференциальная диагностика. На практике легче всего поставить диагноз гемолитической желтухи. При дифференциальной диагностике печеночной и обтурационной желтух возникают довольно значительные трудности.
При гемолитической желтухе кожные покровы приобретает умеренно выраженную лимонно-желтую окраску, кожного зуда нет. Если возникает анемия, отмечается некоторая бледность кожных покровов и слизистых оболочек на фоне желтухи. Печень нормальных размеров или несколько увеличена; селезенка умеренно увеличена. При некоторых видах вторичного гиперспленического синдрома (см. "Селезенка") иногда выявляют выраженную спленомегалию. Моча имеет темный цвет (повышение концентрации уробилиногена и стеркобилиногена), реакция мочи на билирубин отрицательная. Кал интенсивно окрашен в темно-бурый цвет, концентрация стеркобилина резко повышена.
В анализах крови отмечается повышенный уровень непрямого билирубина, прямой билирубин не повышен; умеренно выражены анемия, ретикулоцитоз, несколько увеличена СОЭ. Печеночные пробы, холестерин крови в пределах нормы. Уровень сывороточного железа крови повышен.
При печеночной желтухе кожные покровы имеют шафраново-желтый с рубиновым оттенком цвет. Кожный зуд выражен незначительно. Такой характер желтухи отмечают только на ранних стадиях ее развития, а спустя 3—4 нед и более кожные покровы приобретают желтовато-зеленый оттенок вследствие накопления в тканях биливердина. Печень увеличена и уплотнена, болезненна при пальпации (при вирусном гепатите, холангите), в некоторых случаях (при циррозе печени) она уменьшается и бывает безболезненной при пальпации. Селезенка у большинства больных доступна пальпации, ее увеличение позволяет исключить обтурационный характер желтухи.
Нередко при печеночной желтухе, обусловленной циррозом печени, появляются симптомы портальной гипертензии (варикозное расширение вен пищевода, геморроидальные кровотечения, расширение подкожных вен передней брюшной стенки). Цвет кала несколько светлее, чем в норме. При холестатическим гепатите, сопровождающемся желтухой, кал ахоличен; моча приобретает темно-бурую окраску.
В анализах крови определяют увеличение СОЭ, повышение уровня прямого и непрямого билирубина, нормальное содержание холестерина. Уровень железа сыворотки крови в норме или несколько повышен, концентрация протромбина снижена. Уровень трансаминаз крови повышен, особенно сильно — при печеночной желтухе, обусловленной вирусным гепатитом. Важной отличительной особенностью печеночной желтухи является значительное повышение уровня фруктозобисфосфат-альдолазы крови (до 10—12 ЕД), в то время как при обтурационной желтухе этот показатель повышен незначительно. Щелочная фосфатаза крови также повышена, особенно при вирусном гепатите.
В моче отмечается резкое повышение реакции на уробилин и уробили-ноген. Билирубинурия имеет перемежающийся характер. При тяжелом поражении печеночной паренхимы билирубинурии нет. Функциональные пробы печени имеют важное дифференциально-диагностическое значение только на ранних стадиях развития желтухи. При обтурационной желтухе длительностью более 4 нед за счет вторичного повреждения гепатоцитов функциональные пробы изменяются так же, как и при печеночной желтухе.
При обтурационной желтухе кожные покровы приобретают желтовато-зеленую окраску, а при обтурирующих желчевыводящие пути опухолях — характерный землистый оттенок. В случае длительного существования обтурационной желтухи кожные покровы становятся черновато-бронзовыми.
При желчнокаменной болезни вначале возникают характерные приступообразные боли по типу печеночной колики, иногда желтуха появляется на фоне острого холецистита, при опухолях панкреатодуоденальной зоны без предшествующих болевых ощущений. Кожный зуд особенно выражен при желтухе, вызванной опухолью, при очень высоком уровне билирубине-мии. Печень в большинстве случаев не увеличена или увеличена незначительно. У половины больных с опухолями панкреатодуоденальной зоны выявляют положительный симптом Курвуазье. Селезенка при обтурационной желтухе не увеличена, не пальпируется, периферические лимфатические узлы также не увеличены. Испражнения имеют светлую окраску, а при полной непроходимости желчных путей (чаще вызванной опухолью) — ахолич-ные. Моча приобретает темную окраску цвета пива.
В анализах крови отмечают увеличение СОЭ, лейкоцитоз (при остром холецистите в сочетании с холедохолитиазом). Концентрация прямого и непрямого билирубина в крови резко повышена, особенно при обтурирующих опухолях панкреатодуоденальной зоны.
При холедохолитиазе, особенно при так называемых вентильных конкрементах, билирубинемия имеет ремиттирующий характер, билирубинурия и уробилинурия — перемежающийся. При опухолях, вызывающих полную непроходимость желчевыводящих путей, уробилинурия отсутствует при сохраненной билирубинурии. Уровень холестерина в крови повышен, концентрация сывороточного железа в норме или даже несколько снижена. Транс-аминазы крови умеренно увеличены, а при длительной желтухе могут возрастать. Значительно повышается уровень щелочной фосфатазы, особенно при желтухах опухолевой природы. Фруктозобисфосфат-альдолаза повышена незначительно, концентрация протромбина в крови снижена.
Особенности клинического течения того или иного вида желтухи обусловлены характером заболевания, вызвавшего желтуху. Этот факт создает дополнительные трудности в дифференциальной диагностике желтух. Кроме перечисленных выше клинических и лабораторных методов, важную роль в диагностике желтух играют рентгенологические (в том числе и ан-гиографические), эндоскопические, радиологические, ультразвуковые методы исследования и компьютерная томография. Они позволяют получить ценную информацию, необходимую для дифференциальной диагностики различных видов желтух.
В клинической практике хирург чаще всего имеет дело с обтурационной желтухой, реже — с печеночной, вызванной холестатическим гепатитом, хо-лангитом.
Лечение. В предоперационном периоде во время обследования больного необходимо проводить комплекс мероприятий, направленных на нормализацию нарушенных функций организма, ликвидацию холангита, нарушений свертывающей и противосвертывающей систем крови. Тщательная предоперационная подготовка больных с желтухой позволяет выполнить оперативное вмешательство в более безопасных условиях, уменьшить частоту послеоперационных осложнений.
Обтурационная желтуха является абсолютным показанием к операции. Выжидание очень опасно, так как приводит к глубокому поражению паренхимы печени и нарушению ее функций, ухудшению прогноза после операции вследствие развития инфекции (гнойный холангит) и возможности появления кровотечения, обусловленного недостатком резорбции витамина К. Срочные показания к операции возникают при гнойном холангите. Даже при ранних хирургических вмешательствах летальность достигает 5—15% и более.
Операции, применяемые при обтурационной желтухе, разнообразны и зависят от причины и уровня препятствия для оттока желчи.
Холедохотомия с дренированием протока показана при желтухе, вызванной холедохолитиазом. При забытых конкрементах в холедохе чаще прибегают к их эндоскопическому ретроградному удалению. Используют также экстракцию конкрементов через Т-образный дренаж с помощью петли Дор-миа, промывание протока через дренаж растворами желчных кислот, гепарина и др.
Трансдуоденальная папиллосфинктеротомия показана при стенозирую-щем папиллите, ущемившихся конкрементах в терминальном отделе общего желчного протока. В настоящее время обычно производят эндоскопическую папиллосфинктеротомию для извлечения конкрементов и восстановления проходимости протока.
Билиодигестивные анастомозы формируют для отведения желчи из желчных протоков в тонкую кишку при доброкачественных заболеваниях (стриктуры, трубчатые протяженные стенозы, ранения протоков). При неоперабельных опухолях желчных протоков наложение анастомозов является паллиативным вмешательством.
Холецистоэнтеростомию производят в случае проходимости пузырного протока при неоперабельных опухолях, закрывающих просвет дистальной части общего желчного протока. Дно пузыря соединяют с выключенной по Ру петлей тощей кишки или с двенадцатиперстной кишкой.
Холедохо- или гепатикодуоденостомия показана при опухолях, закрывающих просвет дистального отдела общего желчного протока, рубцовьгх стриктурах, трубчатых стенозах его терминального отдела при хроническом панкреатите. При этой операции общий желчный или общий печеночный проток соединяют анастомозом с выключенной по Ру петлей тощей кишки.
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Поджелудочная железа и желчные протоки в процессе филогенеза формируются вместе с двенадцатиперстной кишкой. Поэтому довольно часто они поражаются одновременно. Поджелудочная железа расположена забрюшинно на уровне I—II поясничных позвонков, занимая положение между двенадцатиперстной кишкой и воротами селезенки. Длина ее составляет 15— 20 см, ширина 3 — 6 см, толщина 2 — 3 см, м а с с а железы в среднем 7 0 — 9 0 г.
В поджелудочной железе различают головку, тело и хвост. Головку огибает двенадцатиперстная кишка; тело поджелудочной железы своей передней поверхностью предлежит к задней поверхности желудка. Эти органы отделены друг от друга узкой шелью — сальниковой сумкой (bursa omentalis). Задняя поверхность поджелудочной железы предлежит к нижней полой вене, верхнебрыжеечной вене и одноименной артерии, брюшной аорте, нижняя — соприкасается с нижнегоризонтальной ветвью двенадцатиперстной кишки. Позади поджелудочной железы в месте перехода ее головки в тело проходят верхние мезентериальные сосуды, а на уровне верхнего края железы по направлению к ее хвосту — селезеночная артерия. Селезеночная вена расположена позади железы (рис. 14.1).
Главный проток поджелудочной железы (вирсунгов проток) образуется из слияния мелких дольковых протоков. Диаметр его колеблется от 0,5 до 2 мм в хвостовой части, 2—6 мм — в области большого дуоденального сосочка. В головке поджелудочной железы вирсунгов проток соединяется с добавочным протоком. В 10% случаев добавочный проток берет на себя основную дренажную функцию поджелудочной железы. Взаимоотношения конечных отделов общего желчного протока и протока поджелудочной железы различны. Более часто оба протока образуют общую ампулу, которая открывается на большом сосочке двенадцатиперстной кишки (67%), иногда ампула отсутствует (30%). Общий желчный проток и проток поджелудочной железы при этом варианте впадают в двенадцатиперстную кишку раздельно. Иногда они соединяются друг с другом на значительном расстоянии от большого сосочка двенадцатиперстной кишки (3%) и открываются одним отверстием, не образуя ампулу. В ряде случаев добавочный проток впадает в двенадцатиперстную кишку самостоятельно в малом дуоденальном сосочке, расположенном на 2—3 см выше большого дуоденального сосочка.
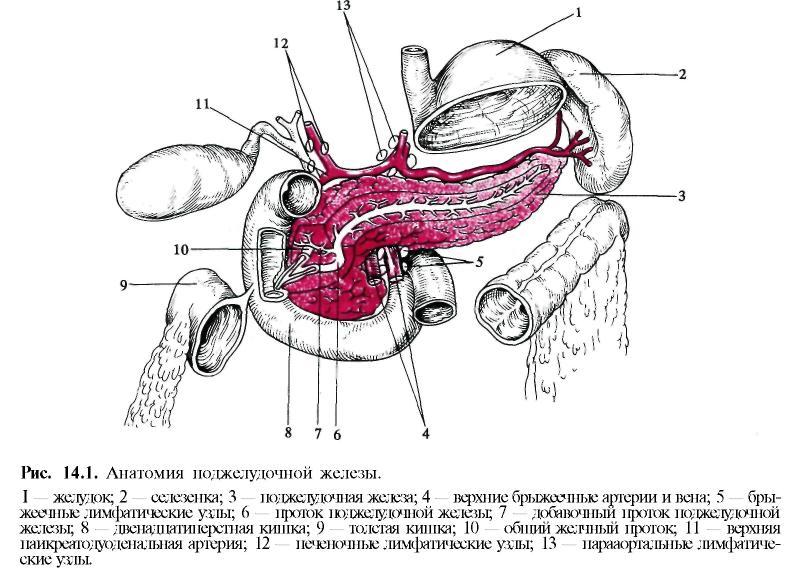
Кровоснабжение поджелудочной железы осуществляется ветвями панкреатодуоденальной артерии (a. pancreaticoduodenalis), которая снабжает кровью большую часть головки. Ветви верхней брыжеечной артерии обеспечивают кровоснабжение головки и тела, а ветви селезеночной артерии (a. lienalis) — тела и хвоста поджелудочной железы. Вены идут совместно с артериями и впадают в верхнюю брыжеечную и селезеночную вены, по которым кровь оттекает в воротную вену (v. porta).
Лимфоотток происходит в лимфатические узлы, расположенные по верхнему краю поджелудочной железы, в воротах селезенки и печеночно-двенадцатиперстной связке. Частично лимфа оттекает в забрюшинные лимфатические узлы по ходу абдоминального отдела аорты и нижней полой вены. Лимфатическая система поджелудочной железы тесно связана с лимфатической системой желудка, кишечника, двенадцатиперстной кишки и желчевыводящих путей.
Иннервация поджелудочной железы осуществляется ветвями чревного, печеночного, селезеночного и верхнебрыжеечного сплетений. Имеется тесная связь с иннервацией поджелудочной железы, двенадцатиперстной кишки, печени, желчевыводящих путей и желчного пузыря, что во многом определяет их функциональную взаимозависимость.
Паренхима поджелудочной железы состоит из множества долек, отделенных друг от друга прослойками соединительной ткани. Каждая долька состоит из эпителиальных клеток, образующих ацинусы. За сутки железа выделяет 1000—1500 мл прозрачного щелочного (рН 7,0— 8,0) панкреатического сока. Особые паренхиматозные клетки поджелудочной железы образуют скопления величиной 0,1 — 1 мм (панкреатические островки, островки Лангерганса), они имеют округлую или овальную форму, хорошее кровоснабжение и иннервацию. Панкреатические островки не имеют выводных протоков. В них выделяют четыре типа клеток; α, β, γ и f-клетки, обладающие различными функциональными свойствами.
α-Клетки вырабатывают глюкагон, являющийся антагонистом инсулина. β-Клетки продуцируют инсулин, который увеличивает поглощение глюкозы тканями, снижает содержание сахара в крови, способствует фиксации гликогена в клетках печени. В противоположность инсулину глюкагон способстаует выделению глюкозы из запасов в клетках печени и поддержанию уровня сахара в крови на оптимальном физиологическом уровне. γ-Клетки продуцируют соматостатин, оказывающий ингибирующее действие на желчеобразовательную функцию печени, продукцию желудочного, кишечного сока и внешнесекреторную функцию поджелудочной железы. Кроме того, соматостатин тормозит секрецию гормона роста. f-Клетки секретируют панкреатический полипептид, физиологическая роль которого пока не установлена. Клетки поджелудочной железы секретируют липокаин, который оказывает липолитическое действие, предотвращает гиперлипемию и жировую дистрофию печени.
Протеолитические, липолитические и амилолитические энзимы синтезируются и сохраняются в ацинарных клетках как гранулы зимогена, отделенные от других протеинов клеток. Энзимы внутри клетки сохраняются в неактивном состоянии, благодаря чему поджелудочная железа не подвергается разрушению.
Поджелудочная железа обладает внешнесекреторной и инкреторной функциями.
Внешнесекреторная функция железы заключается в продукции ацинарными клетками сока, богатого ферментами и бикарбонатами, обеспечивающими расщепление белков, жиров и углеводов до ингредиентов, способных всасываться в кишечнике. Протеолитиче-ские энзимы (трипсин, химотрипсин, карбоксипептидаза и эластаза) выделяются в протоковую систему железы в неактивном состоянии. В двенадцатиперстной кишке под влиянием фермента энтерокиназы они переходят в активную форму, принимая участие в расщеплении белков до полипептидов и аминокислот.