ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48071
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Поверхностные вены верхней конечности включают подкожную венозную сеть кисти, медиальную подкожную вену (v.basilica) и латеральную подкожную вену руки (v.cephalica). V.ba-silica, являясь продолжением вен тыла кисти, поднимается по медиальной поверхности предплечья, плеча и впадает в плечевую вену (v.brachialis). V.cephalica расположена по латеральному краю предплечья, плеча и вливается в подмышечную вену (v.axillaris).
Глубокие вены представлены парными венами, сопровождающими одноименные артерии. Лучевые и локтевые вены вливаются в две плечевые, которые в свою очередь образуют ствол подмышечной вены. Последняя продолжается в подключичную вену, которая, сливаясь с внутренней яремной веной, образует плечеголовную вену (v.brachicephalica). От слияния плечего-ловных вен образуется ствол верхней полой вены.
Вены нижних конечностей имеют клапаны, которые способствуют движению крови в центростремительном направлении, препятствуют обратному току ее. В месте впадения большой подкожной вены в бедренную расположен остиальный клапан, сдерживающий обратный поток крови из бедренной вены. На протяжении большой подкожной и глубоких вен имеется значительное число подобных клапанов. Продвижению крови в центростремительном направлении способствует разность между сравнительно высоким давлением в периферических венах и низким давлением в нижней полой вене. Систолодиастолические колебания артерий, передающиеся на рядом расположенные вены, и "присасывающее" действие дыхательных движений диафрагмы, понижающее давление в нижней полой вене во время вдоха, также способствуют продвижению крови в центростремительном направлении. Важная роль принадлежит также тонусу венозной стенки.
Важную роль в осуществлении возврата венозной крови к сердцу играет мышечно-венозная помпа голени. Компонентами ее являются венозные синусы икроножных мышц (суральные вены), в которых депонировано значительное количество венозной крови, икроножные мышцы, выжимающие при каждом сокращении и проталкивающие венозную кровь в глубокие вены, венозные клапаны, препятствующие обратному току крови. Суть механизма действия венозной помпы заключается в следующем. В момент расслабления мышц голени ("диастолы") синусы камбаловидной мышцы заполняются кровью, поступающей с периферии и из поверхностной венозной системы через перфорантные вены. При каждом шаге происходит сокращение икроножных мышц, которое сдавливает мышечные венозные синусы и вены ("систола"), направляя ток крови в глубокие магистральные вены, имеющие большое число клапанов на всем протяжении. Под влиянием возрастающего венозного давления клапаны открываются, направляя ток крови в нижнюю полую вену. Нижерасположенные клапаны закрываются, препятствуя обратному току.
Давление крови в вене зависит от высоты гидростатического (расстояние от правого предсердия до стопы) и гидравлического давления крови (эквивалент гравитационному компоненту). В вертикальном положении тела гидростатическое давление в венах голеней и стоп резко возрастает и суммируется с более низким гидравлическим. В норме венозные клапаны сдерживают гидростатическое давление столба крови и препятствуют перерастяжению вен.
Около 85% объема крови находится в венозной системе (емкостные сосуды), которая принимает участие в регуляции объема циркулирующей крови при различных патологических состояниях. Терморегуляция организма в значительной степени зависит от тонуса и степени наполнения кожных венул, субдермальных венозных сплетений и подкожных вен. Система поверхностных вен обеспечивает теплообмен организма с окружающей средой посредством вазоконстрикции и вазодилатации вен.
19.1. Методы исследования
Жалобы больных и анамнез при большинстве заболеваний вен иногда сразу позволяют создать представление о характере заболевания. Знание симптомов болезни при объективном обследовании также дает возможность дифференцировать наиболее часто встречающееся варикозное расширение вен от посттромбофлебитического синдрома, трофических нарушений иной природы. Тромбофлебит глубоких вен легко отличить от поражения поверхностных вен по характерному внешнему виду конечности. О проходимости вен и состоятельности их клапанного аппарата можно с большой достоверностью судить по функциональным пробам, применяемым во флебологии.
Инструментальные методы исследования необходимы для уточнения диагноза и выбора метода лечения. Для диагностики заболеваний вен применяют те же инструментальные исследования, которые используются для дифференциальной диагностики заболеваний артерий: различные варианты ультразвукового и рентгенологического исследований, варианты компьютерной и магнитно-резонансной томографии. Принципы ультразвуковых методов исследования изложены в главе "Аорта и периферические артерии".
Ультразвуковая допплерогафия (УЗДГ) — метод, позволяющий производить регистрацию кровотока в венах и по его изменению судить об их проходимости и состоянии клапанного аппарата. В норме кровоток в венах носит фазный характер, синхронизирован с дыханием: ослабевает или исчезает на вдохе и усиливается на выдохе. Для исследования функции клапанов бедренных вен и остиального клапана применяют пробу Вальсальвы. При этом пациенту предлагают сделать глубокий вдох и, не выдыхая, максимально натужиться. В норме при этом происходит смыкание створок клапанов и кровоток перестает регистрироваться, ретроградные потоки крови отсутствуют. Для определения состояния клапанов подколенной вены и вен голени используются компрессионные пробы. В норме при компрессии ретроградный кровоток также не определяется.
Дуплексное сканирование позволяет судить об изменениях в поверхностных и глубоких венах, о состоянии нижней полой и подвздошных вен, наглядно оценить состояние венозной стенки, клапанов, просвета вены, выявить тромботические массы. В норме вены легко сжимаются датчиком, имеют тонкие стенки, однородный эхонегативный просвет, равномерно прокрашиваются при цветном картировании. При проведении функциональных проб ретроградные потоки не регистрируются, створки клапанов полностью смыкаются.
Рентгеноконтрастная флебография является "золотым стандартом" в диагностике тромбоза глубоких вен. Она позволяет судить о проходимости глубоких вен, о наличии тромбов в ее просвете по дефектам заполнения просвета вены контрастом, оценить состояние клапанного аппарата глубоких и прободающих вен. Однако у флебографии имеется ряд недостатков. Стоимость флебографии выше, чем ультразвуковое исследование, некоторые больные не переносят введение контрастного вещества. После флебографии могут образовываться тромбы. Необходимость в рентгеноконтрастной флебографии может возникнуть при подозрении на флотирующие тромбы в глубоких венах и при посттромбофлебитическом синдроме для планирования различных реконструктивных операций.
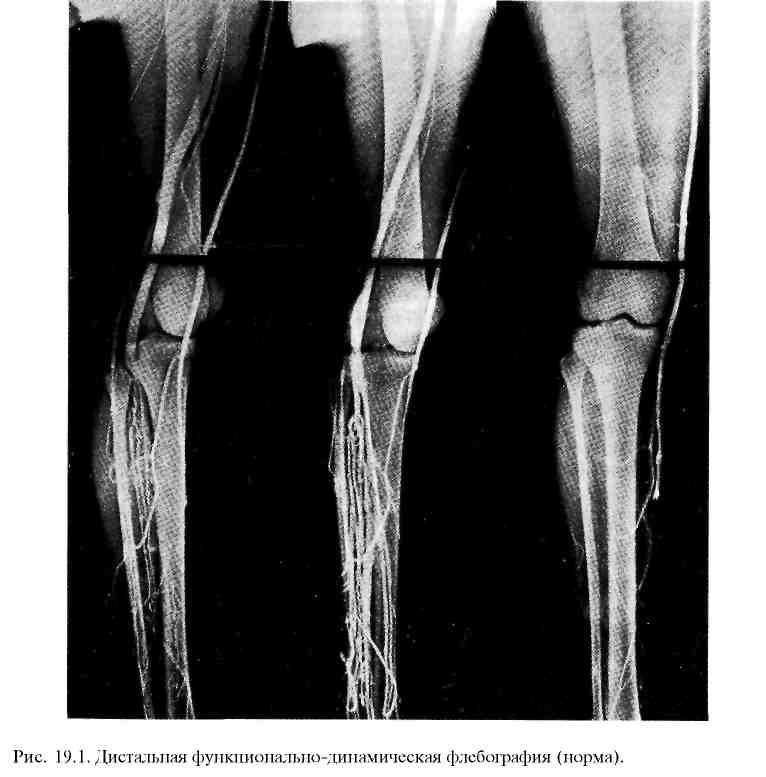
При восходящей дистальной флебографии контрастное вещество вводят в одну из вен тыла стопы или медиальную краевую вену. Для контрастирования глубоких вен в нижней трети голени (над лодыжками) накладывают резиновый жгут для сдавления поверхностных вен. Исследование целесообразно проводить в вертикальном положении больного с использованием функциональных проб (функционально-динамическая флебография). Первый снимок делают сразу же после окончания инъекции (фаза покоя), второй — при напряженных мышцах голени в момент подъема больного на носки (фаза мышечного напряжения), третий — после 10—12 приподниманий на носках (фаза релаксации).
В норме в первых двух фазах контрастное вещество заполняет глубокие вены голени и бедренную вену. На снимках видны гладкие правильные контуры указанных вен, хорошо прослеживается их клапанный аппарат. В третьей фазе вены полностью опорожняются от контрастного вещества. На флебограммах удается четко определить локализацию патологических изменений в магистральных венах и функцию клапанов (рис. 19.1).
При тазовой флебографии контрастное вещество вводят непосредственно в бедренную вену путем пункции либо катетеризации по Сельдингеру. Она позволяет оценить проходимость подвздошных, тазовых и нижней полой вен.
Альтернативой традиционной флебографии может служить магнитно-резонансная (MP) флебография. Этот дорогостоящий метод целесообразно использовать при острых венозных тромбозах для определения его протяженности, расположения верхушки тромба. Исследование не требует применения контрастных средств, кроме того, позволяет исследовать венозную систему в различных проекциях и оценить состояние паравазальных структур. MP-флебография обеспечивает хорошую визуализацию тазовых вен и коллатералей. Для диагностики поражений вен нижних конечностей можно применять компьютерно-томографическую (КТ) флебографию.
19.2. Врожденные венозные дисплазии
Врожденные пороки развития сосудов обычно видны при рождении, но иногда проявляются через несколько лет. Сосуды при врожденных пороках имеют нормальный эндотелий. Размер поражения имеет тенденцию увеличиваться с возрастом. Пороки развития сосудов классифицируют в соответствии с типом пораженных сосудов. Различают капиллярные, артериальные, венозные и смешанные формы. Капиллярные и венозные пороки относят к порокам с низким (медленным) кровотоком. Артериальные и смешанные артериовенозные пороки развития сосудов харктеризуются высоким (быстрым) кровотоком, который может вызвать чрезмерное заполнение правых отделов сердца.
Пороки развития вен имеют разнообразный характер: сдавление глубоких вен фиброзными тяжами, аберрантными артериальными ветвями, атипично расположенными мышцами, аплазия и гипоплазия глубоких вен конечностей, аплазия клапанов, варикозное расширение, удвоение вен.
Пороки развития капилляров проявляются различного вида гемангиомами. Комбинированной формой порока развития венозных и лимфатических капилляров, сочетающейся с гипертрофией нижней конечности, является синдром Клиппеля—Треноне—Вебера. Он проявляется увеличением объема и удлинением конечности, сочетающимся с обширными сосудистыми и пигментными пятнами и диффузным варикозным расширением поверхностных вен.
Врожденные артериовенозные свищи встречаются на конечностях, на голове и внутренних органах (чаще легких). Различают генерализованную форму, при которой поражается вся конечность (болезнь Паркса Вебера) и локальные опухолеобразные формы, чаще располагающиеся на голове и в мозге. По внешним признакам генерализованная форма поражения конечностей похожа на болезнь Клиппеля—Треноне— Вебера.
При болезни Клиппеля—Треноне—Вебера родители обращают внимание на сосудистые пятна на коже конечности ребенка после рождения. К 2— 3-му году жизни появляются резкое расширение вен в бассейнах большой и малой подкожных вен, на 6—7-м году — гипертрофия мягких тканей, лим-фостаз, удлинение конечности.
Диагноз ставят на основании клинической картины и данных ультразвукового дуплексного сканирования и флебографического исследований. Дифференциальный диагноз проводят с врожденными артериовенозными свищами, характерными для генерализованной формы синдрома Паркса Вебера. Ультразвуковое, артерио- и флебографическое исследования позволяют дифференцировать эти пороки развития.
Аплазия и гипоплазия магистральных вен встречаются сранительно редко. Хирургическое лечение крайне сложно или невозможно. Сдавление вен аберрантными артериями, фиброзными тяжами или атипично расположенными мышцами проявляется симптомами непроходимости глубоких вен. Лечение хирургическое — устранение странгуляций (фиброзных тяжей, аберрантных артерий или мышц).
Может наблюдаться удвоение как глубоких, так и поверхностных вен. Удвоенные подкожные вены могут быть причиной рецидива варикозного расширения вен после оперативного вмешательства.
Венозные аневризмы — сравнительно редко встречающееся заболевание. Наиболее частой их локализацией являются яремные вены или устье большой подкожной вены, могут встречаться и другие локализации. Клинически венозные аневризмы проявляются припухлостью по ходу вен, увеличивающейся при натуживании, наклоне туловища, повороте головы в противоположную сторону. Обычно заболевание медленно прогрессирует и может осложниться тромбозом, компрессионным синдромом, кровотечением при разрыве аневризмы.
19.3. Повреждения магистральных вен конечностей
К ранениям магистральных вен ведут те же причины, которые обусловливают и повреждения артерий (см. "Травмы артерий конечностей"). Отдельную группу составляют случаи ятрогенных повреждений вен при различных хирургических вмешательствах. Возможны также ранения их при катетеризации верхней и нижней полых вен через периферические (подключичную, внутреннюю яремную, подмышечную) вены.
Клиническая картина и диагностика. Основными симптомами повреждения вен являются кровотечение и образование гематом. При ранениях крупных венозных стволов кровотечения нередко бывают массивными и сопровождаются тяжелым шоком. Обильное кровотечение наблюдается при повреждении подключичной вены во время катетеризации. Кровотечения из более мелких вен в ряде случаев могут остановиться самопроизвольно в результате сокращения и слипания их стенок, тромбообразования, сдавления сосуда паравазальной гематомой. При сочетанном ранении вен и одноименной артерии исчезает или значительно снижается пульсация в дистальных отделах конечности и присоединяются симптомы ишемии.
При закрытых повреждениях вен создаются благоприятные условия для образования паравазальных гематом. Как правило, они не имеют четких границ, менее напряжены, чем артериальные гематомы, и не пульсируют. Гематомы достигают больших размеров при повреждении вен забрюшинного пространства из-за значительной рыхлости его клетчатки.
Более редким осложнением повреждения магистральных вен является воздушная эмболия. Она может произойти при открытых ранениях подкрыльцовой, подключичной, яремной или плечеголовной вены в местах фиксации их в фасциальных влагалищах. Зияние просвета сосуда ведет к засасыванию воздуха при дыхательных движениях, который с кровотоком попадает в правые отделы сердца, а затем в легочную артерию, вызывая эмболию ее ветвей.
В диагностике повреждений вен основное значение принадлежит правильной оценке анамнеза и клинических симптомов. Важное значение имеют ультразвуковое исследование и флебография, позволяющие определить характер, локализацию и протяженность повреждения стенки вены.
Лечение. Повреждения вен требуют хирургического лечения. В зависимости от степени и характера ранения магистральных вен накладывают боковой или циркулярный сосудистые швы либо производят пластику поврежденного магистрального сосуда аутовеной. Вены малого калибра перевязывают. Перевязка магистральной глубокой вены для остановки кровотечения нежелательна вследствие угрозы развития посттромбофлебитического синдрома
19.4. Хроническая венозная недостаточность
Понятием "хроническая венозная недостаточность" объединяют различные заболевания венозной системы нижних конечностей, сопровождающиеся недостаточностью клапанов вен, облитерацией или сужением магистральных стволов, нарушением венозного кровообращения, трофическими изменениями кожи и подкожной клетчатки. К развитию хронической венозной недостаточности приводят наиболее часто посттромбофлебитиче-ский синдром и варикозное расширение вен.