ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48080
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Пальпацию производят в положении стоя, лежа на спине и боку. При поверхностной пальпации кончиками пальцев исследуют область ареолы, затем периферические отделы железы — последовательно, начиная от верхненаружного квадранта к верхневнутреннему, а затем — от нижневнутреннего к нижненаружному квадранту. В такой же последовательности производят глубокую пальпацию. Сначала пальпируют здоровую молочную железу. При выявлении опухолевидного образования определяют его размеры, консистенцию, характер поверхности, подвижность по отношению к коже. Затем пальпируют подмышечные, подключичные и надключичные лимфатические узлы. Больная должна расслабить руки, положив их себе на талию или на плечи исследующего. При пальпации надключичных лимфатических узлов лучше стоять позади больной; она должна слегка наклонить голову в сторону обследования для расслабления грудино-ключично-сосцевидной мышцы. Определяют величину, консистенцию, количество, подвижность, болезненность лимфатических узлов.

Методика самообследования молочных желез. Для раннего выявления предопухолевых изменений и опухолей молочных желез всем женщинам старше 25 лет следует рекомендовать самим следить за состоянием молочных желез, т. е. научиться приемам самообследования, которое следует проводить в любой день 1 - й недели после каждого менструального цикла (рис. 5.4).
Осмотр начинается с белья, особенно в тех местах, где оно соприкасалось с сосками. Наличие пятен (кровянистых, бурых или бесцветных) указывает на выделения из соска. Они появляются при заболеваниях молочной железы. Исключение составляют молокоподобные выделения из сосков у недавно кормивших, когда еще не завершились изменения, связанные с беременностью и лактацией.
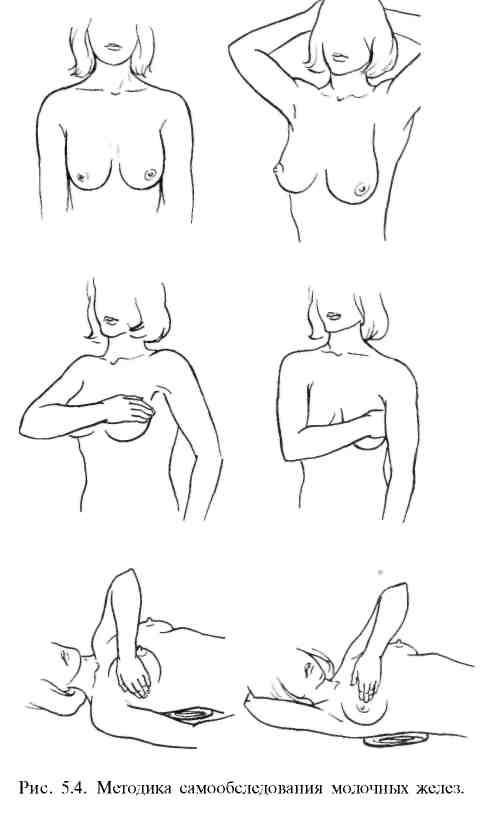
Пальпация молочных желез и подмышечных впадин облегчается в положении лежа на спине. При обследовании наружной половины правой молочной железы под правую лопатку следует положить подушечку или небольшой валик из полотенца, правую руку вытянуть вдоль туловища, кончиками пальцев левой руки, мягкими круговыми движениями, слегка надавливая на молочную железу, ощупывают все ее отделы. Сначала обследуют центр молочной железы (область соска), а затем пальпируют всю железу, следуя от соска по направлению к наружному ее краю по радиусу кверху, затем кнаружи, вниз. При ощупывании внутренней половины правой молочной железы правую руку кладут под голову, а обследование выполняют левой рукой в такой же последовательности — от центра к внутреннему краю молочной железы по радиусу кверху, затем кнутри, вниз. Все эти приемы повторяют при обследовании левой молочной железы.
Специальные методы исследования. Маммография — рентгенологическое исследование молочных желез без применения контрастного вещества. На специальном аппарате выполняют рентгенограммы молочных желез в двух проекциях. При необходимости делают прицельные рентгенограммы с увеличением. Метод позволяет установить изменения структуры ткани молочной железы, выявить опухоль диаметром менее 10 мм, т. е. опухоль такого размера, которую врач, как правило, не может определить при пальпации (непальпируемые опухоли), особенно если она расположена в глубоких отделах молочной железы большого размера. Маммография остается наиболее чувствительным методом обнаружения рака молочной железы, хотя специфичность метода недостаточно велика. Некоторые изменения на маммо-граммах и пальпаторные данные не всегда являются точными: маммограмма дает одинаковое изображение злокачественного и доброкачественного узла и даже вариации нормальной архитектуры железы. Поэтому исследование целесообразно сочетать с ультразвуковым, позволяющим отличить кистоз-ный узел от солидного, и другими методами.
Дуктография молочной железы — рентгенографическое исследование протоков молочной железы после введения в них контрастного вещества. Показанием являются выделения из сосков. Область ареолы и соска обрабатывают спиртом. По капле секрета отыскивают наружное отверстие се-цернирующего млечного протока. В него на глубину 5 — 8 мм вводят тонкую иглу с тупым концом. Через иглу под небольшим давлением в проток вводят 0,3—1 мл 60% раствора верографина или урографина до появления чувства небольшого распирания или легкой болезненности. Анализ снимков позволяет судить о форме, очертаниях, дефектах наполнения протоков.
Ультразвуковое исследование в настоящее время является одним из основных методов инструментального исследования молочных желез. УЗИ дает возможность определить изменения структуры молочной железы, выявить узелки опухоли, провести дифференциальный диагноз между раком и доброкачественными опухолями молочной железы, выявить образования небольших размеров (кисты выявляются от 0,5 см в диаметре). Пунк-ционная тонкоигольная биопсия, проводимая под контролем УЗИ, позволяет получить материал для цитологического исследования и верификации диагноза быстрее и точнее, чем при маммографии. Непосредственно перед операцией УЗИ позволяет точно указать локализацию опухоли и более приемлемый доступ к ней. В последние годы появились специальные аппараты для ультразвуковой стереотаксической биопсии молочных желез. Стереотаксический метод позволяет производить не только тонкоигольную биопсию для цитологического исследования, но и биопсию для получения столбика ткани и последующего гистологического изучения препарата. Аппаратура для подобного исследования молочных желез пока доступна только крупным онкологическим учреждениям. В связи с отсутствием лучевой нагрузки УЗИ можно использовать многократно в любой возрастной группе.
Магнитно-резонансная томография (MP-томография) позволяет не только визуализировать патологический очаг в молочной железе, но и дать характеристику его (киста, опухоль, содержащая мало жидкости), а также изменениям в окружающей ткани. Этот дорогостоящий метод следует применять по специальным показаниям.
Морфологическое исследование является основным методом дифференциальной диагностики. Для этой цели используют тонкоигольную биопсию опухоли под контролем УЗИ. Полученный материал, так же как выделения из соска, подлежит цитологическому исследованию. Отрицательный ответ не исключает наличия злокачественной опухоли. Только обнаружение опухолевых клеток дает уверенность в диагнозе и позволяет наметить план лечения больной до операции. Окончательный ответ в сомнительных случаях может быть получен только после гистологического исследования удаленного сектора, содержащего опухоль. Биопсию следует производить только в тех лечебных учреждениях, где возможно затем выполнить срочную радикальную операцию.
5.2. Пороки развития
Амастия — отсутствие обеих молочных желез.
Мономастия — отсутствует одна молочная железа. Анизомастия — компенсаторная гиперплазия второй молочной железы при аплазии первой.
Полимастия (добавочные молочные железы) или полителия (добавочные соски). Добавочные молочные железы и соски располагаются начиная от подмышечной ямки до паховой области, но чаще локализуются в подмышечных ямках. В предменструальном периоде, во время беременности и лактации они набухают, становятся болезненными, в них чаще, чем в нормальных молочных железах, развиваются дисгормональные гиперплазии, доброкачественные и злокачественные опухоли.
Лечение. Добавочные молочные железы удаляют, по поводу других аномалий делают пластические операции.
Микромастия — симметричное недоразвитие молочных желез при эндокринных заболеваниях, встречается чаще в детском возрасте.
Лечение. При двусторонней микромастии проводят коррекцию эндокринных нарушений; у взрослых женщин следует рекомендовать пластические операции с косметической целью.
Макромастия — увеличение желез, особенно выражено в детском, пубертатном возрасте и во время беременности. В репродуктивном периоде мак-ромастия наблюдается в менее выраженной форме. У девочек до 10 лет обусловлена заболеваниями эндокринной системы, вызывающими преждевременное половое созревание; у мальчиков наблюдается при гормонально-активных феминизирующих опухолях половых желез. Макромастия, возникшая в пубертатном периоде и во время беременности, быстро прогрессирует, молочная железа может достигать громадных размеров. При макромас-тии, наступающей в активном репродуктивном периоде жизни женщины (вне беременности), рост молочной железы не имеет такого безудержного характера, как в пубертатном периоде и при беременности. Макромастия может быть истинной (увеличение железистой ткани) и ложной (чрезмерное развитие жировой ткани).
Лечение. В детском возрасте проводят коррекцию эндокринных нарушений. При макромастии, возникшей у взрослых женщин вне беременности, показаны резекция молочной железы и пластические косметические операции.
Мастоптоз — опущение молочных желез. Потеря упругости тканей с возрастом способствует прогрессированию заболевания у тучных женщин, а также в случае резкого похудания. Появляются боль вследствие нарушения кровообращения, лимфостаза и отека, мацерация кожи в складках под молочной железой.
Лечение. При умеренно выраженном мастоптозе рекомендуют ношение свободных лифчиков, изготовленных по индивидуальным заказам. Молодым женщинам можно рекомендовать пластические операции.
5.3. Повреждения молочных желез
Трещины сосков возникают после родов и в первые месяцы лактации. Причинами образования трещин могут быть особенности строения сосков (втянутые, недоразвитые), легкая ранимость кожи соска при кормлении ребенка, недостаточный гигиенический уход за сосками во время кормления.
Трещины могут быть одиночными и множественными, поверхностными и глубокими, при глубоких трещинах возможны кровотечения.
Лечение. Для ускорения заживления трещин рекомендуется: 1) до и после кормления тщательно обрабатывать соски дезинфицирующими растворами; 2) после кормления прикладывать на соски мазевые повязки, содержащие антибактериальные вещества (мази на водорастворимой основе, ланолине, мази, содержащие кортикостероиды). Перед кормлением мазь удаляют, тщательно обмывают сосок; 3) рекомендуются физиотерапевтические процедуры (ультрафиолетовое облучение области сосков).
Профилактика. Для предотвращения образования трещин сосков следует до родов проводить регулярный массаж сосков и молочной железы, обмывать железы поочередно теплой и холодной водой, протирать грубым полотенцем. Лифчики и нательное белье должны быть хлопчатобумажными, всегда чистыми.
Ушиб молочных желез может вызвать подкожные или глубокие гематомы, некрозы жировой клетчатки. При глубоко расположенных гематомах возможно развитие ложных кист. При инфицировании гематомы нагнаиваются. Замещение некроза жировой клетчатки рубцовой тканью вызывает деформацию железы, появление плотного узла, втяжение кожи над ним. Эти изменения могут быть приняты за признаки рака молочной железы.
Лечение. При ушибах железе придают приподнятое положение с помощью повязки. При образовании ложных кист, рубцовых изменений, узлов, подозрительных на опухоль, выполняют резекцию пораженного участка с обязательным гистологическим исследованием макропрепарата.
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
Острый мастит — воспаление молочных желез. Заболевание может быть острым и хроническим. Мастит обычно развивается в одной молочной железе; двусторонний мастит встречается в 10% наблюдений. Послеродовой мастит у кормящих женщин составляет около 80—90% всех заболеваний острым маститом.
Этиология и патогенез. Возбудителями мастита обычно является стафилококк, стафилококк в сочетании с кишечной палочкой, стрептококком, очень редко протей, синегнойная палочка, грибы типа кандида. Первостепенное значение придают внутрибольничной инфекции. Входными воротами являются трещины сосков, протоки (при сцеживании молока, кормлении). Инфекция может распространяться на железу гематогенным или лим-фогенным путем из других инфекционных очагов. Развитию заболевания способствуют нарушения оттока молока.
Патологоанатомическая картина. Различают следующие фазы развития острого мастита: серозную, инфильтративную и абсцедирующую. В фазе серозного воспаления ткань железы пропитана серозной жидкостью, вокруг сосудов отмечается скопление лейкоцитов, характерное для местной реакции на воспаление. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые, сливаясь, образуют абсцессы. Реакция организма на такое воспаление принимает системный характер — в этих случаях развивается синдром системной реакции на воспаление, фактически болезнь протекает как сепсисе. Особой тяжестью течения отличаются множественные и гангренозные формы мастита. По локализации абсцессы делят на подкожные, субарео лярные, интрамаммарные, ретромаммарные.
Клиническая картина и диагностика. Острый мастит начинается с боли и нагрубания молочной железы, подъема температуры тела. По мере прогрес сирования заболевания боль усиливается, увеличивается отек молочной же лезы, в ней четко определяются болезненные очаги плотной инфильтриро ванной ткани, появляется гиперемия кожи. Подмышечные лимфатические узлы становятся болезненными и увеличиваются в размере, повышается температура тела, появляется озноб. В крови выявляется лейкоцитоз, повы шение СОЭ. Переход серозной формы мастита в инфильтративную и гной ную происходит быстро — в течение 4—5 дней. Крайне тяжелое состояние больных наблюдается при множественных абсцессах, флегмонозном и ган гренозном мастите. Оно обусловлено переходом контролируемой иммунной системой местной реакции в тяжелый синдром системной реакции на вос паление, при котором контроль иммунной системы ослабевает. В связи этим появляются характерные для тяжелого синдрома системной реакци] на воспаление признаки — повышение температуры тела до 39°С и выше пульс учащается до 100—130 в 1 мин, увеличивается частота дыхания, мо лочная железа становится резко болезненной, увеличивается в объеме. Ко жа над очагами воспаления гиперемирована, появляются участки цианоза и отслойки эпидермиса. В крови отмечается выраженный лейкоцитоз со сдви гом лейкоцитарной формулы влево, при посеве крови иногда удается выде лить бактерии. В моче определяется белок. Клиническая картина болезни этот период сходна с таковой при сепсисе (гнойный очаг, бактериемия, тя желый синдром системной реакции на воспаление, полиорганная дисфунк ция жизненно важных органов). На этом фоне часто развивается полиор ганная недостаточность со смертельным исходом.