ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48172
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Высокая вероятность развития в раннем послеоперационном периоде острой надпочечниковой недостаточности, обусловленной атрофией кон-тралатерального надпочечника, требует применения своевременной (профилактической) и адекватной заместительной терапии.
Прогноз при доброкачественных кортикостеромах благоприятный; в случаях злокачественных опухолей, как правило, неблагоприятный.
27.1.3. Андростерома
Опухоль развивается из сетчатой зоны коркового вещества либо из эктопической ткани надпочечников (забрюшинная жировая клетчатка, яичники, семенные канатики, широкая связка матки и др.). Ее частота не превышает 3% среди других опухолей надпочечников, до 50% андростером злокачественные. Андростерома встречается у женщин в 2 раза чаще, чем у мужчин, обычно в возрасте 20—40 лет.
Клиническая картина, диагностика. Избыточная продукция опухолевыми клетками андрогенов (дегидроэпиандростерона, андростендиона, тестостерона и др.) обусловливает развитие вирильного и анаболического синдромов. Возможна повышенная продукция опухолью и других гормонов, например глюкокортикоидов, что влечет появление в клинической картине симптомов гиперкортицизма.
При возникновении заболевания в детском возрасте отмечают раннее половое и физическое развитие — ускорение роста, чрезмерное развитие мускулатуры, огрубение голоса. У девочек развивается гипертрофия клитора, отсутствует рост молочных желез и менструации, отмечается гипертрихоз, появляется угревая сыпь на лице и туловище, у мальчиков — ускоренное развитие вторичных половых признаков при атрофии яичек. В последующем рост детей замедляется. При возникновении опухоли у женщин отмечают явления маскулинизации, при этом грубеет голос, прекращаются менструации, происходит атрофия молочных желез, матки, гипертрофия и вирилизация клитора, усиливается рост волос на лице, теле и конечностях (гирсутизм). У мужчин клинические проявления вирилизации менее выражены, поэтому андростерома может стать случайной находкой.
Диагноз подтверждают результаты лабораторных исследований — отмечают повышенное содержание в крови дегидроэпиандростерона, андростен-диона и тестостерона. При этом прием дексаметазона не подавляет повышенную продукцию андрогенов, что свидетельствует об автономном функционировании опухоли.
В топической диагностике опухоли наибольшее значение имеют УЗИ, КТ, МРТ. Для выявления отдаленных метастазов применяют рентгенографию грудной клетки, УЗИ и КТ брюшной полости, сцинтиграфию костей.
Лечение хирургическое — удаление опухоли вместе с пораженным надпочечником.
Прогноз при своевременном удалении доброкачественной опухоли благоприятный, однако пациенты нередко остаются низкорослыми. В случае злокачественной андростеромы, особенно при наличии отдаленных метастазов (печень, легкие), прогноз неблагоприятный. Химиотерапию злокачественных опухолей проводят хлодитаном, митотаном, лизодреном.
27.1.4. Кортикоэстрома
Кортикоэстрома — опухоль коры надпочечников, в избытке продуцирующая эстрогены. Встречается очень редко, обычно злокачественная. Гиперпродукция эстрогенов ведет к развитию симптомов феминизации (феминизирующая опухоль).
Клиническая картина, диагностика. У девочек заболевание проявляется ускоренным физическим и ранним половым развитием, у мальчиков — отставанием полового созревания. У мужчин выявляют симптомы феминизации — гинекомастию, распределение жировой клетчатки по женскому типу, отсутствие волос на лице, повышение тембра голоса, атрофию яичек и полового члена, нарушение половой функции, олигоспермию.
В диагностике важное значение имеет повышение уровня эстрогенов (эс-традиола) в крови, результаты УЗИ, КТ или МРТ. Для выявления отдаленных метастазов исследуют легкие, печень, кости.
Лечение — хирургическое, удаление опухоли с пораженным надпочечником. Химиотерапию проводят хлодитаном, митотаном, лизодреном.
Прогноз аналогичен таковому при андростероме.
27.1.5. Феохромоцитома
Феохромоцитома (хромаффинома) — опухоль, происходящая из хромаффинных клеток диффузной нейроэндокринной системы (APUD-системы). Наиболее компактная их локализация отмечена в мозговом слое надпочечников. В то же время хромаффинную ткань можно обнаружить в области симпатических ганглиев и сплетений, по ходу брюшной аорты (особенно у места отхождения нижней брыжеечной артерии — орган Цуккеркандля), области солнечного сплетения, в воротах печени и почек, в стенке мочевого пузыря, в широкой связке матки, по ходу кишечника, в средостении, миокарде, на шее, в полости черепа и др.
Заболевание несколько чаще встречается у женщин, обычно в возрасте 30—50 лет. 10% больных составляют дети. Частота в популяции — 1:200 000, хотя некоторые авторы считают ее более высокой.
В 90% наблюдений опухоль исходит из мозгового слоя надпочечников, однако в 10% выявляют поражение обоих надпочечников. В 10% случаев отмечается вненадпочечниковая локализация опухоли (параганглиомы), 10% хромаффинных опухолей имеют семейный характер и примерно в 10% наблюдений встречаются злокачественные феохромоцитомы (так называемое правило 10%). Злокачественные феохромоцитомы называют фео-хромобластомами, они чаще имеют вненадпочечниковую локализацию.
Семейный характер заболевания обычно связывают с развитием синдрома множественной эндокринной неоплазии II типа (МЭН ПА и МЭН ПБ), описаны сочетания феохромоцитомы с болезнью Реклингхаузена, болезнью фон Хиппеля—Линдау (ангиоматоз сетчатки и гемангиобластома мозжечка) и другими заболеваниями.
Патогенез. Основное значение придают повышенной продукции опухолью катехоламинов. Патологические изменения касаются практически всех органов и систем организма, особенно сердечно-сосудистой, нервной и эндокринной. Адреналин оказывает стимулирующее действие преимущественно на сс2- и р2-адренергические рецепторы, норадреналин — на а,- и Р,-адренорецепторы. Влияние адреналина обусловливает увеличение частоты сердечных сокращений, сердечного выброса, повышение систолического артериального давления и возбудимость миокарда (возможны нарушения ритма сердечных сокращений), спазм сосудов кожи, слизистых оболочек и органов брюшной полости. Адреналин вызывает гипергликемию и усиливает липолиз. Норадреналин повышает как систолическое, так и диастолическое артериальное давление, вызывает спазм сосудов скелетных мышц, увеличивая периферическое сопротивление. Влиянием норадреналина — основного медиатора симпатической нервной системы — обусловлены вегетативно-эмоциональные нарушения — возбуждение, испуг, тахикардия, расширение зрачка, обильное потоотделение, полиурия, пилоэрекция и др. Значительные изменения вегетативного и психоэмоционального характера вызывает дофамин.
Длительная гиперкатехоламинемия и артериальная гипертензия приводят к изменениям миокарда (так называмая катехоламиновая миокардиоди-строфия) вплоть до развития некоронарогенных некрозов миокарда. Избыточное поступление катехоламинов в кровь вызывает спазм периферических сосудов с централизацией кровообращения, гиповолемической артериальной гипертензией, ишемическую атрофию канальцевого эпителия почек.
Полагают, что в патогенезе заболевания имеет значение не только поступление большого количества катехоламинов в кровоток, но и возникающее истощение депрессорной системы, а также повышение чувствительности самих адренергических рецепторов.
Клиническая картина, диагностика. Феохромоцитома отличается от других гормонально-активных опухолей надпочечников наиболее значимыми и опасными нарушениями гемодинамики. По клиническому течению выделяют пароксизмальную, постоянную и смешанную форму заболевания. Пароксизмальная форма является наиболее частой (35—85%) и характеризуется внезапным резким повышением артериального давления (до 250—300 мм рт. ст. и выше), сопровождающимся головной болью, головокружением, сердцебиением, чувством страха, бледностью кожных покровов, потливостью, дрожью во всем теле, болями за грудиной и в животе, одышкой, нарушением зрения, тошнотой, рвотой, полиурией, повышением температуры тела.
Такие характерные для пароксизмальной формы феохромоцитомы симптомы, как головная боль, сердцебиение и повышенное потоотделение, объединяют в триаду Карнея, которая встречается у 95% больных. Важными диагностическими признаками катехоламинового криза считают также микроцитоз, эритроцитоз, лимфоцитоз, гипергликемию и глюкозурию. Обычно приступ провоцируют физическое напряжение, изменение положения тела, пальпация опухоли, обильный прием пищи или алкоголя, стрессовые ситуации (травмы, операции, роды и др.), мочеиспускание. Продолжительность феохромоцитомных кризов весьма вариабельна — от нескольких минут до нескольких часов.
Постоянная форма заболевания проявляется стойким повышением артериального давления и схожа с течением эссенциальной гипертонической болезни. Для смешанной формы характерно возникновение феохромоцитомных кризов на фоне постоянно повышенного артериального давления.
При тяжелом течении феохромоцитомного криза, не поддающегося влиянию консервативной терапии, возможна беспорядочная смена высокого и низкого артериального давления — неуправляемая гемодинамика. Это угрожающее жизни больного состояние называют катехоламиновым шоком, который развивается у 10% больных, чаще у детей.
Большие дифференциально-диагностические трудности могут быть обусловлены вариабельностью симптоматики при феохромоцитоме, возможностью нетипичного течения заболевания и наличием клинических "масок". Наиболее часто описывают такие клинические "маски", как тиреотоксический криз, инфаркт миокарда, инсульт, заболевания почек, абдоминальный синдром с картиной "острого живота", токсикоз беременных, диэнцефальный (гипоталамический) синдром и др.
Лабораторные методы диагностики направлены на выявление высокого уровня катехоламинов и их метаболитов в моче. Прежде всего исследуют экскрецию катехоламинов, ванилилминдальной и гомованилиновой кислоты с суточной мочой (точность метода достигает 95%) либо в моче, собранной в течение 3 ч после гипертонического криза. Определение уровня кате-холаминов в крови имеет меньшее диагностическое значение и оправдано во время приступа.
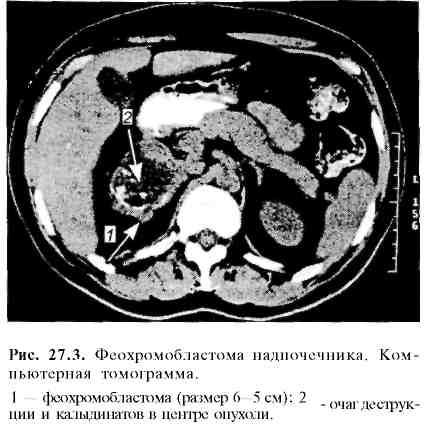
В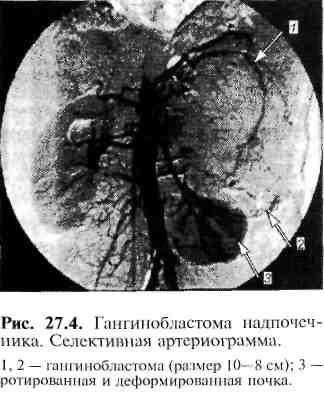 топической диагностике наибольшее
значение имеют УЗИ, КТ и МРТ (рис. 27.3). В
последние годы используют радионуклидную
сцинтиграфию с метайодбензилгуанидином,
меченным ш1
или 1231,
избирательно накапливаемом в опухоли
и ее метастазах. В сложных диагностических
ситуациях, особенно при вненадпочечниковой
локализации феохромоцитомы, применяют
ан-гиологические технологии —
артерио-графию (рис. 27.4), флебографию.
Флебографию сочетают с селективным
забором венозной крови из "зон
интереса" в системе нижней и верхней
полой вен для определения уровня
катехоламинов. В зоне расположения
опухоли концентрация катехоламинов
в оттекающей венозной крови значительно
выше.
топической диагностике наибольшее
значение имеют УЗИ, КТ и МРТ (рис. 27.3). В
последние годы используют радионуклидную
сцинтиграфию с метайодбензилгуанидином,
меченным ш1
или 1231,
избирательно накапливаемом в опухоли
и ее метастазах. В сложных диагностических
ситуациях, особенно при вненадпочечниковой
локализации феохромоцитомы, применяют
ан-гиологические технологии —
артерио-графию (рис. 27.4), флебографию.
Флебографию сочетают с селективным
забором венозной крови из "зон
интереса" в системе нижней и верхней
полой вен для определения уровня
катехоламинов. В зоне расположения
опухоли концентрация катехоламинов
в оттекающей венозной крови значительно
выше.
Лечение катехоламинпродуцирующих опухолей только хирургическое и должно проводиться в специализированных стационарах. Большая вероятность развития в ходе операции смертельно опасных гемодинамических нарушений и метаболических расстройств требует тщательной медикаментозной подготовки больного в предоперационном периоде, прецизионной хирургической техники оперирования и высококвалифицированного анестезиологического обеспечения. В комплексной предоперационной подготовке используют ос-адреноблокаторы (феноксибензамин, празозин, реджитин), ингибиторы синтеза катехоламинов (а-метилпаратирозин), блокаторы кальциевых каналов (нифедипин, верапамил и др.), при выраженной тахикардии, нарушениях ритма — β-адреноблокаторы (об-зидан, атенолол и др., но только на фоне приема а-адреноблокаторов и эффективного контроля артериального давления), седативные и снотворные препараты.
При развитии катехоламинового криза вводят внутривенно фентоламин, реджитин, натрия нитропруссид, нитроглицерин. Если гипертонический криз становится затяжным и его не удается купировать консервативной терапией в течение 2,5—3 ч, развивается катехоламиновый шок (неуправляемая гемодинамика) и тогда предпринимают экстренную операцию по жизненным показаниям.
Прогноз в целом благоприятный, в том числе и при феохромобластоме, если не выявляются отдаленные метастазы. Рецидив заболевания возможен примерно в 5—12% наблюдений. Примерно в 50% случаев сохраняется тенденция к тахикардии, умеренная транзиторная или постоянная артериальная гипертензия, хорошо контролируемая медикаментозными средствами.
27.2. Гормонально-неактивные опухоли
Опухоли надпочечников, не приводящие к развитию характерных клинических признаков гиперкортицизма, первичного гиперальдостеронизма, феохромоцитомы, феминизирующей или вирилизирующей опухоли, долгое время считались сравнительно редкими образованиями. Они являются, как правило, случайной находкой при выполнении УЗИ, КТ или МРТ органов брюшной полости и забрюшинного пространства, предпринятых по поводу других заболеваний. Применяемый в таких случаях термин "инциденталома" или "адреналома" подчеркивает, что опухоль выявлена случайно и клинически асимптоматична. Частота обнаруженных таким образом опухолей надпочечников неуклонно возрастает и колеблется в пределах 1,5—10%. Обычно они встречаются в возрасте 30—60 лет, чаще у женщин и в 60% имеют левостороннюю локализацию. В 3—4% наблюдений опухоль выявляют в обоих надпочечниках. Среди всех больных, находящихся на обследовании по поводу различных заболеваний надпочечников, частота инциденталом достигает 18—20%. По данным секционных статистик, случайно выявленные опухоли надпочечников встречаются в 1,5—8,7% наблюдений.
При выявлении инциденталомы дальнейшую дифференциальную диагностику проводят среди следующих основных групп заболеваний:
-
первичное поражение самих надпочечников (опухоли, гиперпластические изменения, кисты, гематомы и др.);
-
вторичное, метастатическое поражение надпочечников (метастазы рака легких, молочной железы, щитовидной железы, толстой кишки, почки, меланомы и др.) — 8—13%;
-
псевдонадпочечниковые поражения, имитирующие опухоль надпочечников (заболевания почек, тела и хвоста поджелудочной железы, селезенки, расположенных рядом крупных сосудов и др.).
Важно помнить о возможности патологических изменений в эктопиро-ванной надпочечниковой ткани.
Среди заболеваний надпочечников наиболее часто выявляют аденомы коркового вещества (около 30%), аденоматоз или диффузно-узелковую гиперплазию коры надпочечника, феохромоцитому (10%), намного реже встречаются кисты (ретенционные, паразитарные) и псевдокисты надпочечников (менее 0,08%), липомы, миелолипомы (менее 0,2%), лимфомы, сосудистые опухоли надпочечников и др. Ежегодная частота рака коры надпочечников обычно не превышает 2 наблюдений на 1 млн населения (0,02—0,04% всех злокачественных опухолей).