ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48173
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Из числа обратившихся за хирургической помощью лишь 50—60% подвергаются оперативному вмешательству и только у 30—40% удается выполнить резекцию пищевода.
Летальность после операций на пищеводе колеблется в пределах 3— 15%. Наиболее частыми причинами смерти при трансторакальных доступах являются расхождение швов анастомоза (36%), пневмония (37%), кровотечение (9%), сепсис (6%) и другие причины (12%). При удалении пищевода через абдоминоцервикальный доступ с внеплевральным анастомозом на шее послеоперационная летальность и частота осложнений существенно снизились, а пятилетняя выживаемость возросла.
Результаты операций на пищеводе далеко не утешительные. Пятилетняя выживаемость в большинстве статистик и по результатам многоцентрового исследования не превышает 5—10%. В среднем продолжительность жизни оперированных равна 16,4 мес. Выживаемость зависит от стадии рака. При II стадии она составляет 25%, при III — только 6%. Оперативное удаление опухоли нечасто дает излечение больных, но оно улучшает качество жизни оперированных, устраняет один из самых тягостных симптомов — дис-фагию.
Разочарование в результатах хирургического лечения рака пищевода заставило искать комбинированные способы в надежде на улучшение выживаемости больных. Для этих целей используют различные комбинации хирургического лечения с лучевой и химиотерапией. В настоящее время применяют: 1) предоперационную лучевую терапию; 2) предоперационную и послеоперационную химиотерапию; 3) комбинацию предоперационной лучевой терапии с химиотерапией в надежде на разный механизм воздействия их на раковые клетки; 4) химиотерапию и лучевую терапию без хирургического вмешательства и 5) только лучевую терапию с использованием различных источников облучения, применяя соответствующие схемы и дозы.
Предоперационное облучение проводят с целью уменьшения опухоли, повышения абластичности операции и подавления роста метастазов в регионарные лимфатические узлы. В известной мере у небольшого числа пациентов это удается. Примерно у 14% опухоль исчезает, число лимфатических узлов с метастазами сокращается в 3 — 4 раза, однако, как показали результаты хорошо спланированных рандомизированных исследований, предоперационное облучение в дозе 4000—5000 кГр не улучшает пятилетнюю выживаемость по сравнению с оперативным лечением без предоперационного облучения.
Химиотерапия . Для химиотерапии до операции и после нее используют цисплатин, блеомицин, виндезин, 5-фторурацил и другие препараты в различных сочетаниях. Рандомизированное изучение эффективности предоперационной и послеоперационной химиотерапии и сравнение с результатами только хирургического лечения рака пищевода показали, что предоперационная химиотерапия дала положительный результат у 47%, позволила снизить частоту послеоперационных осложнений, однако не оказала никакого влияния на резектабельность. Пред- и послеоперационная химиотерапия не повлияла на пятилетнюю выживаемость больных.
Указанные виды комбинированной терапии не имеют преимуществ перед чисто хирургическим методом лечения. При строгом отборе больных для комбинированной терапии и небольшом числе наблюдений некоторые авторы показали, что такой подход к лечению рака пищевода оправдан, так как комбинированная терапия рака позволяет угнетать рост раковых клеток за пределами локализации опухоли, повысить 2- и 5-летнюю выживаемость оперированных больных. Поиски новых, более эффективных химиотера-певтических препаратов и способов их применения продолжаются. Возможно, такие препараты будут найдены. В экспериментальных исследованиях изыскивают возможность применения методов генной инженерии для лечения рака, однако при клинических испытаниях эффекта от имеющихся методов пока не получено.
Предоперационная химиотерапия в сочетании с облучением не оказалась более эффективной по сравнению с только хирургическим методом лечения, хотя у 17% больных к моменту операции опухоль исчезла, на короткий период уменьшалась или исчезала дисфагия. Резектабельность, послеоперационная летальность и пятилетняя выживаемость в обеих группах больных были практически одинаковыми.
Химиотерапия в сочетании с облучением без хирургического вмешательства (см. схему) применяется редко, преимущественно для лечения больных, у которых хирургическое вмешательство невозможно. Более чем у 50% больных удается получить положительный эффект, опухоль уменьшалась в размерах, в ряде случаев исчезала, пациенты по критериям TNM переходили в группу Т О . Некоторые из них могли быть оперированы.
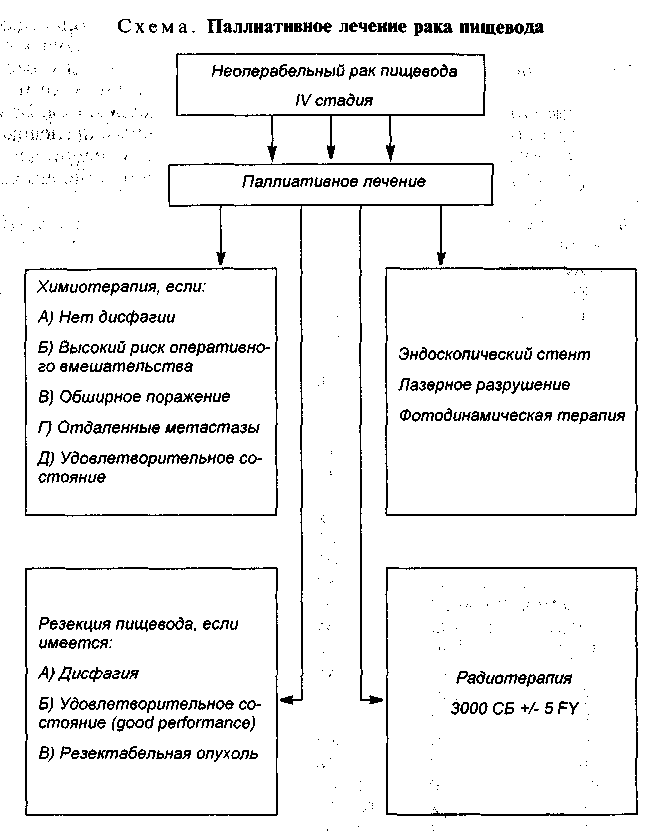
Лучевая терапия без хирургического вмешательства при первой стадии хорошо дифференцированного плоскоклеточного рака, при размерах опухоли менее 5 см и отсутствии циркулярного поражения у 80% больных дает положительный результат. Опухоль уменьшается в размерах, улучшается прохождение пищи по пищеводу у 50—75% больных. Однако по мере увеличения дозы радиации в процессе лечения у больных развивается лучевой эзофагит с последующим образованием стриктуры. Более чем у половины длительно живущих пациентов возникает необходимость в дилатации пищевода. Использование источников высоких энергий (тормозного излучения и быстрых электронов), обеспечивающих подведение к опухоли пищевода высокой дозы излучения, не дало существенного улучшения результатов. При облучении в дозе 4000—5000 кГр пятилетняя выживаемость колеблется от 3 до 9%.
Применение лучевой и химиотерапии как дополнение к хирургическому вмешательству оправдано, особенно при соответствующем отборе больных, так как к моменту выявления рака пищевода болезнь принимает системный характер, при котором локальное воздействие на опухоль становится малоэффективным. Хирургическое лечение остается наиболее эффективным методом улучшения качества жизни больных.
К паллиативным операциям относят паллиативные резекции пищевода, обходное шунтирование, реканализацию опухоли (эндопротези-рование трубкой, реканализация лучом лазера, фотодинамической терапией, дилатацией), наложение гастростомы.
Обходное шунтирование наложением анастомоза между пищеводом (выше опухоли) и выключенной по Ру петлей тощей кишки было предложено Киршнером для лечения неудалимых опухолей в 1885 г. Паллиативные резекции пищевода стали делать много позже. Обе операции избавляют больных от дисфагии, улучшают качество жизни, средняя продолжительность которой не превышает 3 — 4 мес. Недостатком этих операций является высокая летальность (свыше 30%) и большое число легочных осложнений.
Интубация (эндопротезирование, стент) пищевода производится трубками различной конструкции (Целестин, Аткинсон, Вильсон-Кук и др.), которые проводят либо сверху с помощью эндоскопа, либо снизу через гастротомический разрез. Трубка Аткинсона имеет несомненное преимущество, потому что ее проводят с помощью эндоскопа после дилата-ции пищевода по проволочному проводнику. При этом отпадает необходимость в разрезе и общем обезболивании, уменьшается число осложнений и длительность пребывания больного в стационаре. Интубация пищевода необходима для больных с трахеопищеводным свищом для оттока слюны.
Лазерная реканализация обтурированного опухолью пищевода проводится свободным пучком лучей либо специальным инструментом для подведения лазерного излучения наконечником из сапфира. Разрушение опухоли позволяет на 2—3 мес восстановить проходимость пищевода, избавить больного от дисфагии. Если необходимо, производится повторное вмешательство. При этой процедуре у ряда больных (до 10%) наблюдалась перфорация пищевода.
Фотодинамическая терапия — метод частичного разрушения опухоли, предварительно сенсибилизированной фотосенсибилизаторами лазерным лучом с длиной волны 630 нм. В качестве фотосенсибилизаторов используют дериваты гематопорфирина, аминолевуленовую кислоту, фотосенс и др. Фотосенсибилизаторы избирательно накапливаются в опухоли в большей концентрации, чем в здоровых тканях. Под влиянием облучения в опухоли образуются активные радикалы, разрушающие ткани опухоли на глубину проникновения лазерного луча (3—4 мм). Одновременно с этим тромбируются мелкие сосуды, питающие опухоль. Это приводит к частичному некрозу опухоли, улучшению проходимости пищевода. Частичное разрушение опухоли улучшает проходимость жидкой и мягкой пищи, уменьшает степень дисфагии. Осложнения бывают в виде отека слизистой оболочки пищевода на 2—3 дня, фотодерматита при воздействии прямых солнечных лучей. Значительно реже наблюдается плевральный выпот, образование пишеводно-трахеальной фистулы.
Дилатация пищевода бужами позволяет на некоторое время полностью устранить дисфагию у 26%. Проходимость пищевода частично улучшается у 42% больных и остается без улучшения у 32%.
Паллиативное и симптоматическое лечение показано больным с неоперабельным раком пищевода. Результаты паллиативного лечения плохие потому, что временное улучшение проходимости никак не влияет на распространение и рост опухоли и исходы лечения.
7.9.2.2. Саркома
Саркома — злокачественная неэпителиальная опухоль. Составляет 1 — 1,5% всех злокачественных опухолей пищевода, чаще встречается у мужчин (75% ) .
Патологоанатомическая картина. Саркомы пищевода очень разнообразны по гистологическому строению. Они могут развиваться из мышечной ткани (лейомиосаркома, рабдомиосаркома), из соединительной ткани (фибросаркома, хондросаркома, липосаркома, остеосаркома, миксосарко-ма), из сосудов (ангиосаркома). Встречается опухолевый ретикулез пищевода (лимфосаркома, ретикулосаркома). Из злокачественных неэпителиальных опухолей наиболее часто в пищеводе развивается лейомиосаркома, локализующаяся в основном в средней и нижней третях его. Саркомы могут располагаться интрамурально и расти за пределы стенки пищевода, инфильтрируя клетчатку средостения и прилежащие органы. Метастазируют саркомы пищевода реже, чем раковые опухоли.
Клиническая картина и диагностика. Основным симптомом заболевания является дисфагия. Боли за грудиной, в подложечной области появляются в далеко зашедшей стадии. Другими проявлениями заболевания бывают слабость, прогрессирующая потеря массы тела, анемия. При распаде опухоли, прорастающей в дыхательные пути, образуется пищеводно-трахеальный или бронхопищеводный свищ.
Диагноз саркомы пищевода ставят на основании анализа клинической картины, данных рентгенологического исследования и эзофагоскопии с биопсией.
Лечение. Принципы хирургического лечения при саркоме такие же, как и при раке пищевода. Некоторые виды сарком хорошо поддаются лучевой терапии. В запущенных случаях заболевания проводят симптоматическую терапию
Глава 8 ДИАФРАГМА
Д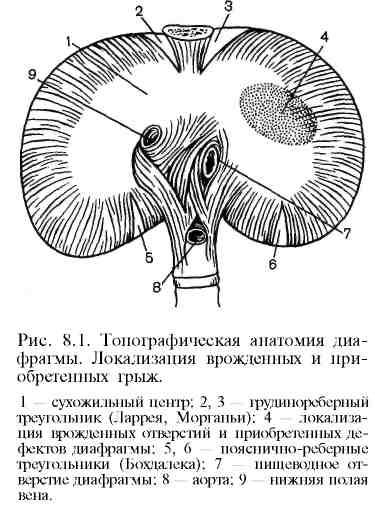 иафрагма
— сухожильно-мышечная перегородка,
разделяющая грудную и брюшную полости.
Она имеет вид двух сухожильных куполов
с вдавлением между ними. Мышечная часть
расположена по периферии. В ней различают
грудинный, реберный и поясничные отделы.
Между грудинным и реберным отделами
имеется грудинореберное пространство
(треугольники Морганьи, Ларрея),
заполненное клетчаткой. Поясничный и
реберный отделы разделены пояснично-реберным
пространством (треугольник Бохдалека).
Поясничный отдел диафрагмы образован
с каждой стороны тремя связками (ножками):
наружной (латеральной), промежуточной
и внутренней (медиальной). Сухожильные
края обеих внутренних ножек диафрагмы
создают на уровне 1 поясничного
позвонка, слева от срединной линии,
дугу, ограничивающую отверстие для
аорты и грудного протока. Пищеводное
отверстие диафрагмы образовано в
большинстве случаев за счет правой
внутренней ножки диафрагмы, реже — за
счет левой ножки (10% случаев). Через
пищеводное отверстие диафрагмы
проходят также блуждающие нервы. Через
межмышечные щели поясничного отдела
диафрагмы проходят симпатические
стволы, внутренностные нервы, непарная
и полунепарная вены. Отверстие для
нижней полой вены расположено в
сухожильном центре диафрагмы (рис.
8.1). Сверху диафрагма покрыта внутригрудной
фасцией, плеврой, а в центральной части
— перикардом, снизу — внутрибрюшной
фасцией и брюшиной. К забрюшинной части
диафрагмы прилежат поджелудочная
железа, двенадцатиперстная кишка,
окруженные жировой капсулой почки
и надпочечники. К правому куполу диафрагмы
прилежит печень, к левому — селезенка,
дно желудка, левая доля печени. Между
этими органами и диафрагмой имеются
соответствующие связки. Правый купол
диафрагмы расположен выше (четвертое
межреберье), чем левый (пятое межреберье).
Высота стояния диафрагмы зависит от
конституции, возраста, наличия
патологических процессов в грудной и
брюшной полостях.
иафрагма
— сухожильно-мышечная перегородка,
разделяющая грудную и брюшную полости.
Она имеет вид двух сухожильных куполов
с вдавлением между ними. Мышечная часть
расположена по периферии. В ней различают
грудинный, реберный и поясничные отделы.
Между грудинным и реберным отделами
имеется грудинореберное пространство
(треугольники Морганьи, Ларрея),
заполненное клетчаткой. Поясничный и
реберный отделы разделены пояснично-реберным
пространством (треугольник Бохдалека).
Поясничный отдел диафрагмы образован
с каждой стороны тремя связками (ножками):
наружной (латеральной), промежуточной
и внутренней (медиальной). Сухожильные
края обеих внутренних ножек диафрагмы
создают на уровне 1 поясничного
позвонка, слева от срединной линии,
дугу, ограничивающую отверстие для
аорты и грудного протока. Пищеводное
отверстие диафрагмы образовано в
большинстве случаев за счет правой
внутренней ножки диафрагмы, реже — за
счет левой ножки (10% случаев). Через
пищеводное отверстие диафрагмы
проходят также блуждающие нервы. Через
межмышечные щели поясничного отдела
диафрагмы проходят симпатические
стволы, внутренностные нервы, непарная
и полунепарная вены. Отверстие для
нижней полой вены расположено в
сухожильном центре диафрагмы (рис.
8.1). Сверху диафрагма покрыта внутригрудной
фасцией, плеврой, а в центральной части
— перикардом, снизу — внутрибрюшной
фасцией и брюшиной. К забрюшинной части
диафрагмы прилежат поджелудочная
железа, двенадцатиперстная кишка,
окруженные жировой капсулой почки
и надпочечники. К правому куполу диафрагмы
прилежит печень, к левому — селезенка,
дно желудка, левая доля печени. Между
этими органами и диафрагмой имеются
соответствующие связки. Правый купол
диафрагмы расположен выше (четвертое
межреберье), чем левый (пятое межреберье).
Высота стояния диафрагмы зависит от
конституции, возраста, наличия
патологических процессов в грудной и
брюшной полостях.
Кровоснабжение осуществляют верхняя и нижняя диафрагмальные артерии, отходящие от аорты, мышечно-диафрагмальная и перикардодиафрагмальная артерии, отходящие от внутренней грудной, а также шесть нижних межреберных артерий.
Отток венозной крови происходит по одноименным венам, непарной и полунепарной венам, а также венам пищевода.
Лимфоотток происходит по лимфатическим сосудам, расположенным вдоль пищевода, аорты, нижней полой вены и другим сосудам и нервам, проходящим через диафрагму. Поэтому воспалительный процесс может распространиться по лимфатическим сосудам из брюшной полости в плевральную и наоборот. Лимфатические сосуды отводят лимфу сверху через ретроперикардиальные и задние медиастинальные лимфатические узлы, снизу — через парааортальные и околопищеводные.
Иннервация осуществляется диафрагмальными и межреберными нервами. Функции диафрагмы. Выделяют статическую и динамическую функции диафрагмы. Статическая состоит в поддержании разницы давления в грудной и брюшной полостях и нормальных взаимоотношений между их органами. Динамическая проявляется воздействием движущейся при дыхании диафрагмы на легкие, сердце и органы брюшной полости. Движения диафрагмы способствуют расправлению легких на вдохе, облегчают поступление венозной крови в правое предсердие, способствуют оттоку венозной крови от печени, селезенки и органов брюшной полости, движению газов в пищеварительном тракте, акту дефекации, лимфообращению.
8.1. Методы исследования
Рентгенологическое исследование является основным методом диагностики повреждений и заболеваний диафрагмы. При спокойном дыхании экскурсия диафрагмы равна 1—2 см, при форсированном — достигает 6 см. Высокое расположение обоих куполов диафрагмы отмечают при беременности, асците, перитоните, паралитической непроходимости кишечника. Высокое стояние одного из куполов наблюдают при парезах, параличах, релаксации диафрагмы, опухолях, кистах и абсцессах печени, поддиафраг-мальных абсцессах.
Низкое расположение диафрагмы отмечают при эмфиземе легких, больших грыжах передней брюшной стенки, висцероптозе, астенической конституции.
Парадоксальное движение диафрагмы (подъем при вдохе и опускание при выдохе) возникает при параличах и релаксации ее.
О положении и состоянии диафрагмы судят при контрастном рентгенологическом исследовании пищевода, желудка, кишечника, наложении искусственного пневмоперитонеума, пневмоторакса и пневмомедиастинума. Изменение положения и функции диафрагмы сопровождается уменьшением дыхательного объема легких, нарушением сердечной деятельности.
8.2. Повреждения диафрагмы
Закрытые повреждения диафрагмы возникают при дорожных и производственных травмах, падении с высоты, воздушной контузии, сдавлении живота. Разрыв диафрагмы обусловлен внезапным повышением внутри-брюшного давления. Повреждения чаще располагаются в области сухожильного центра или в месте его перехода в мышечную часть диафрагмы. В 90— 95% случаев происходит разрыв левого купола. Часто одновременно возникают повреждения грудной клетки, костей таза, органов брюшной полости. При разрывах и ранениях диафрагмы вследствие отрицательного внутри-грудного давления в плевральную полость перемещаются желудок, тонкая или толстая кишка, сальник, селезенка, часть печени.