ВУЗ: Западно-Казахстанский государственный медицинский университет им. М. Оспанова
Категория: Книга
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 48347
Скачиваний: 7
СОДЕРЖАНИЕ
Глава 1 СИНДРОМ СИСТЕМНОГО ОТВЕТА НА ВОСПАЛЕНИЕ
Глава 2 МАЛОИНВАЗИВНЫЕ ТЕХНОЛОГИИ В ХИРУРГИИ
2.1. Видеоэндоскопическая хирургия
2.1.1. Видеолапароскопическая хирургия
2.1.2. Торакоскопическая хирургия
2.2. Интервенционная радиология
3.4. Лимфаденит (специфический и неспецифический)
Глава 4. ЩИТОВИДНАЯ ЖЕЛЕЗА.ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
4.2. Заболевания щитовидной железы
4.2.1. Диффузный токсический зоб (болезнь Грейвса, базедова болезнь)
4.2.2. Токсическая аденома (болезнь Пламмера)
4.2.3. Многоузловой токсический зоб
4.2.4. Эндемический зоб (йоддефицитные заболевания)
4.2.5. Спорадический зоб (простой нетоксический зоб)
4.3. Опухоли щитовидной железы
4.3.1. Доброкачественные опухоли (фолликулярные аденомы)
4.3.2. Злокачественные опухоли.
4.4.1. Заболевания паращитовидных желез
4.4.1.3. Опухоли паращитовидных желез
5.3. Повреждения молочных желез
5.4. Воспалительные заболевания
5.4.1 Неспецифические воспалительные заболевания
5.4.2. Хронические специфические воспалительные заболевания
5.5. Дисгормональные дисплазии молочных желез
5.6.1. Доброкачественные опухоли
5.6.2. Злокачественные опухоли
5.6.2.2. Рак молочной железы in situ
5.6.2.3. Рак молочной железы у мужчин
5.6.2.4. Саркома молочной железы
Глава 6 ГРУДНАЯ КЛЕТКА, ТРАХЕЯ, БРОНХИ, ЛЕГКИЕ, ПЛЕВРА
6.2.1. Врожденные деформации грудной клетки
6.2.2. Повреждения грудной клетки
6.2.3. Воспалительные заболевания
6.2.4. Специфические хронические воспалительные заболевания грудной стенки
6.3.2. Травматические повреждения
6.3.3. Воспалительные заболевания
6.3.5. Пищеводно-трахеальные свищи
6.4.1. Пороки развития бронхиального дерева и легочной паренхимы
6.4.2. Пороки развития сосудов легких
6.4.3. Воспалительные заболевания
6.4.3.3. Хронический абсцесс легкого
6.4.4. Специфические воспалительные заболевания
6.4.4.3. Грибковые заболевания легких (микозы)
6.4.5. Бронхоэктатическая болезнь
6.4.8.1. Доброкачественные опухоли
6.4.8.2. Злокачественные опухоли
6.5.1 Травматические повреждения
6.5.2. Воспалительные заболевания плевры
6.5.2.1. Экссудативный неинфекционный плеврит
6.5.2.2. Острая эмпиема плевры
6.5.3.1. Первичные опухоли плевры
6.5.3.2. Вторичные метастатические опухоли
7.2. Врожденные аномалии развития
7.5. Химические ожоги и рубцовые сужения пищевода
7.6. Нарушения моторики пищевода
7.6.1. Ахалазия кардии (кардиоспазм)
7.6.2. Халазия (недостаточность) кардии
7.7. Рефлюкс-эзофагит (пептический эзофагит)
7.9.1. Доброкачественные опухоли и кисты
7.9.2. Злокачественные опухоли
8.4. Грыжи пищеводного отверстия диафрагмы
9.4. Заболевания брюшной стенки
10.1.5. Грыжи белой линии живота
10.1.6. Травматические и послеоперационные грыжи
10.1.7. Редкие виды грыж живота
10.1.8. Осложнения наружных грыж живота
Глава 11. ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
11.3. Инородные тела желудка и двенадцатиперстной кишки
11.4. Химические ожоги и рубцовые стриктуры желудка
11.5. Повреждения желудка и двенадцатиперстной кишки
11.6. Язвенная болезнь желудка и двенадцатиперстной кишки
11.6.1. Осложнения язвенной болезни
11.6.1.1. Желудочно-кишечные кровотечения
11.6.1.3. Пилородуоденальный стеноз
11.8. Патологические синдромы после операций на желудке
11.9. Опухоли желудка и двенадцатиперстной кишки
11.9.1. Доброкачественные опухоли желудка
11.9.2. Злокачественные опухоли желудка
11.9.3. Опухоли двенадцатиперстной кишки
12.1. Специальные методы исследования
12.4.1. Бактериальные абсцессы
12.5. Паразитарные заболевания печени
12.6. Непаразитарные кисты печени
12.7. Хронические специфические воспалительные заболевания
12.8.1. Доброкачественные опухоли
12.8.2. Злокачественные опухоли
12.9. Синдром портальной гипертензии
12.10. Печеночная недостаточность
Глава 13. ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
13.1. Специальные методы исследования
13.2. Врожденные аномалии развития желчевыводящих протоков
13.3. Повреждения желчных путей
13.4.1. Хронический калькулезный холецистит
13.6. Постхолецистэктомический синдром
13.7. Опухоли желчного пузыря и желчных протоков
Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
14.1. Аномалии и пороки развития
14.2. Повреждения поджелудочной железы
14.5. Кисты и свищи поджелудочной железы
14.6. Опухоли поджелудочной железы
14.6.1. Доброкачественные опухоли
14.6.2. Злокачественные опухоли
14.6.2.1. Рак поджелудочной железы
14.6.3. Нейроэндокринные опухоли
16.2. Воспалительные заболевания
16.2.1. Нисходящий некротизирующий острый медиастинит
16.2.2. Послеоперационный медиастинит
16.2.3. Склерозирующий (хронический) медиастинит
16.3. Синдром верхней полой вены
16.4. Опухоли и кисты средостения
16.4.3. Дизэмбриогенетические опухоли
16.4.4. Мезенхимальные опухоли
17.1. Специальные методы исследования
17.2. Обеспечение операций на сердце и крупных сосудах
17.3. Ранения сердца и перикарда
17.4. Врожденные пороки сердца
17.4.1. Врожденные аномалии расположения сердца и магистральных сосудов
17.4.1.1. Стеноз легочного ствола (изолированное сужение легочной артерии)
17.4.1.2. Врожденный стеноз устья аорты
17.4.1.3. Открытый артериальный проток
17.4.1.4. Дефект межпредсердной перегородки
17.4.1.5. Дефект межжелудочковой перегородки
17.5. Приобретенные пороки сердца
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
17.5.2. Недостаточность левого предсердно-желудочкового клапана (митральная недостаточность)
17.5.3. Аортальные пороки сердца
17.6. Инфекционный эндокардит и абсцессы сердца
17.7. Хроническая ишемическая болезнь сердца
17.8. Постинфарктная аневризма сердца
17.9.3. Хронические перикардиты
Глава 18. АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
18.2. Общие принципы лечения заболеваний артерий
18.4. Патологическая извитость артерий (кинкинг)
18.7. Облитерирующие заболевания
18.7.1. Облитерирующий атеросклероз
18.7.2. Неспецифический аортоартериит
18.7.3. Облитерирующий тромбангиит (болезнь Винивартера—Бюргера)
18.7.4. Облитерирующие поражения ветвей дуги аорты
18.7.5. Облитерирующие заболевания висцеральных ветвей аорты
18.7.6. Заболевания почечных артерий. Вазоренальная гипертензия
18.7.7. Облитерирующие заболевания артерий нижних конечностей
18.8. Аневризмы аорты и периферических артерий
18.8.2. Аневризмы периферических артерий
18.8.3. Артериовенозная аневризма
18.9.1. Эмболия и тромбоз мезентериальных сосудов
18.10. Заболевания мелких артерий и капилляров
18.10.1. Диабетическая ангиопатия
18.10.3. Геморрагический васкулит (болезнь Шенлейна—Геноха)
19.2. Врожденные венозные дисплазии
19.3. Повреждения магистральных вен конечностей
19.4. Хроническая венозная недостаточность
19.4.1. Варикозное расширение вен нижних конечностей
19.4.2. Посттромбофлебитический синдром
19.4.3. Трофические язвы венозной этиологии
19.5. Острый тромбофлебит поверхностных вен
19.6. Острые тромбозы глубоких вен нижних конечностей
19.7. Окклюзии ветвей верхней полой вены
19.8. Эмболия легочной артерии
Глава 20 ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
20.1. Заболевания лимфатических сосудов
21.1. Аномалии и пороки развития
21.3. Заболевания тонкой кишки
21.3.1. Дивертикулы тонкой кишки
21.6. Синдром "короткой кишки"
Глава 22. ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
22.1.1. Типичные формы острого аппендицита
22.1.2. Атипичные формы острого аппендицита
22.1.3. Острый аппендицит у беременных
22.1.4. Острый аппендицит у ВИЧ-инфицированных
22.1.5. Осложнения острого аппендицита
22.1.6. Дифференциальная диагностика
22.3. Опухоли червеобразного отростка
23.1. Аномалии и пороки развития
23.1.1. Болезнь Гиршпрунга (аганглионарный мегаколон)
23.1.2. Идиопатический мегаколон
23.2. Воспалительные заболевания ободочной кишки
23.2.1. Неспецифический язвенный колит
23.3. Дивертикулы и дивертикулез
23.4. Доброкачественные опухоли
24.4. Заболевания прямой кишки
24.4.2. Трещина заднего прохода
24.4.3. Парапроктит и свищи прямой кишки
24.4.4. Выпадение прямой кишки
Глава 25 НЕПРОХОДИМОСТЬ КИШЕЧНИКА
25.1.1. Обтурационная непроходимость
25.1.2. Странгуляционная непроходимость
25.1.3. Динамическая непроходимость
Глава 26. БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО
26.1.1.1. Абсцессы (отграниченный перитонит) брюшной полости и малого таза
26.1.1.2. Туберкулезный перитонит
26.1.1.3. Генитальный перитонит
26.2. Забрюшинное пространство
26.2.1. Повреждение тканей забрюшинного пространства
26.2.2. Гнойные заболевания тканей забрюшинного пространства
26.2.3. Опухоли забрюшинного пространства
26.2.4. Фиброз забрюшинной клетчатки
27.1. Гормонально-активные опухоли надпочечников
27.2. Гормонально-неактивные опухоли
Глава 28 ТРАНСПЛАНТАЦИЯ ОРГАНОВ И ТКАНЕЙ
28.1. Источники донорских органов
28.2. Иммунологические основы пересадки органов
28.3. Реакция отторжения пересаженного органа
28.6. Трансплантация поджелудочной железы
28.11. Трансплантация тонкой кишки
Хирургическое лечение заключается в колотомии, удалении конкрементов и наложении временной колостомы.
25.1.2. Странгуляционная непроходимость
Частота странгуляционных видов непроходимости кишечника составляет 40—50% всех наблюдений острой непроходимости.
Завороты (volvulus) представляют собой закручивание кишки с ее брыжейкой вокруг продольной оси. Они составляют 4—5% всех видов непроходимости кишечника. Различают завороты тонкой, сигмовидной ободочной и слепой кишки.
Среди причин заворотов кишки выделяют предрасполагающие и производящие факторы.
К предрасполагающим причинам относят: а) чрезмерно длинную брыжейку кишки, незавершенный поворот кишечника; б) рубцовые тяжи, сращения, спайки между петлями кишечника как врожденного, так и приобретенного характера; в) резкое похудание.
К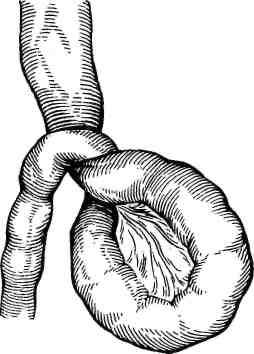 производящим причинам относят: а)
внезапное повышение внутрибрюшного
давления, приводящее к резкому перемещению
кишечных петель; б) алиментарные
факторы: нерегулярное питание, длительное
голодание с последующей перегрузкой
кишки большим количеством грубой
пищи.
производящим причинам относят: а)
внезапное повышение внутрибрюшного
давления, приводящее к резкому перемещению
кишечных петель; б) алиментарные
факторы: нерегулярное питание, длительное
голодание с последующей перегрузкой
кишки большим количеством грубой
пищи.
Заворот тонкой кишки. В нормальных условиях петли кишечника совершают значительные по объему движения и нередко делают повороты до 90°, не вызывая каких-либо патологических нарушений. При повороте кишки более чем на 180° происходит перекрытие ее просвета и сдавление сосудов брыжейки. Завороту способствуют переполнение кишечника, усиленная перистальтика, спайки. В заворот могут вовлекаться несколько петель, а иногда весь кишечник (рис. 25.2).
Рис. 25.2. Заворот тонкой кишки.
Клиническая картина и диагностика. Завороты тонкой кишки начинаются остро. Заболевание протекает с тяжелыми общими и местными клиническими симптомами, характерными для острой высокой странгуляционной непроходимости.
В первые часы заболевания на фоне постоянной боли периодически возникают схваткообразные боли, интенсивность которых нарастает синхронно с перистальтикой, достигая характера нестерпимых. Часто больные становятся беспокойными, кричат от боли, принимают вынужденное положение с приведенными к животу ногами. С самого начала заболевания возникает многократная рвота, не приносящая облегчения, вначале — неизмененным желудочным содержимым и желчью, а затем она становится фека-лоидной. Задержка стула и газов является непостоянным симптомом заболевания: часто вначале бывает однократный стул за счет опорожнения нижних отделов кишечника, не приносящий облегчения.
Общее состояние больного тяжелое. Быстро появляются и нарастают нарушения водно-солевого, белкового и углеводного обменов, микроциркуля-торные и гемодинамические расстройства, интоксикация, снижение диуреза. Живот умеренно вздут, иногда вздутие проявляется лишь сглаженностью подреберных областей.
Нередко обнаруживают положительный симптом Валя — баллонообраз-но растянутую и фиксированную в животе петлю тощей кишки, над которой определяют высокий тимпанит и шум плеска.
При обзорной рентгеноскопии живота обнаруживают чаши Клойбера, которые появляются через 1—2 ч от начала заболевания и локализуются в левой половине эпигастральной области и в мезогастральной области.
Лечение хирургическое. Оно заключается в деторсии или "развязывании" узлообразования, удалении содержимого кишечника через длинный назо-интестинальный зонд. При не вызывающей сомнения жизнеспособности кишки ограничиваются деторсией. При некрозе кишки производят резекцию нежизнеспособной петли с анастомозом конец в конец. Линия пересечения кишки должна быть на 40—60 см выше препятствия и на 10—15 ниже него.
Заворот слепой кишки возможен в тех случаях, когда она имеет собственную брыжейку или общую с тонкой кишкой брыжейку. При завороте слепой кишки симптомы выражены так же остро, как и при заворотах тонкой кишки. Боли (как постоянные, так и схваткообразные) локализуются в правой половине живота и в околопупочной области. Обычно наблюдается рвота. У большинства больных имеется задержка стула и газов.
При осмотре выявляют асимметрию живота за счет вздутия в околопупочной области. Одновременно происходит западение правой подвздошной области. При пальпации живота часто обнаруживают положительный симптом Шиманса—Данса (ощущение "пустоты" при пальпации в правой подвздошной области) и ригидность мышц брюшной стенки.
При аускультации живота отмечают характерные звонкие, с металлическим оттенком перистальтические шумы. В дальнейшем, по мере развития перитонита, перистальтические шумы ослабевают.
На обзорной рентгенограмме живота выявляют шаровидно раздутую слепую кишку, которая локализуется в правой половине живота или смещена кнутри и кверху. В зоне проекции кишки виден большой (длиной до 20 см) горизонтальный уровень жидкости.
Заворот сигмовидной ободочной кишки возникает чаще у пожилых людей, длительно страдающих запорами. Помимо значительной длины брыжейки, завороту способствует рубцовое сморщивание брыжейки сигмовидной обо дочной кишки при мезосигмои-дите. Следствием этого является сближение приводящего и отводящего участков кишки, которые располагаются почти параллельно (по типу "двустволки"). При усилении перистальтических сокращений или переполнения плотным и газообразным содержимым кишка легко закручивается вокруг своей оси, что приводит к непроходимости.
Р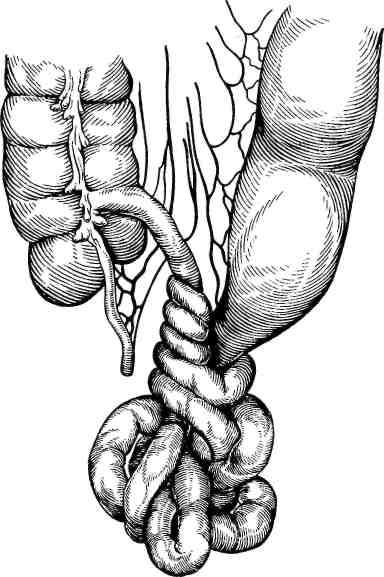 ис.
25.3.
Узлообразование.
ис.
25.3.
Узлообразование.
Клиническая картина. Боли возникают внезапно, бывают интенсивными, локализуются обычно в нижних отделах живота и в области крестца, сопровождаются одно- и двукратной рвотой. Фека-лоидная рвота, как правило, возникает только при развитии перитонита и паралитической непроходимости. Ведущий симптом заворота сигмовидной ободочной кишки — задержка стула и газов. Живот резко вздут. Отмечается его асимметрия — выбухание верхних отделов правой половины вследствие перемещения сигмовидной кишки вверх и вправо. При этом живот приобретает характерный "перекошенный" вид.
Вследствие сильного вздутия ободочной кишки все внутренние органы и диафрагма оттесняются кверху. Это ведет к затруднению дыхания и нарушению сердечной деятельности.
При рентгеноскопии выявляют резко раздутую газами ободочную кишку (восходящую, поперечную, нисходящую), которая занимает почти всю брюшную полость (характерный симптом "светлого" живота), на фоне которой видны 1—2 чаши Клойбера с длинными уровнями жидкости.
Лечение. При заворотах сигмовидной кишки применяют хирургический и консервативный методы лечения.
Хирургическое лечение состоит в расправлении завернувшихся петель кишки (деторсия) и опорожнении кишки от содержимого (декомпрессия). При омертвении кишки показана ее резекция по общим правилам, принятым при хирургическом лечении острой непроходимости кишечника. С целью профилактики рецидива заболевания при заворотах сигмовидной кишки производят мезосигмопликацию по Гаген-Торну. На передний и задний листки удлиненной брыжейки от корня ее до кишки накладывают 3—4 параллельных сборивающих шва. При их затягивании брыжейка укорачивается. Это уменьшает опасность повторного заворота. Некоторые хирурги предпочитают фиксировать сигмовидную кишку несколькими швами к передней или задней брюшной стенке.
Узлообразование кишки (nodulus intestini) протекает с тяжелыми нарушениями кровообращения в сосудах брыжейки и ранним некрозом значительных участков тонкой и толстой кишки. Наблюдается у 3 — 4% всех больных острой непроходимостью кишечника (рис. 25.3).
Этиология и патогенез. В узлообразовании принимают участие не менее двух кишечных петель. Одна из них, сложенная в виде "двустволки" вместе со своей брыжейкой, образует ось, вокруг которой вторая петля кишки также вместе с ее брыжейкой закручивается на один или несколько оборотов, сдавливает первую петлю и сама подвергается странгуляции. В результате образования узла просвет кишечника оказывается перекрытым не менее чем на двух уровнях.
В узлообразовании обычно принимают участие тонкая кишка и подвижные, имеющие собственную брыжейку отделы толстой кишки. Наиболее частыми видами межкишечных узлов являются узлы между тонкой кишкой и сигмовидной ободочной или тонкой кишкой и подвижной слепой, имеющей собственную брыжейку. Узлообразование между петлями тонкой кишки (тощей и подвздошной) наблюдается редко.
Кровоснабжение в сосудах брыжеек ущемляемой и ущемляющей кишки в начальных стадиях заболевания нарушается в различной степени (обычно в большей степени страдает кровоснабжение в ущемляемой петле). Затем быстро нарушается кровоснабжение обеих петель, в которых развивается некроз.
Клиническая картина и диагностика. Предполагать узлообразование кишки надо в тех случаях, когда клинические и рентгенологические признаки странгуляции тонкой кишки сочетаются с признаками непроходимости толстой кишки ("баллонообразная" ампула прямой кишки при ректальном исследовании, горизонтальные уровни жидкости в левых отделах толстой кишки наряду с уровнями жидкости в тонкой кишке).
Лечение. Применяют только хирургическое лечение. В ранней стадии заболевания производят "развязывание" узла. При невозможности расправить узел, что часто наблюдается в поздние сроки, прибегают к резекции толстой и тонкой кишки.
Прогноз часто неблагоприятный. Летальность составляет около 25%.
Инвагинация кишки возникает вследствие внедрения одного из отделов кишечника в другой. В результате образуется цилиндр (инвагинат), состоящий из трех кишечных трубок, переходящих одна в другую. Наружная трубка цилиндра называется воспринимающей или влагалищем. Средняя и внутренняя трубки цилиндра называются образующими. Участок, где средний цилиндр переходит во внутренний, называют головкой инвагината, место перехода наружного цилиндра в средний — шейкой. В редких случаях инвагинат состоит из 5 — 7 слоев. Внедрение одной кишки в другую происходит на различную глубину. Закрытие просвета кишки инвагинатом ведет к обтурационной непроходимости. Вместе с кишкой внедряется и ее брыжейка, что приводит к сдавлению сосудов (странгуляция), расстройству кровообращения и некрозу внутреннего и среднего цилиндра кишки. Наружный цилиндр инвагината, как правило, не подвергается некрозу.
Инвагинацию кишечника наблюдают преимущественно у детей (до 75% всего числа больных). У взрослых острая инвагинация кишечника бывает редко и составляет 2—3% больных с непроходимостью кишечника. Наиболее часто бывает инвагинация подвздошной кишки в слепую (илеоцекаль-ная инвагинация) или (у 80% больных) подвздошной и слепой кишки в восходящую ободочную (рис. 25.4).
Этиология. Основной причиной инвагинации являются опухоли на "ножке", гематома, воспалительный инфильтрат и др., которые в результате перистальтических сокращений продвигаются в дистальном направлении, увлекая за собой стенку кишки. Причиной инвагинации может стать стойкий спазм стенки кишки, в результате которого спазмированный участок кишки перистальтическими сокращениями внедряется в другой отрезок кишки, находящийся в состоянии пареза.
Клиническая картина и диагностика. У детей чаще бывают острые формы заболевания; у взрослых преобладают подострые и хронические формы.
При острой форме заболевание начинается внезапно, иногда на фоне энтерита или после приема слабительного средства. Ведущим симптомом являются резкие, схваткообразные боли, которые нарастают по своей интенсивности до нестерпимых при перистальтических сокращениях кишечника и затем постепенно стихают. Со временем интервалы между схватками укорачиваются, боли становятся постоянными, сопровождаются неоднократной рвотой. Вместе с тем отхождение кишечного содержимого из нижележащих отделов сохраняется. В испражнениях обнаруживают примесь крови и слизи. У ряда больных наблюдают кровавый стул и тенезмы. Кровянистые выделения нередко имеют вид "малинового желе".